23G微创玻璃体切割联合白内障超声乳化术治疗增生性糖尿病视网膜病变的临床观察
杨 宁,李明新*
(徐州医科大学附属医院眼科,江苏 徐州 221006)
增生性糖尿病视网膜病变(PDR)是引起糖尿病患者失明的最主要的原因。对于PDR患者合并白内障,其临床处理较单纯的PDR更为复杂。近年微切口玻璃体手术系统应用于治疗PDR备受眼科医师的青睐[1],有学者提出应用玻璃体切割联合白内障超声乳化术治疗合并白内障的玻璃体视网膜疾病[2],但国内外关于其临床效果的报道存在争议。为了进一步观察玻璃体切割联合白内障超声乳化联合人工晶体植入术治疗PDR合并白内障的临床效果,现将我院2015年8月~2016年8月的一组PDR手术患者的资料进行回顾性临床分析,总结如下。
1 资料与方法
1.1 一般资料
回顾性分析2015年8月~2016年8月因PDR在我院住院接受手术的患者87例(98只眼),其中男52例,女35例,年龄26~72岁,平均57.12岁。糖尿病病程6~30年,平均15.31年。均行23G微创玻璃体切割手术,联合或不联合白内障超声乳化术。玻璃体切割组(PPV组)42只眼行单纯的23G微创玻璃体切割手术,玻璃体切割联合白内障超声乳化组(联合组)56只眼行23G微创玻璃体切割联合白内障超声乳化术。手术指征包括PDR合并玻璃体出血和(或)合并视网膜增殖膜或牵拉性视网膜脱离。联合手术组患者晶状体核均在2级或以上。手术前空腹血糖<8 mmol/L。均行最佳矫正视力(BCVA)、眼压、裂隙灯显微镜、间接检眼镜、A/B型超声、眼底彩色照相。排除病例标准:既往有玻璃体切割手术史者、眼部先天性异常、虹膜新生血管;其他合并有眼外伤、青光眼、葡萄膜炎、视网膜血管阻塞者;有难以控制的高血压和高血糖等严重全身疾病。
1.2 方法
手术设备为美国博士伦公司Stellaris PC高速玻切机。PPV组行23G玻璃体切割手术,联合手术组于上方角膜缘后1.5 mm做巩膜隧道切口,行白内障超声乳化摘除术,将人工晶体植入囊袋内,再行后入路玻璃体切割术,玻璃体视网膜手术方法同PPV组。
1.3 疗效评价
手术后随访时间12个月,对比分析两组患者术后6个月时最佳矫正视力、角膜内皮细胞计数,观察术中术后并发症发生情况。术后6个月到1年,PPV组30只眼因白内障导致视力下降或影响眼底观察行白内障超声乳化术。
1.4 统计学方法
采用SPSS 22.0统计软件行统计分析处理。
2 结 果
2.1 视力
联合组手术后6个月时视力较手术前明显提高,其中,视力≥0.3者39只眼,占69.64%。PPV组手术后视力也较手术前提高,其中,视力≥0.3者15只眼,占35.71%。联合组与PPV组手术后6个月视力≥0.3的眼数比较,差异有统计学意义(2=10.14,P<0.05)
2.2 角膜内皮细胞计数
PPV组术后角膜内皮细胞计数(个/mm2)较术前下降,但差异无统计学意义;联合组术后角膜内皮细胞计数较术前显著下降,差异有统计学意义。两组患者术后角膜内皮细胞计数比较,差异有统计学意义。见表1。
表1 联合组与PPV的角膜内皮细胞计数比较分析(±s)
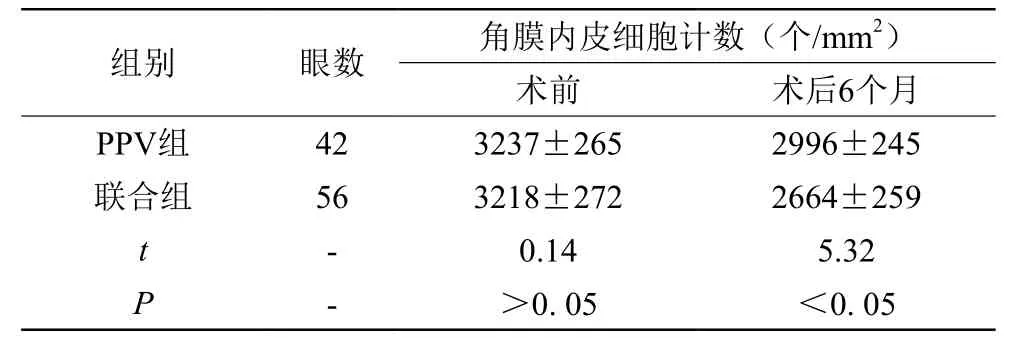
表1 联合组与PPV的角膜内皮细胞计数比较分析(±s)
组别眼数角膜内皮细胞计数(个/mm2)术前术后6个月PPV组423237±2652996±245联合组563218±2722664±259 t-0.145.32 P->0. 05<0. 05
2.3 前房炎症反应
手术后第1天,联合组56只眼中,前房炎症反应>2级者17只眼,占30.36%。PPV组42只眼中,前房炎症反应>2级者11只眼,占26.19%。两组前房炎症反应>2级的眼数比较,差异无统计学意义(2=0.28,P>0.05)。
2.4 术中并发症
联合组6只眼10.71%(6/56),PPV组7只眼16.67%(7/42),术中剥膜时引起的活动性出血,给予提高灌注压、眼内光凝治疗后出血停止。术中未发生后囊膜破裂及医源性视网膜裂孔等严重并发症。
2.5 术后并发症
两组均有发生一过性高眼压、角膜水肿、暂时性玻璃体积血,经药物治疗后吸收。术后未见其他严重并发症发生。
3 讨 论
糖尿病性视网膜病变是糖尿病常见的并发症之一,同时,糖尿病患者发生白内障的风险是正常人的2~4倍[3],严重影响患者的视功能。上述两种疾病是影响患者视力的严重眼部病变,玻璃体切割与白内障的联合手术,术中、术后并发症较少,安全有效。
综合相关文献和本文研究,联合手术具有以下优势:(1)清除了术中混浊晶状体的影响,可以彻底切割基底部玻璃体;(2)玻璃体切割术后会加快核硬化的速度,糖尿病性视网膜病变行玻璃体切割术后白内障的发生率达88%;玻璃体切割联合硅油填充术后白内障的发生率据报道可高达100%[4]。而且由于玻璃体手术中的损伤,使得再次白内障手术变得困难,联合手术可以避免以上情况的发生;(3)能更好更快地提高患眼视力,根据本文研究,联合组视力明显优于单纯PPV组;(4)患者屈光介质清楚,为术后检查和补充治疗提供方便;(5)节省了手术费用,同时缓解了患者二次手术的压力。
但是联合手术也存在一些不利因素:(1)玻璃体积血致白内障手术时红光反射较差而增加白内障撕囊难度[5];(2)白内障超声乳化后角膜后弹力层皱褶及角膜切口水肿影响玻璃体手术;(3)如玻璃体切割手术中后房压力高会造成前房变浅,增加并发症发生几率;(4)糖尿病患者角膜内皮细胞对手术损伤的耐受性较低,本研究结果显示,联合手术组角膜内皮细胞丢失量较大,差异有统计学意义,可能与联合手术前房操作次数多,手术时间长有关。PDR术前评估角膜内皮细胞非常必要,术中应重视对角膜内皮细胞的保护。
总之,PDR患者的白内障玻璃体联合手术能提更清晰的手术视野,为取得最好的手术效果提供了可能,同时,联合手术能够避免再次白内障手术。在精良的医疗设备和眼前后段娴熟的手术操作技能基础上,23G微创玻璃体切割联合白内障超声乳化术治疗PDR安全有效,能够挽救患者的部分视力,提高患者的生存质量。同时,术中需要注意更好的保护角膜内皮细胞和保留后囊膜完整。
[1] 沈 玺,徐建敏,李 娜,等.23G和20G玻璃体手术治疗增生型糖尿病视网膜病变的对比观察[J].中华眼底病杂志,2012,28(3):232-236.
[2] Savastano A,Savastano MC,Barca F,et al.Combining cataract surgery with 25-gauge high-speed pars plana vitrectomy:results from a retrospective study[J].Ophthalmol,2014,121(1):299-304.
[3] Pollreisz A,Schmidt-Erfurth U.Diabetic cataractpathogenesis,epidemiology and treatment.J Ophthalmol,2010:608-751.
[4] Kim B,Kim SY,Chung SK.Changes in apoptosis factors in lens epithelial cells of cataract patients with diabetes mellitus.J Cataract Refract Surg,2012;38(8):1376-1381.
[5] 周爱意,李 婷,赵 琳,等.玻璃体切割联合白内障超声乳化术治疗增生性糖尿病视网膜病变临床研究.中国实用眼科杂志,2016;34(1):58-61.

