上海市某社区住院脑卒中患者转院相关因素研究
程磊 潘公益

摘 要 目的:探讨社区卫生服务中心脑卒中住院患者转院的相关危险因素。方法:选取2012年4月—2014年3月在某社区卫生服务中心住院的脑卒中患者共312例,按照是否转院分为转院组79例和非转院组233例,收集患者的病史资料,并进行神经功能损伤状况评分。结果:转院组的NIHSS评分和洼田饮水试验级别与非转院组比较,差异有统计学意义(t=10.416,P=0.001;t=3.921,P=0.001)。卒中患者的高血压病、骨折、慢性支气管炎、压疮、NIHSS评分、改良MRS评分及家属陪伴患者时间减少是其发生转院的危险因素。结论:对罹患高血压、骨折、慢性支气管炎、压疮病史的脑卒中患者需进行密切监控,在患者入院时也应重点关注NIHSS、改良MRS评分等相关指标,对于评分较高者应予以重视。
关键词 脑卒中;转院;社区卫生服务中心
中图分类号:R197 文献标志码:A 文章编号:1006-1533(2018)24-0015-03
Study of the related factors of the transfer of hospitalized patients with stroke in a community in Shanghai
CHENG Lei1, PAN Gongyi2(1.General Practice Department of Ouyang Community Health Service Center of Hongkou District, Shanghai 200081, China; 2.General Practice Department of Chinese Medicine of Jiangpu Community Health Service Center of Yangpu District, Shanghai 200081, China)
ABSTRACT Objective: To explore the risk factors associated with transfer of hospitalized patients with stroke in the community health service center. Methods: All 312 hospitalized patients with stroke who were in the hospital from April 2012 to March 2014 in the community health service center were selected and according to whether referral, divided into a transferred group with 79 cases and a non-transferred group with 233 cases. The patients medical history data were collected and neurological impairment score was also assessed. Results: There were significant differences in NIHSS score and Watian drinking water test grade between the transferred group and the non-transferred group(t=10.416, P=0.001; t=3.921, P=0.001). Hypertension, fracture, chronic bronchitis, pressure ulcer, NIHSS score, improved MRS score and reduced time that family members accompanied with patients were risk factors for the transfer of stroke patients. Conclusion: Stroke patients with hypertension, fractures, chronic bronchitis, and pressure sores need to be closely monitored. When the patients are admitted to hospital, the relevant indicators such as NIHSS and improved MRS scores should be paid attention to and for those with higher scores, attention should also be paid to.
KEY WORDS stroke; transfer; community health service center
腦卒中是临床上常见的一组综合征,包括脑梗死和脑出血,具有发病率高、死亡率高和致残率高等特点[1]。中国每年新发脑卒中患者约150万,其中70.0%~80.0%因残疾而无法独立生活[2]。因神经功能缺失而致残者约占脑卒中患者的41.0%~56.0%,这些患者需长时间在社区卫生服务中心进行康复治疗,其中部分患者因症情变化需转院治疗,这导致了患者家庭额外的经济支出,更占用了原本已很稀缺的专科医疗资源。
本研究对上海市某社区卫生服务中心2012年4月—2014年3月住院的312名脑卒中患者临床资料进行分析,探讨转院脑卒中患者的特点及相关影响因素。
1 对象与方法
1.1 研究对象
选取2012年4月—2014年3月在某社区卫生服务中心住院的脑卒中患者共312例,其中男性117例,女性195例。患者入选标准:①符合1995年第4次全国脑血管疾病会议制定的脑卒中诊断标准[3];②所有患者均经上级医院CT或磁共振成像(MRI)检查证实,其中重复住院者以最近一次的检查结果为准;③患者脑卒中发病时间≥6个月;④患者均≥70岁。
312例患者中,转院79例(转院组),未转院233例(未转院组)。转院包括在社区卫生服务中心住院的患者因病情加重符合转诊指征而转至上级医院或社区卫生服务中心治疗手段不足应家属要求而转至上级医院。
1.2 研究方法
1.2.1 收集患者病史资料
包括患者的一般信息(年龄、性别、学历、收入)、既往病史(高血压病、糖尿病、冠心病、骨折、慢性支气管炎、压疮、帕金森病)、脑卒中类别(脑梗死或脑出血)、卒中后目前状态(经口进食或鼻饲、是否为优势臂瘫痪)、神经功能损伤情况(NIHSS评分、改良MRS、BI、洼田饮水试验)、康复情况(是否进行过康复治疗、康复时间)及家庭照料情况(家属每天陪伴患者时间、是否有家庭营养补充)等资料。
1.2.2 神经功能损伤状况评分
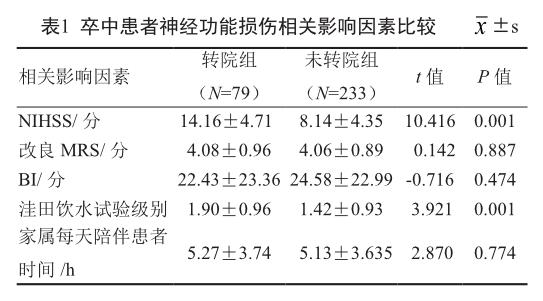
患者入院时收集与其神经功能损伤状况相关的评分资料。①NIHSS(美国国立卫生院神经功能缺损评分):其评分范围为0~42分,分数越高表示神经受损越严重。②改良MRS(改良Rankin量表):衡量脑卒中后患者的神经功能恢复状况,评分范围为0~6分,分数越高表示神经功能恢复越差。③BI(Barthel指数):评定日常生活活动能力,总分范围为0~100分,分数越高表示日常生活活动能力越强。④洼田饮水试验:评定吞咽障碍级别,分为1~6级,级别越高代表吞咽障碍程度越轻。⑤家属每天陪伴患者时间:指家属一周内平均每天陪伴时间≥30 min者。
1.3 统计学方法
2 结果
2.1 患者基本情况
转院组和未转院组脑卒中患者在性别、年龄、高血压病、糖尿病、冠心病、慢性支气管炎、骨折及压疮病史等方面的差异无统计学意义(P>0.05),两组患者具有可比性。
2.2 患者神经功能损伤相关因素
对转院和未转院组卒中患者的神经功能损伤相关因素进行两样本成组t检验,转院组的NIHSS分值及洼田饮水试验的吞咽障碍级别高于未转院组,两组间的差异有统计学意义(P<0.01)。而两组患者的改良MRS、BI和家属每天陪伴患者时间这3项因素的差异不具有统计学意义(P>0.05)。见表1。
2.3 转院组疾病情况
在转院患者的疾病种类中,肺部感染41例,占51.9%;其余分别为急性脑血管疾病15例(19.0%)、急腹症9例(11.4%)、急性心功能不全7例(8.9%)、痫性发作4例(5.1%)及压疮感染3例(3.7%)。
2.4 患者转院相关因素
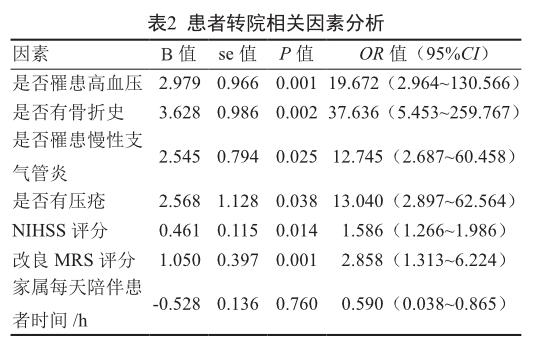
采用逐步前进回归法建立模型,将两组患者可能导致转院的因素(一般信息、既往病史、脑卒中类别、卒中后目前状态、神经功能损伤情况、康复情况及家庭照料情况)作为自变量逐个引入模型,检验后将不显著的变量剔除并得到与患者转院相关的变量因素。
在筛选过程中依次剔除了年龄、性别、学历、收入、糖尿病、冠心病、帕金森病、脑梗死、脑出血、经口进食或鼻饲、是否为优势臂瘫痪、BI、洼田饮水试验、是否进行过康复治疗、康复时间、是否有家庭营养补充等因素。最终得出导致患者转院的相关因素(表2)。
其中,患者的高血压病、骨折、慢性支气管炎、压疮及NIHSS评分、改良MRS评分为转院正相关因素,即这些因素越多患者转院的可能性越大;家属每天陪伴患者时间则为负相关因素,即家属陪伴时间越少患者转院的可能性越大。
3 讨论
随着社会老龄化进程的加速,慢性病患者不断增加,其中相当一部分患者由于各种原因长期辗转于各家医疗机构之间。一项由田国栋等[4]进行的住院患者调查结果显示,脑血管病、心血管病、呼吸系统和恶性肿瘤为住院患者的主要系统疾病,占同期总住院人数的82.9%。陈秋雯等[5]的调查分析显示,住院患者人均罹患4种疾病,其中95.0%的住院患者同时患有3种以上疾病,最多的同时罹患9种慢性疾病。这些住院患者更容易出现并发症,从而导致患者转院的情况越来越频繁。在此背景下,本研究初步探讨了脑卒中患者转院的一些特点及相关危险因素。
3.1 转院患者疾病特点
转院患者中因肺部感染而转院者占51.9%,这个和Kwan J[6]等报道的卒中相关性感染发生率在23.0%~65.0%的结果相符。其余转院疾病依次为急性脑血管疾病、急腹症、急性心功能不全、痫性发作和压疮感染。本研究中因感染而转院的比例较高,其可能原因為卒中后因神经功能缺损导致卧床、营养不良等,故感染的机会大大增加。李昕等[7]的研究显示,卒中后1年总复发率为13.5%,5年的复发率近30.0%,故在住院期间仍有相当比例的患者复发。
3.2 转院卒中患者神经功能损伤相关因素
本研究发现转院组NIHSS分值及洼田饮水试验级别与非转院组存在统计学差异,NIHSS评分14分的卒中住院患者较8分的更容易发生转院,转院的发生与患者卒中的严重程度呈正比。美国国立卫生研究院脑卒中量表(NIHSS)是一项评价神经功能障碍严重程度的常用量表,从临床功能缺损的角度对相应脑功能区梗死的临床表现进行积分,适用于脑梗死患者的各个时期,具有较高的信度、效度和反应度[8-9]。这可能与NIHSS高的患者大多会出现更严重的肢体残疾、吞咽障碍、心理疾病及相关并发症有关。
研究还表明,洼田饮水实验接近2级时更容易发生转院。脑卒中除导致肢体功能障碍外,有22.0%~65.0%的患者会并发吞咽障碍[10],由吞咽障碍引起吸入性肺炎而致死亡者约占10.0%~15.0%[11],而饮水实验是较为有效的测试方法[12]。
通过logistic回归模型发现高血压、骨折、慢性支气管炎、压疮病史者及NIHSS、改良MRS评分、家属每天陪伴时间为脑卒中患者住院期间发生转院的危险因素。社区卫生服务中心的住院患者年龄大多偏高,且经常合并有多种慢性非传染性疾病,其中高血压最为常见,而脑梗死正是高血压最常见的并发症之一。《中国心血管病报告2017》中[13]提到,我国高血压患者接近2.7亿,因此对于高血压的防控仍然是社区医疗工作的重中之重。而住院卒中患者同时合并有多种基础疾病时,其转院的风险愈加上升。
分析还发现家属陪伴时间与转院发生呈负相关,即陪伴时间越短,转院发生可能性越高,可能与家属陪伴时间减少导致患者相应的身体、心理照料时间减少,从而不利于患者康复,增加了转院风险有关。
因此,对罹患高血压,骨折、慢性支气管炎、压疮病史的脑卒中患者需要密切监控,提前准备各项应对事宜。同时,在患者入院时也应重点关注NIHSS、改良MRS评分等相关指标,对于评分较高者应予以重视。
参考文献
[1] 许志祥, 吴云成. 卒中后认知功能障碍发病机制的研究进展[J]. 上海医药, 2018, 39(17): 5-9.
[2] 张通. 中国脑卒中康复治疗指南[M]. 北京: 人民卫生出版社, 2012: 15.
[3] 中华医学会第4届全国脑血管病学术会议. 各类脑血管疾病诊断要点[J]. 中华神经科杂志, 1996, 29(6): 379-380.
[4] 田国栋, 熊建菁, 张鶄, 等. 上海市老年居民护理需要量及供给量状况[J]. 中国全科医学, 2008, 11(7): 555-556.
[5] 陈秋雯, 周建新, 赵炜磊, 等. 社区卫生服务中心住院患者的现状分析及思考[J]. 中华全科医学, 2010, 8(2): 209-210.
[6] Kwan J, Roberts HC, Englyst N, et al. Do we really understand the pathophysiology and clinical impact of poststroke infection?[J]. Stroke, 2006, 37(7): 1656.
[7] 李昕, 郭艳萍, 郑蔚. 脑卒中复发的危险因素分析[J]. 中国实用神经疾病杂志, 2010, 13(17): 27-28.
[8] Schaefer PW, Pulli B, Copen WA, et a1. Combining MRl with NIHSS Thresholds to predict outcome in acute ischemic stroke: value for patient selection[J]. Am J Neuroradiol, 2015, 36(2): 259-264.
[9] Cheng CL, Kao YH, Lin SJ, et a1. Validation of the National Health Insurance Research Database with ischemic stroke cases in Taiwan[J]. Pharmacoepidemiol Drug Saf, 2011, 20(3): 236-242.
[10] Ramsey DJ, Smithard DG, Kalra L. Early assessments of dysphagia and aspiration risk in acute stroke patients[J]. Stroke, 2003, 34(5): 1252-1257.
[11] 繆鸿石. 康复医学理论与实践[M]. 上海: 上海科技出版社, 2000: 1308-1310.
[12] 卒中患者吞咽障碍和营养管理中国组. 卒中患者吞咽障碍和营养管理的中国专家共识[J]. 中国卒中杂志, 2013, 8(12): 973-983.
[13] 陈伟伟, 高润霖, 刘力生, 等. 《中国心血管病报告2017》概要[J]. 中国循环杂志, 2018, 33(1): 1-8.

