天麻钩藤饮合芍药甘草汤加减治疗肝肾阴虚型帕金森病36例
陈 宇,李 燕
(漳平市医院,福建 漳平 364400)
天麻钩藤饮合芍药甘草汤加减治疗肝肾阴虚型帕金森病36例
陈 宇,李 燕
(漳平市医院,福建 漳平 364400)
目的 观察天麻钩藤饮合芍药甘草汤加减配合美多巴治疗帕金森病的疗效及不良反应。 方法选择我院帕金森病住院患者72例,按照数字表法随机分为对照组和治疗组各36例。对照组口服美多巴,治疗组在对照组治疗基础上加服天麻钩藤饮合芍药甘草汤加减,治疗3个月后观察2组疗效及不良反应。 结果 2组疗效比较,治疗组总有效率为91.67%,优于对照组的69.44%(P<0.05);2组中医证候疗效比较,治疗组总有效率为97.22%,优于对照组的77.78%P<0.05)。 结论 天麻钩藤饮合芍药甘草汤加减配合美多巴口服,可改善肝肾阴虚型帕金森病患者的临床症状,提高生活质量,与单用美多巴治疗比较,疗效显著。
帕金森病;肝肾阴虚;平肝熄风法;天麻钩藤饮;芍药甘草汤;美多巴
帕金森病(parkinson disease,PD),又称震颤麻痹,为中枢神经系统变性疾病,是慢性进展性疾病,目前无法治愈。PD是以震颤、肌强直和运动减少为主要症状,多发生于中老年人。目前现代医学治疗帕金森病最有效药物为美多巴,但有效时间短,且随着服药时间延长,药物治疗效果变小,只能加大药物剂量,久之常出现药物不良反应。近年来,笔者采用中西医结合方法治疗帕金森病36例,取得良好疗效,且减少了药物不良反应,现总结如下。
1 临床资料
1.1 一般资料 选择2013年3月—2015年8月在我院帕金森病住院患者共72例,按随机数字表法分为治疗组及对照组各36例。治疗组男 22例,女 14 例;年龄 52~83 岁,平均(68.8±10.5)岁;病程 6个月~13 a,平均(5.8±2.3)a。 对照组男 21例,女 15例;年龄 53~82岁,平均(67.7±9.9)岁;病程 7 个月~14 a,平均(5.7±3.2) a。2组性别、年龄、病程等方面比较均无统计学意义(P>0.05),具有可比性。
1.2 西医诊断标准 参照2006年中华医学会神经病学分会运动障碍及帕金森病学组制定的《帕金森病的诊断》[1]。
1.3 中医辨证标准 依据1992年第二届中华中医学会老年医学会制定的《中医老年颤证诊断和疗效评定标准(试行)》[2]辨为肝肾阴虚证。
1.4 纳入标准 ① 符合以上的帕金森病诊断标准及中医辨证标准;② 年龄<85岁;③ 患者知情同意并签署知情同意书。
1.5 排除标准 ① 继发性帕金森综合征;② 帕金森叠加综合征;③ 合并严重心、肺、肝、肾等脏器疾病者;④ 伴随其他严重神经系统疾病者;⑤ 合并有精神病或认知功能障碍者,或因其他疾病引起的行动障碍或生活不能完全自理者。
1.6 中止和脱落标准 ①治疗过程中因故中止治疗者;② 因出现其他严重并发症,不能继续本治疗方案者。
1.7 统计学处理 采用SPSS23.0软件进行数据分析。计量资料属正态分布的以(x±s)表示,采用t检验,计数资料采取χ2检验。
2 治疗方法
2.1 对照组 口服美多巴(上海罗氏制药有限公司,规格:250 mg/片),每次 125 mg,每日 2 次,连用1周;尔后逐渐加量,每日3次,早上250 mg/次,中午、晚上125 mg/次。连用3个月。
2.2 治疗组 在对照组治疗基础上,加服天麻钩藤饮合芍药甘草汤加减,组方:天麻15 g,钩藤15 g,生石决明30 g,芍药、山栀、黄芩、杜仲、益母草、桑寄生、夜交藤、茯神、地龙各10 g,牛膝15 g,全蝎3 g,甘草6 g。加减:兼有头摇肢颤明显者加鳖甲、龟板各 10 g;头痛、脉涩者加赤芍10 g,川芎 15 g;少气懒言、乏力者加黄芪15 g,党参15 g;头晕、爪甲苍白者选用八珍汤加减;大便秘结者加瓜蒌仁15 g,火麻仁20 g。每日1剂,水煎2次,头煎、次煎均加水400 mL,各煎取200 mL,混匀后分早、晚 2次温服。连用3个月。
3 观察指标
治疗前后采用国际通用《统一帕金森病评定量表》评分(UPDRS 评分)[3],评分包括日常生活活动评分、精神行为和情绪评分、运动功能评分和治疗并发症评分及总分,于治疗前后各评分1次。中医证候评分改善观察:参照《帕金森病中医疗效评价评分表的研究》[4],对肢体震颤或肢体拘痉、活动缓慢、头晕或眩晕、失眠、耳鸣健忘、腰膝酸软、口干咽燥、盗汗颧红、大便干涩等症候进行评分,按无、轻、中、重分别计为 0、1、2、3 分。
4 治疗结果
4.1 疗效判定标准 根据UPDRS评分[4],计算疗效进步率。进步率>60%为显效,11%≤进步率≤60%为有效,进步率<11%为无效。
进步率=[(治疗前评分-治疗后评分)/治疗前评分]×100%。
4.2 中医证候疗效判定标准 参照《帕金森病中医疗效评价评分表的研究》[4],临床痊愈:评分改善率≥90%;明显进步:50≤评分改善率<90%;稍有进步:20≤评分改善率<50%;无效:评分改善率<20%。
评分改善率=[(治疗前症候评分-治疗后症候评分)/治疗前症候评分]×100%。
4.3 结果 见表1、表2。

表1 2组疗效比较
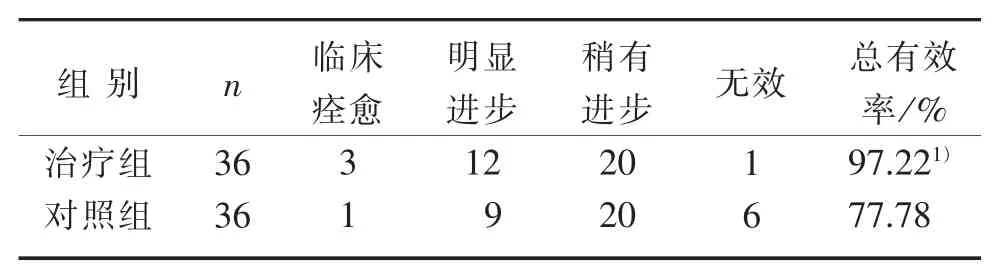
表2 2组中医症候疗效比较
4.4 2组不良反应情况 治疗组在服药期间未出现明显的不良反应;对照组出现消化道症状8例,表现为恶心、纳差、口干等症状,但继续用药,可耐受。2组治疗前后的血、尿、粪常规和生化全套指标都在正常范围内,未出现严重不良反应。
5 讨 论
5.1 帕金森病属于中医“颤症”范畴。本病病机为年老体弱,肝肾阴虚,髓海失充,筋脉失荣,虚风内动,致颤动振掉,或拘急强直。证属本虚标实,以虚为主,肝肾阴虚,水不涵木,肝风内动。《素问·脉要精微论篇》中说“行则振掉,骨将惫矣”。肝肾阴虚是引起本病的主要原因,筋脉失去滋养,筋脉失荣而虚风内动,发为颤振。平肝熄风是本病贯穿始终的治疗大法,要特别重视肝在本病发生发展中的重要地位,颤动振掉,或拘急强直等都是内风的见症,诚如《素问·至真要大论》记载“诸风掉眩,皆属于肝”。治按《素问·至真要大论》“谨守病机,各司其属,有者求之,无者求之,盛者责之,虚者责之,必先五胜,疏其血气,令其条达,而至和平”,平肝熄风为治疗大法。天麻钩藤饮出自《中医内科杂病证治新义》,平肝熄风,清热活血,补益肝肾。甘能缓急,《素问·脏器法时论》“肝苦急,急食甘以缓之”,《素问·至真要大论》“以甘缓之”。天麻钩藤饮合芍药甘草汤可补益肝肾之阴,治其筋脉失养、肝风内动之症,加入酸甘化阴,又可加强缓急止颤,加强平肝熄风止颤之功。方中天麻、钩藤平肝熄风止颤,为君药;生石决明平肝潜阳,牛膝引血下行,同为臣药;杜仲、桑寄生补益肝肾,山栀、黄芩清肝降火,益母草活血利水,夜交藤、茯神安神,地龙、全蝎熄风通络,芍药养血,共为佐药;甘草缓急,调和诸药,为使药。诸药相伍,共奏平肝熄风止颤之功。
5.2 治疗体会 本病以老年患者为多见,病程进展缓慢,治疗勿求速效、全效、痊愈。中药煎剂配合小剂量的美多巴,就可以达到满意的治疗效果。如果只是不断加大美多巴用量,如每日服用6片以上,患者震颤、强直症状没有减轻,但是美多巴的毒副作用出现了,在消化系统则出现恶心、呕吐、腹部不适、肝功能变化等,心血管系统可出现心律不齐、低血压等,泌尿系统出现尿潴留、尿失禁等,神经系统出现不宁、失眠、幻觉等。治疗本病要遵循“治风先治血,血行风自灭”之法,注重虫类药物在帕金森病治疗中的应用,虫类药物具有活血化瘀、搜风通络、熄风定痉等作用,有“虫类搜风”之说。清·叶天士曰“久病邪正混处其间,草木不能见效,当以虫蚁疏通逐邪”。本方中地龙、全蝎可熄风止痉定颤,又有搜风通络功效,对于肢体震颤甚者,疗效更为突出[5]。同时注意虫类药物多有毒,易出现过敏反应,故用量不可过大,用药时应密切观察。老年患者给予血肉有情之品,如龟版、鳖甲之属,滋阴潜阳,更有利于提高疗效。中药汤剂要取得较好疗效,要注重细节,如石决明要生用,因其质重,其剂量宜大且要先煎,药物有效成分才能入汤剂中;钩藤乃治肝之良药,用法宜后入,否则会因久煎而破坏其有效成分。
5.3 本研究显示:中西医结合的方法治疗帕金森病总有效率达90.00%以上 ,明显优于单纯西药对照组,并可减少美多巴的诸多不良反应,且中药不良反应较小,长期服用,耐药性好。因此,治疗帕金森病在服用西药的基础上加用中药会取得更好疗效,但不足之处在于疗程较长才能充分体现疗效。目前规范化中西医结合治疗帕金森病大家都在探索中[6],本观察只是探讨帕金森病的一个中医证型,有待于扩大到本病所有中医证型治疗。总之,天麻钩藤饮合芍药甘草汤加减配合美多巴治疗帕金森病,值得临床进一步研究及推广应用。
[1] 张振馨.帕金森病的诊断[S].中华神经科杂志,2006,39(6):408-409.
[2] 隆呈祥.中医老年颤证诊断和疗效评定标准(试行)[S].北京中医学院学报,1992,15(4):39-41.
[3] 陈海波,王新德.统一帕金森病评定量表[J].中华老年医学杂志,1999,18(1):61-62.
[4] 朱燕波,徐春波,洪伟丽,等.帕金森病中医疗效评价评分表的研究[J].世界中医药,2011,6(1):22.
[5] 黄培新.中医临床诊治[M].北京:人民卫生出版社,2001:513-552.
[6] 吴林,徐兴华,陈炜,等.规范化中西医结合帕金森病综合治疗方案的临床疗效研究[J].辽宁中医杂志,2011,38(2):313-316.
R256.46
B
1000-338X(2017)06-0052-02
2017-09-15
陈宇(1967—),男,副主任中医师,主要从事神经内科疾病的中西医结合诊疗工作。

