全腔镜与开放行食管癌切除二野淋巴结清扫术的疗效比较
唐德荣 赵建强 臧豹 嵇建 李成林 陈晨
(南京医科大学附属淮安第一医院胸心外科,江苏淮安 223300)
全腔镜与开放行食管癌切除二野淋巴结清扫术的疗效比较
唐德荣 赵建强 臧豹 嵇建 李成林 陈晨
(南京医科大学附属淮安第一医院胸心外科,江苏淮安 223300)
目的:比较开放与全腔镜下行食管癌切除二野淋巴结清扫术的疗效。方法:根据不同术式将150例中期食管癌患者分为观察组(全腔镜食管切除二野淋巴结清扫)与对照组(开放性食管切除二野淋巴结清扫),比较两组手术相关指标及术后并发症情况。结果:观察组术中出血量、术后引流总量、胸腔引流时间及住院时间均显著少于对照组,淋巴结清扫数目显著多于对照组(P<0.05);两组术后2d 白细胞计数(WBC)比术前均显著上升,差异有统计学意义(P<0.05),两组组间比较差异无统计学意义(P>0.05);观察组术后肺部感染率、心律失常率均显著低于对照组(P<0.05),而吻合口狭窄、声音嘶哑、胸腔积液、吻合口瘘、胸腔乳糜瘘比较均无显著差异(P>0.05)。结论:全腔镜食管切除二野淋巴结清扫术对患者的机体应激反应影响与开放术式类似,但前者对淋巴结清扫更彻底,创伤小且术后恢复快。
中期食管癌;全腔镜;二野淋巴结清扫
目前临床治疗食管癌以根治性切除手术为主,既往多采取开放手术,但创伤大,术后并发症多。随着胸腔镜、腹腔镜等微创手术在临床的广泛应用,腔镜下行食管切除术因其具备创伤小、术后恢复快等优点,已成为食管癌治疗主要术式[1-3],有研究发现其疗效与开放手术相当,但其创伤更小,术后恢复更快,但能否改善患者远期预后,其相关研究报道并不多见[4-5]。有研究表明,食管癌预后以及术后复发、转移均与术中对病灶淋巴结的清扫有着直接关联[6],本文就全腔镜下中期食管癌二野淋巴结清扫效果是否可达开放手术水平[7-8]这一争议进行相关研究,旨在补充基础数据。
1 资料与方法
1.1 临床资料
病例源于淮安市第一人民医院2013年1月—2017年1月拟行手术食管癌患者,入选标准:①术前胃镜检查、手术病理检查证实;②术后病理显示为中期(II~III期);③均接受食管癌切除、二野淋巴结清扫术,术后病理证实为R0切除;④术前未侵袭,无远处转移,淋巴结无明显肿大;⑤临床资料完整。排除标准:①严重胸膜粘连;②肝、肾、心、肺严重障碍;③术前检查提示颈部淋巴结肿大;④因穿孔等需急诊手术者。最终纳入150例,全腔镜下79例为观察组,开放切除清扫术71例为对照组。两组基线资料见表1,差异无统计学意义(P>0.05)。
1.2 方法
2组术前准备相同。观察组先于胸腔镜下操作,选择左侧卧位,胸腔镜置入,3孔操作。术中探查了解肿瘤相关情况,纵隔胸膜打开后对下肺韧带分离,食管游离后套袋,食管牵起,分离到奇静脉弓下并对该处游离,泰科夹夹闭,超声刀离断。清扫奇静脉弓下、食管旁、喉返神经旁等纵隔淋巴结。术中根据胸导管损伤与否确定是否结扎。之后腹腔、颈部操作,选择平卧位,适当垫高颈部,于脐下1cm处置入腹腔镜。选择右锁骨中线肋弓下2横指作为第1操作孔,右脐水平腹直肌外缘为第2操作孔,右锁骨中线平脐水平为副操作孔,取剑突下一操作孔作肝脏牵拉用。腹腔镜下超声刀沿着胃网膜血管弓分离胃大弯侧网膜组织,离断胃结肠韧带。牵拉肝左叶且打开小网膜囊,同时离断肝胃韧带且显露胃左血管,清扫肝总动脉旁、胃左动脉旁淋巴结。打开食管膈肌裂孔,游离胃,清扫腹区淋巴结。
对照组选择卧位(左侧稍微向前)对右胸第5肋间后侧行切口,大小25cm,游离食管肿瘤,清扫胸野淋巴结,关胸。调整体位为平卧位,上腹正中切口,大小15cm,胃结肠韧带分离,对胃周血管离断(胃网膜右动脉除外),胃游离并清扫相应的淋巴结,管状胃制作,空肠营养管留置。同期对食管旁、后纵隔等淋巴结清扫。

表1 两组基线资料比较
1.3 观察指标
观察记录两组患者平均手术时间、术中出血量、淋巴结清扫数目、术后引流总量、胸腔闭式引流时间、住院时间及术后并发症(包括肺部感染、心律失常、吻合口狭窄、声音嘶哑、胸腔积液等)情况;术前、术后2d分别空腹抽取患者肘静脉血,测定记录两组患者白细胞计数(WBC)水平。
1.4 统计学方法
应用SPSS20.0统计软件处理数据,计数资料以%表示,行χ2检验;计量资料以表示,行t检验。P<0.05为差异有统计学意义。
2 结果
2.1 围术期指标
观察组术中出血量、术后引流总量均明显少于对照组,淋巴结清扫数目明显多于对照组,胸腔闭式引流时间及住院时间明显短于对照组,差异有统计学意义(P<0.05);两组手术时间比较差异无统计学意义(P>0.05)。见表2。
表2 两组手术相关指标比较()
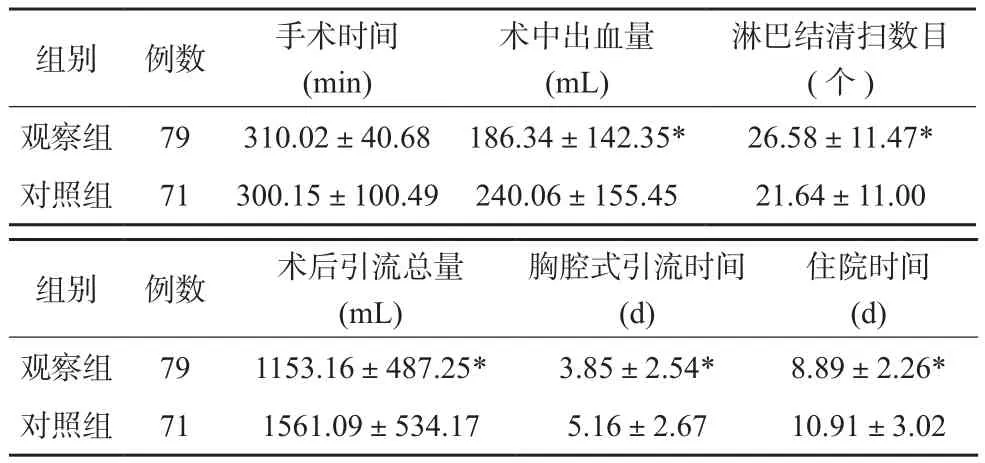
表2 两组手术相关指标比较()
注:与对照组比较,*P<0.05
组别 例数 手术时间(min)术中出血量(mL)淋巴结清扫数目(个)观察组 79 310.02±40.68 186.34±142.35* 26.58±11.47*对照组 71 300.15±100.49 240.06±155.45 21.64±11.00组别 例数 术后引流总量(mL)胸腔式引流时间(d)住院时间(d)观察组 79 1153.16±487.25* 3.85±2.54* 8.89±2.26*对照组 71 1561.09±534.17 5.16±2.67 10.91±3.02
2.2 手术前后WBC变化
与术前比较,两组术后2d WBC均明显上升,F,差异有统计学意义(P<0.05);两组术前、术后2d WBC水平组间比较差异均无统计学意义(P>0.05)。见表3。
表3 两组手术前后创伤应激相关指标比较()

表3 两组手术前后创伤应激相关指标比较()
注:与同组术前比较,*P<0.05
组别 例数 时间 WBC(×109/L)观察组 79 术前 6.88±2.26术后2d 13.05±3.47*对照组 71 术前 6.84±2.23术后2d 12.82±4.59*
2.3 术后并发症情况
观察组肺部感染、心律失常发生率明显低于对照组,差异有统计学意义(P<0.05);两组吻合口狭窄、声音嘶哑、胸腔积液、吻合口瘘、胸腔乳糜瘘发生率比较差异均无统计学意义(P>0.05)。见表4。
3 讨论
近年来关于胸腔镜、腹腔镜下食管癌切除术研究报道较多[9-10],但集中在术中创伤及术后快速康复方面,虽然有研究表明胸腹腔镜食管癌切除清扫淋巴结数目与开放手术相当,但样本量偏低[11]。临床实践表明淋巴结清扫数目与食管癌患者预后密切相关,通常术中淋巴结清扫数目24枚或以上方可让患者生存获益[12-13]。本研究结果显示全腔镜手术相比开放手术术中淋巴结清扫数目显著增多。分析其原因:全腔镜下可清晰显示解剖结构,方便手术操作,且“骨骼化”血管,根部结扎等操作有利于胃左动脉旁、肝总动脉旁等相关区域淋巴结彻底清扫[14-15]。相比开放手术,全腔镜手术能显著降低肺部感染、心律失常发生率,这可能与全腔镜下操作避免开胸、膈肌切开,以减轻呼吸限制,术中精确切除及淋巴结清扫,减轻创伤等有关。而全腔镜手术术后声音嘶哑发生率比开放术式大,可能由于加深加大清扫部位的同时损伤细小神经分支,且超声刀热传导效应可能损伤喉返神经主干,易出现声音嘶哑并发症[16]。对此建议重视喉返神经旁淋巴结清扫,忌过度清扫。
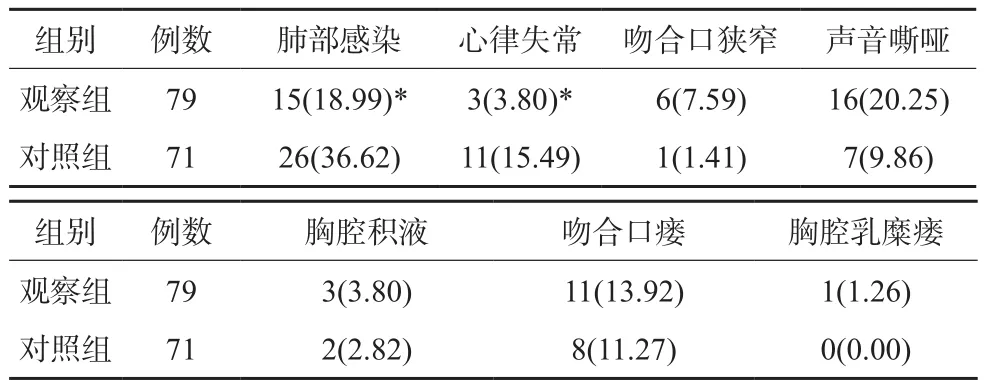
表4 两组术后并发症发生率比较[n(%)]
近年来临床淋巴结三野清扫术应用较多,相比完全二野淋巴结清扫可明显降低胸中上段食管癌患者局部复发率,提高其存活率。闾少冬等[17]发现超二野淋巴结清扫食管鳞癌根治术安全可靠。由于淋巴结清扫方式多,且不同清扫方式效果不一,本研究尚未涉及不同清扫方式,这一点有待日后研究分析。另外,由于本研究样本例数少,研究时间较近,关于不同术式对食管癌患者远期预后的影响尚未涉及,为本研究不足,需通过大样本例数、延长随访时间进一步研究。另肿瘤预后与术后复发、转移有关,为此术后需根据患者情况给予放疗和(或)化疗干预[18-19]。
综上所述,全腔镜相比开放手术能更彻底清扫淋巴结,显著减少腹部感染、心律失常发生,创伤小且术后引流时间短,有利于患者康复,缩短其住院时间。
[1] SGOURAKIS G, GOCKEL I, RADTKE A, et al. Minimally invasive versus open esophagectomy: meta-analysis of outcomes[J]. Dig Dis Sci,2010,55(11):3031-3040.
[2] 靳争义.微创食管切除术和开放食管切除术治疗食管癌患者的临床对比探讨[D].太原:山西医科大学,2015.
[3] GAO Y,WANG Y,CHEN L,et al.Comparison of open three field and minimal invassive esophagectomy for esophageal cancer[J].Interact Cardiovasc Thorac Surg ,2011,12(3):366-369.
[4] DAN J R, KIM J Y. Minimally Invasive Ivor Lewis Esophagectomy[J]. J Thorac Cardiovasc Surg,2012,144(3):60-62.
[5] MAMIDANNA R, BOTTLE A, AYLIN P, et al. Shortterm outcomes following open versus minimally invasive esophagectomy for cancer in England: a populationbased national study.[J]. Annals of Surgery, 2012, 255(2):197-203.
[6] MA G W, SITU D R, MA Q L, et al. Three-field vs two-field lymph node dissection for esophageal cancer:A meta-analysis[J].W J Gastr, 2014, 20(47):18022-18030.
[7] THAKKAR CMI,KUMAR AV,SONI HN.Thoracoscopic part of m-inimal invasive oesophagectomy in semiprone position:our initial experience[J].Surg Laparosc Endosc Percutan Tech,2014,24(4):337-341.
[8] 刘波.胸腹腔镜联合下食管癌切除术二野淋巴结清扫与开放食管癌切除术二野淋巴结清扫的临床对照研究[D].福建医科大学,2013.
[9] PUNTAMBEKAR SP,AGARWAL GA,JOSHI SN,et a1.Thoracolaparoseopy in the lateral Position for esophageal cancer:the experience of a single institution with 112 consecutive patients [J].Surg Endosc,2010,24(10):2407-2414.
[10] 林江波,康明强,林若柏,等.胸腹腔镜联合食管癌切除二野淋巴结清扫150例报告[J].中华胃肠外科杂志,2012,15(9):930-933.
[11] UTTLEY L, CAMPBELL F, RHODES M, et al. Minimally invasive esophagectomy versus open surgery: is there an advantage[J].Surg Endosc, 2013, 27(11):4401-4402.
[12] KINJO Y, KURITA N, NAKAMURA F, et al. Effectiveness of combined thoracos-copic-laparoscopic esophagectomy:comparison of postoperative complications a-nd midterm oncological outcomes in patients with esophageal cancer[J].Surg Endosc, 2012, 26(2):381-390.
[13] TACHIBANA M, KINUGASA S, YOSHIMURA H, et al.Clinical outcomes of extended esophagectomy with threefield lymph node dissection for esophageal squamous cell carcinoma[J]. Am J Surg, 2005, 189(1):98.
[14] WATANABE M, BABA Y, NAGAI Y, et al. Minimally invasive esophagectomy for esophageal cancer: an updated review.[J].Surgery Today, 2013, 43(3):237-244.
[15] DANTOC M M, COX M R, ESLICK G D. Does Minimally Invasive Esophage-ctomy (MIE) Provide for Comparable Oncologic Outcomes to Open Techniques? A Systematic Review[J]. J Gastrointest Surg, 2012, 16(3):486.
[16] NOZOE T, KAKEJI Y, BABA H, et al. Two-field lymph-node dissection may be enough to treat patients with submucosal squamous cell carcinoma of the thoracic esophagus.[J]. Dis Esophagus, 2010, 18(4):226-229.
[17] 闾少冬,李志刚,周维正,等.全腔镜下超二野淋巴结清扫食管鳞癌根治术临床疗效分析[J].第二军医大学学报,2014,35(6):676-680.
[18] LUKETICH J D, PENNATHUR A, AWAIS O, et al. Outcomes After Minimally Invasive Esophagectomy: Review of Over 1000 Patients[J]. Ann Sur, 2012, 256(1):95-103.
[19] HONJO H, HAGA N, ISHIGURO T, et al. [The efficacy of postoperative adjuva-nt chemotherapy for esophageal cancer with lymph node metastasis].[J]. Gan To Kagaku Ryoho, 2012,39(12):2098-2100.
R735.1
A
2095-5200(2017)06-106-03
10.11876/mimt201706043
唐德荣,硕士,主治医师,研究方向:心胸外科临床,Email:tangderong1990@163.com。
赵建强,本科,主任医师。

