心脏手术后谵妄的危险因素分析
沈威
心脏手术后谵妄的危险因素分析
沈威
目的了解心脏手术后谵妄的危险因素。方法回顾性分析本院ICU心脏手术的121患者,52名患者术后出现谵妄,并收集患者基线资料,做AUC曲线及多元logistic回归分析,明确独立的危险因素。结果多因素回归分析示:术前年龄大(OR:1.07,95%CI:1.05~1.09,P< 0.001),低血浆蛋白浓度(OR:1.08,95%CI:1.03 ~ 1.13,P< 0.001),手术时间长(OR:1.36,95%CI:1.15~1.74,P<0.001),术后最大CRP水平(OR:2.11,95%CI:1.39~3.14,P< 0.001),术后AKI(OR:1.98,95%CI:1.57~ 4.36,P< 0.001),与 POD 的 发生明显相关,是危险因素;同时手术时间、CRP、AKI还会导致更长时间的谵妄,增加住院费用。结论心脏术后发生谵妄的危险因素,同样能预测谵妄持续时间及治疗费用的增加。
术后谵妄;危险因素;心脏手术;ICU
心脏手术治疗进展已发展到围手术期的管理,特别是术后精神状态的治疗。术后谵妄(postoperative delirium,POD)是术后一种急性认知功能障碍[1]。其发生的危险因素较多,大多数研究观察谵妄分有或无,而缺乏谵妄持续时间的分析。导致谵妄的病理生理机制目前仍不明确,但心脏手术后出现谵妄不利于患者短期和长期预后并增加住院费用。术后谵妄患者需要更长的ICU住院时间,增加再次收入ICU风险以及更多的住院费用。
本研究结合症状的严重程度和持续时间综合评价谵妄,并通过观察性队列研究,对体外循环心脏术后发生较长时间和较高费用的谵妄患者中,使用重症监护谵妄筛查量表(Intensive Care Delirium Screening Checklist,ICDSC)确定独立的危险因素[2]。
1 资料与方法
1.1 数据收集
回顾性收集本院重症医学科2014年1月—2017年1月收治的经体外循环心脏手术后大于18岁患者的资料,经患者知情同意及医院伦理委员会通过。总共纳入患者121例,其中平均年龄(61.0±8.0)岁,术后谵妄患者52例,占43%,归为研究组;非谵妄患者69名,归为对照组。
1.2 谵妄的评估
本研究主要结果是术后谵妄的发生率,患者进行每天3次的ICDSC工具筛选谵妄。ICDSC评分≥4分为谵妄阳性。记录于重症监护系统(麦迪斯顿临床重症系统)。次要结果是术后谵妄的持续时间及AUC曲线,ICDSC评分≥4至少一次确定术后谵妄,通过ICDSC评分记录术后谵妄持续时间,并利用线性回归作AUC分析。
1.3 统计学分析
数据分析应用SPSS20.0,计量资料采用(均数±标准差)表示,连续变量的比较,若符合正态分布,使用t检验;若不符合正态分布,则使用Mann-Whitney U检验。例数较少(n<5)的分类变量则采用Fisher确切概率法,P<0.05,差异有统计学意义。
2 结果
2.1 术后谵妄患者单因素风险分析
两组患者基线资料对比,主要是术前因素、术中因素、术后因素,如表1。单因素危险因素分析,研究组患者平均年龄较大(67.0±5.0)岁,年龄62~73岁,P<0.001。术前血浆蛋白浓度较对照组低,P<0.001,术前血肌酐对比,差异无统计学意义(P=0.053)。急诊手术、升主动脉置换术、手术持续时间两组有差异(P<0.001)。术后C-反应蛋白水平、急性肾损伤(AKI)、围手术期卒中两组间有差异(P<0.001)。见表1。
2.2 多元logistic回归分析POD危险因素
多因素logistic分析示:术前年龄大(OR:1.07,95%CI:1.05~1.09,P<0.001),低血浆蛋白浓度(OR:1.08,95%CI:1.03~1.13,P<0.001),手术时间长(OR:1.36,95%CI:1.15~1.74,P<0.001),术后最大CRP水平(OR:2.11,95%CI:1.39~3.14,P<0.001),术后AKI(OR:1.98,95%CI:1.57~4.36,P<0.001),这些与POD的发生明显相关,是危险因素。如表2。
2.3 多元回归分析比较POD持续时间及AUC面积
多元回归分析比较影响POD持续时间示:年龄,AKI和术后最大CRP浓度差异有统计学意义。
3 讨论
心脏手术后出现POD的病理生理机制仍不清楚,之前的研究和荟萃分析提示是由多种因素综合作用导致,且与患者不良预后相关[3]。POD的治疗效果不理想,非药物治疗与药物治疗相结合的综合治疗,预防重于治疗,对危险因素的干预能有效减少谵妄发生,缩短谵妄时间[4]。不同的评估方法提示成人心脏术后谵妄的发生率约6%~56%[5]。本研究结果43%的患者出现术后谵妄,与研究相符。同时显示老年患者年龄、术前血清白蛋白、房颤病史、术前脑卒中病史,手术时间延长、术后CRP浓度升高、术后AKI均为POD的独立预测因素,并且还导致POD持续时间延长,费用增加。在ICU中术后谵妄是导致患者延迟转出的重要原因,谵妄患者通常需要更多的护理及监护,特别是外科术后的患者,需要患者完全清醒,脱机拔管,血流动力学稳定后才能转出[6]。
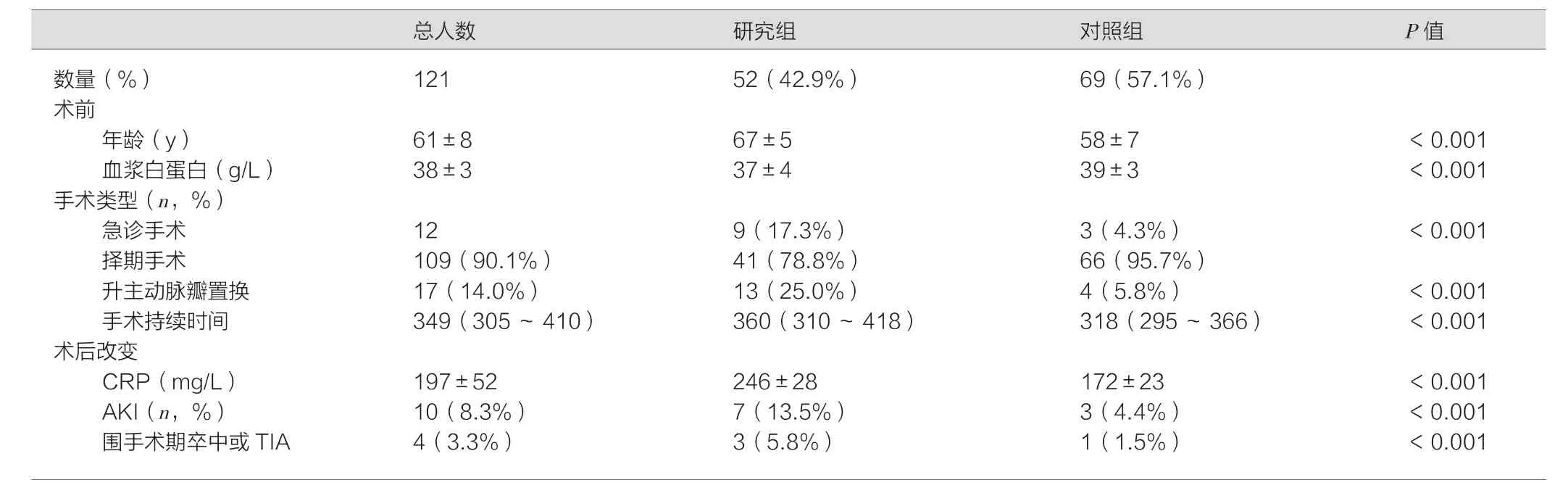
表1 术后谵妄患者单因素风险分析
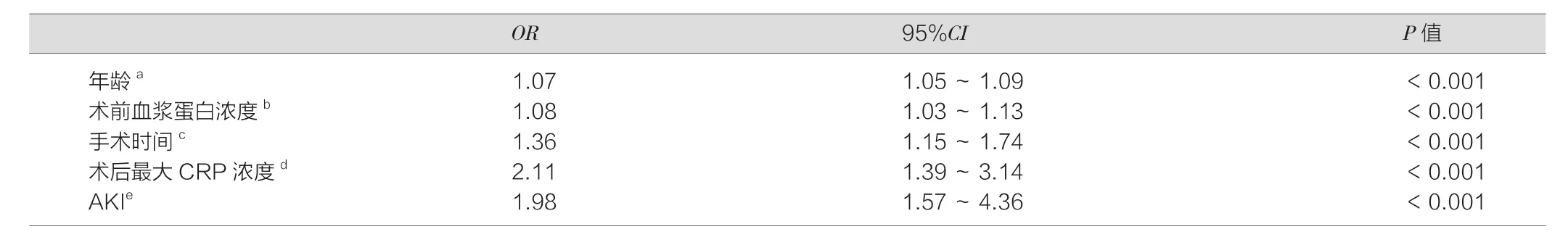
表2 多元logistic回归分析POD危险因素

表3 多元回归分析POD持续时间及AUC面积(亚组分析,POD52名患者)
本次研究发现,术后AKI是POD独立危险因素,可能与体外循环后合并急性肾损伤导致脑供血不足,其他的水电解质紊乱也会影响脑灌注不足,导致POD的发生。目前肾脏替代治疗(CRRT)通过清除镇静药物、抗生素或其他可能引起损伤大脑神经的毒性代谢物,减少急性肾损伤造成的不利影响,但因为样本数的原因并没有纳入肾替代治疗的分析。另一些研究提示预防急性肾脏损伤,尤其是在早期发现,可以降低异常精神状态的风险[7]。事实上,当管理肾功能受损患者时,许多研究证实了使用镇静剂(特别是苯二氮卓类)和谵妄的关联[8],ICU医生可能会单独选择使用芬太尼。如果疼痛得到很好的控制,许多ICU患者不需要镇静[9]。对于那些确实需要更多镇痛的患者,最近的证据表明某些镇静剂(如异丙酚)可以降低急性肾损伤的风险[10]。
ICDSC是筛选谵妄的一个工具,但作为严重分级量表是有限的,更高的评分并不代表更严重的谵妄,说明患者的谵妄有更多方面的表现。ICDSC评分也能辨别出亚临床谵妄和抑制性谵妄,这种类型往往容易被忽视。本研究利用AUC曲线面积同样提示了危险因素会导致更严重的谵妄,持续时间更长。
总之,心脏术后谵妄发生的危险因素有年龄大、低血浆蛋白浓度、手术时间长、术后高CRP水平、术后AKI,同时手术时间、CRP、AKI还会导致更长时间的谵妄,增加住院费用。应积极控制这些危险因素,减少POD的发生。由于本研究是回顾性分析,也有一定的局限性,今后还需要大样本随机对照试验明确心脏术后谵妄的危险因素。
[1]World Health Organization. International statistical classification of diseases and related health problems[Z]. (2017-07-17). http://www.who.int/classifications/icd/en/
[2]Gusmao-Flores D,Salluh JI,Chalhub RA,et al. The confus ion assessment method for the intensive care unit (CAM-ICU)and intensive caredelirium screening checklist (ICDSC) for the diagnosis of delirium: a systematic review andmeta-analysis of clinical studies[J]. Crit Care,2012,16(4):R115.
[3]Hollinger A,Siegemund M,Goette lN,et al. Postoperative deliriumin cardiac surgery:An unavoidable menace?[J]. J Cardiothorac Vasc Anesth,2015,29(6):1677-1687.
[4]Zaal IJ,Devlin JW,Peelen LM,et al. A systematic review of risk factors for delirium in the ICU[J]. Crit Care Med,2015,43(1):40-47 .
[5]Brown CH,Laflam A,MaxL,et al. The impact of delirium after cardiac surgical procedures on postoperative resource use[J]. Ann Thorac Surg,2016,101(5):1663-1669.
[6]杜西亚. 重症患者肠内营养时间选择与谵妄发生的相互关系研究[J]. 中国继续医学教育,2017,9(15):90-91.
[7]Ko T,Higashitani M,Sato A,et al. Impact of acute kidney injury on early to long-term outcomes in patients who underwent surgery for type A acute aortic dissection[J]. Am J Cardiol,2015,116(3):463-468 .
[8]车智美,虞敏. 心脏外科术后谵妄的研究进展[J]. 上海交通大学学报(医学版),2016,36(11):1661-1663.
[9]文英花. 集束化镇静护理干预在ICU机械通气患者中应用研究[J]. 中国继续医学教育,2015,7(29):252-253.
[10]Leite TT,Macedo E,Martins Ida S,et al. Renal outcomes in critically ill patients receiving propofol or midazolam[J]. Clin J Am Soc Nephrol,2015,10(11):1937-1945.
Analysis of Risk Factors for delirium After Cardiac Surgery
SHEN Wei Department of Critical Care Medicine, Xiaogan Central Hospital/ Xiaogan Hospital Affiliated to Wuhan University of Science and Technology, Xiaogan Hubei 432000, China
ObjectiveTo understand the risk factors of delirium after cardiac surgery.MethodsRetrospective analysis of 121 patients with cardiac surgery in our hospital, 52 patients with postoperative delirium,and collect baseline data, AUC curve and multivariate Logistic regression analysis, to identify independent risk factors (ICU).ResultsMultivariate regression analysis showed that the preoperative age was large (OR:1.07,95%CI:1.05 to 1.09,P< 0.001), low plasma protein concentration (OR:1.08,95%CI:1.03 to 1.13,P< 0.001), the operation time was long (OR:1.36,95%CI:1.15 to 1.74,P< 0.001), the maximum CRP level was (OR:2.11,95%CI:1.39 to 3.14,P< 0.001), postoperative AKI (OR:1.98, 95%CI:1.57 to 4.36,P< 0.001), the risk factors associated with the occurrence of POD are risk factors; At the same time, operation time, CRP and AKI also lead to longer delirium and increase hospitalization expenses.ConclusionThe risk factors for delirium after cardiac surgery can also predict the duration of delirium and the increase in treatment costs.
postoperative delirium; risk factors; cardiac surgery; ICU
R541
A
1674-9308(2017)24-0097-02
10.3969/j.issn.1674-9308.2017.24.051
湖北省孝感市中心医院/武汉科技大学附属孝感医院重症医学科,湖北 孝感 432000

