不明原因发热的病因及诊断方法研究进展
李 彤,王荣英,贺振银,王金艳,王雅依,王 倩,赵稳稳
·新进展·
不明原因发热的病因及诊断方法研究进展
李 彤,王荣英*,贺振银,王金艳,王雅依,王 倩,赵稳稳
不明原因发热(FUO)的经典定义是指:体温≥38.3 ℃,病程≥3周,经过1周较全面的住院检查后,仍不能明确诊断者。FUO的病因诊断始终是困扰医学界的一大难题,合理运用传统与新兴的诊查技术将会对FUO的诊断大有裨益。本文对FUO的可能病因及诊断方法的最新研究进展进行综述,在FUO诊疗过程中,详细的病史采集、深入细致的体格检查仍然是基础,应合理选择诊断方法,侵入性检查尤其要慎重选择。尽管医学研究不断进步和发展,仍有一部分发热患者未能找到病因,作为临床医师应尽量明确或尽力缩小可能的诊断范围。
原因不明发热;诊断,鉴别;综述
发热是患者就诊的常见原因,在大多数情况下,发热具有自限性或能找到明确病因,进而可被快速治愈。但在实际临床工作中,仍有一部分发热患者病程绵长,病情反复,严重影响其正常生活。尽管现有医疗技术手段众多,但面对不明原因发热(fever of unknown origin,FUO)的患者,如何尽快明确病因,仍然是摆在临床工作者面前的棘手问题。而关于这一问题的研究,世界各国学者们从未停止过脚步。
1 FUO的定义
1961年,PETERSDORF等[1]首次对FUO的概念进行阐述:反复发热,体温≥38.3 ℃,病程≥3周,经过1周较全面的住院检查后,仍不能明确诊断者。该定义中,对体温的限定,旨在排除西方较多见的习惯性体温过高者;对病程的限定,旨在排除数量庞大的自限性短期发热疾病,诸如上呼吸道感染等;对检查时间的限定,则是基于当时的医学检验水平而言。随着技术的发展,很多检查在门诊就可以完成,于是PETERSDORF[2]又对FUO的定义进一步完善,将1周内较全面的门诊检查也纳入其中。1991年DURACK等[3]在1961年FUO定义的基础上进行了部分修改,将完备检查的时间缩短为3 d。但很多学者对这一修改提出异议,原因是各地诊疗水平和检验条件参差不齐,某些地区3 d时间不足以完成全部相关检查。1998年我国发热性疾病研讨会上提出了针对中国国情的FUO定义:体温≥38.5 ℃,病程超过2~3周,经详细询问病史、体格检查及常规实验室检查,仍不能明确诊断者[4]。这一定义更适合我国实际情况,也常被国内文献引用,但国际上仍将1961年的FUO定义视为经典。
2 FUO的病因
FUO是医学界最难诊断的疾病之一,据报道其可能病因超过200种[5]。为便于临床诊疗及管理,常将FUO的病因归纳为5大类,分别是:感染性疾病、肿瘤性疾病、免疫性疾病、其他原因和诊断不明,其中前3大类是FUO的主要致病原因。王凯等[6]回顾性分析327例FUO病例,感染性疾病226例,其中首位原因是结核感染(包括肺内结核及肺外结核),占33.2%(75/226),其次为细菌感染,占29.2%(66/226);肿瘤性疾病31例,以血液系统恶性肿瘤为主,其中淋巴瘤居首位,占51.6%(16/31);免疫性疾病48例,其中成人Still病排在首位,占35.4%(17/48),其他常见的还包括干燥综合征、多发性皮肌炎及系统性红斑狼疮等。
临床研究表明,感染性疾病一直是FUO致病的最主要因素,其中结核感染呈上升趋势[1],肺外结核发生率远高于肺内结核,但由于肺外结核临床表现多样,常发生漏诊或误诊,故应引起足够重视。在发展中国家,诸如伤寒、疟疾和阿米巴肝脓肿这些感染性疾病的发病率远高于发达国家。
肿瘤性疾病中,最常表现为FUO的为淋巴瘤,且这一表现与淋巴瘤的快速进展和不良预后有关[7]。其中,弥漫大B细胞淋巴瘤是FUO的一个重要原因,也是多脏器功能衰竭的重要原因之一。以FUO为首发症状的结肠癌患者相对较少,事实上其中50%仍与感染相关[8]。
免疫性疾病在FUO的病因构成中占有重要地位。在发展中国家最常见的是成人Still病,其次为血管炎、系统性红斑狼疮等,而在发达国家中,血管炎排首位[9]。成人Still病没有特异的临床表现和检查,主要通过排除感染、肿瘤及其他自身免疫性疾病,有时需要重复检查。
FUO的其他原因包括血肿、肺栓塞、药物热、人工热、Crohn病和甲状腺功能亢进等。随着在疾病诊疗过程中的不断探索与总结,越来越多以发热为表现形式的疾病被人们认识。炎症性肠病是FUO的罕见致病因素,其中与发热关系最密切的应属Crohn病,但ESIYOK等[10]通过结合患者的临床表现,并借助结肠镜检查及组织病理学手段研究发现,临床中尚有部分溃疡性结肠炎患者也是以发热为首发症状。随着医生能力的不断提高与医学诊疗技术的飞速发展,发现发热与越来越多的疾病之间有着千丝万缕的联系。
3 FUO的诊断方法
FUO病因繁杂,在诊疗过程中,应当更谨慎地分析与整合从病史采集、体格检查、实验室检查、影像学资料及侵入性检查中得到的信息[11]。
3.1 病史采集和体格检查 详细的病史采集是建立FUO患者初步诊断的基石。在病史采集过程中应注意细节,包括患者测量体温的方式和温度计置入的位置(口腔、腋窝、直肠、其他间隙),以后每次测量体温时均应采用同种方式,以保证数据的可靠性。
典型的热型表现对FUO的病因诊断有着明显的提示意义,如稽留热常见于大叶性肺炎等;弛张热常见于风湿热、重症肺结核及化脓性炎症等;间歇热常见于疟疾、急性肾盂肾炎等;波状热常见于布鲁杆菌病等;回归热常见于霍奇金淋巴瘤等。典型的热型表现受到众多因素的制约,诸如患者及家属对发热的认知程度和按时记录的依从性;临床中抗生素的广泛应用以及解热药或糖皮质激素的使用,使得某些疾病的特征性热型变得不典型或不规则;热型也与不同个体反应的强弱有关,如老年人休克型肺炎时可仅有低热或无发热,而不具备肺炎的典型热型。尽管如此,热型作为诊断的线索之一,应引起临床工作者的重视,对于FUO患者要尽可能详细询问热型特点,以求全面分析病情。
病史采集的要点还应包括起病症状、病情演变,尤其要关注新发生或新消失的症状和体征,以及一些伴随症状和体征,许多疾病的诊断均会由此得到线索。发热伴寒战常见于感染性疾病,如大叶性肺炎、急性胆囊炎、急性肾盂肾炎、疟疾等;发热伴皮疹、关节肿痛常见于免疫性疾病;发热伴贫血、消瘦常提示肿瘤、血液病或结核。此外,发热时间与FUO的病因诊断之间也存在一定的关联性,淋巴瘤患者常为凌晨(0:00~6:00)发热,下午(13:00~18:00)发热提示感染性疾病的可能性较大,夜间(18:00~24:00)发热提示免疫性疾病的可能性较大,感染性心内膜炎患者则表现为发热时间的绝对不规律,而引起该现象的原因目前尚不明确。同时应当重视常见病中非常规的临床表现,这常是疾病诊断的关键。必要时还需对病史进行反复采集,询问患者的家属及朋友,甚至与不同的医生交流,以便获取更真实、更完整的病史资料,从中得到的信息常会暗示某些疾病的诊断,如家属或朋友中有活动性结核患者,要注意除外结核;在非洲旅行或工作过的发热患者要注意疟疾;有牛羊接触史时要除外布鲁杆菌感染;有瓣膜性心脏病者要注意感染性心内膜炎;近期手术史提示可能存在手术部位感染或手术材料导致的感染等。
患者对于病情的不典型表述,以及带有迷惑性的局部查体表现,均将使分辨症状、体征与疾病之间的相关性变得异常艰难,但病史采集和体格检查仍要做到尽可能认真、系统和详细。要全面掌握现病史、既往史、输血史及用药史等,应注意检查口腔、甲状腺、直肠、前列腺及血管杂音这些常易被忽略的内容。如感染过结核的患者,自诉既往结核未经正规治疗,这就将极大地增加其目前患结核相关性疾病的概率。
3.2 辅助检查 国内外关于确诊FUO所必需的检查项目尚无统一标准,但临床实践证明,至少应包含血常规、尿常规、血生化、红细胞沉降率(ESR)和C反应蛋白(CRP)、细菌培养、风湿免疫性疾病相关检查、结核病相关检查、胸部X线片和腹部超声等。
3.2.1 实验室检查 随着医学知识的丰富及医学检验技术的迅猛发展,很多更有优势的检验指标被发掘,各种指标的合理联合将会对FUO的诊断大有裨益。非特异性炎症指标如血清降钙素原(PCT)、内毒素、CRP等炎性因子水平在体外检测方便、快捷,能够克服血培养检测结果滞后等缺点。但药敏试验以及血培养检测在临床诊断细菌性感染疾病中的价值仍是不可替代的。
PCT由于其稳定性好,不受机体免疫状态影响等优势,成为目前评估感染的最佳实验室指标,被广泛应用于鉴别细菌与病毒的感染,判断感染严重性及评估预后。当严重细菌和真菌感染、脓毒血症、多器官功能衰竭时,血清PCT水平显著升高,而在局部或病毒感染时水平正常或轻微升高。值得注意的是危重患者出现轻度PCT升高,达到1 μg/L左右时,要警惕是否存在侵袭性真菌感染[12]。若治疗有效,则PCT水平会迅速下降,但若数值持续不降,则提示炎症尚处于活动期。
CRP是一种急性时相反应蛋白,能反映疾病的严重程度及病情转归,常作为炎症诊断的生物学指标。虽然严重细菌感染时CRP升高尤为显著,但其灵敏度不高,因此应用价值有限。有临床研究表明,类风湿关节炎患者的血清CRP水平明显升高,且升高程度与病情严重度、关节破坏度均呈正相关[13]。有学者认为,CRP也是区分肿瘤良恶性的极敏感指标,对恶性肿瘤的早期诊断和鉴别有一定临床价值[14]。
内毒素在细菌快速生长或死亡时裂解出来,可引起机体发热,末梢血管扩张,通透性增高,血压下降,严重时可导致播散性血管内凝血和多脏器功能衰竭,甚至危及患者生命。因此,早期检测内毒素水平对感染性疾病有重要临床价值。有研究显示,血浆内毒素对细菌感染诊断的灵敏度和特异度高于血清CRP及PCT[15]。
血清铁蛋白(SF)亦是一种急性时相反应蛋白,其水平升高不仅是铁负荷增加的表现,还常提示存在感染或非感染性疾病,诸如风湿性疾病及肿瘤等。VANWAGNER等[16]研究指出,SF在细菌感染和病毒感染时均可升高,且能维持数周。国外研究表明,SF可作为风湿性疾病活动度及治疗效果的监测指标[17]。此外,SF与肿瘤的预后也有密切关系。MEANY等[18]和YAMAZAKI等[19]研究显示,神经母细胞瘤及恶性淋巴瘤患儿的SF水平越高则预后越差。
ESR与CRP、SF相比,水平升高和降低均较慢,因此可对慢性疾病的感染情况进行更好地监测,在疾病诊断、观察疾病活动性以及评估治疗效果方面均能起到较好的辅助作用[20]。感染是引起ESR增高的首位原因,第2位原因是结缔组织病,同时ESR还可作为急性白血病、神经母细胞瘤等恶性肿瘤的诊断和远期随访指标。
乳酸脱氢酶(LDH)是一种糖酵解酶,存在于机体所有组织细胞的胞质中,在心肌、骨骼肌和肾脏中含量丰富,其中以肾脏含量最高。LDH对风湿性疾病几乎没有诊断价值,血LDH测定值<485.5 U/L时,诊断为感染性疾病的可能性较大,血LDH测定值>892.5 U/L时诊断为恶性肿瘤的可能性较大[21]。
谢婷等[21]回顾性分析了154例FUO住院患儿,对CRP、SF、ESR及LDH联合检测在FUO病因诊断价值应用进行了探讨,发现血清CRP和ESR在感染组、风湿组、肿瘤组中均升高,其中风湿组升高最明显;血清 LDH 在肿瘤组中升高最明显;SF在风湿组和肿瘤组中均明显升高。由此可见,由于FUO病因复杂,表现多样,临床中多指标的联合检测对于FUO的诊断价值要明显优于单一指标,随着病情的演变与进展,还应及时复查,动态观察相关指标的变化。
近年来,结核感染T细胞斑点试验(T-SPOT.TB)在临床中的应用价值正逐渐被发掘。T-SPOT.TB在成年人FUO患者的诊断中有着较好的灵敏度(82.14%)和特异度(83.33%),具有较为理想的阴性预测值(96.00%),但其阳性预测值偏低(48.94%)[22],因此其排除结核病的作用较诊断结核病的作用大,而且T-SPOT.TB结果阳性与活动性结核感染密切相关。以往对T-SPOT.TB、QuantiFERON-TB Gold与结核菌素试验(PPD)3种试验方法相比较的研究指出,在接种了卡介苗的个体中,T-SPOT.TB和QuantiFERON-TB Gold的阳性率比PPD低,且T-SPOT.TB的不确定结果率明显低于QuantiFERON-TB Gold和PPD[23],可见T-SPOT.TB这一新兴方法更有助于结核病的诊断。
3.2.2 影像学检查 综合分析病史、体格检查及实验室检查中的异常发现,可根据拟诊疾病进一步安排相关影像学检查。
胸部X线片由于费用低廉,风险小,常被广泛应用于FUO的病因初筛。胸部X线片可显示肺部感染引起的实质性病变,以及>3 mm的小型肿瘤。但由于本身成像的局限性,导致其诊断价值相对较小。
超声因其没有辐射、价廉且便于操作而被广泛应用于评估腹部及盆腔病变。盆腹腔超声能简单报告出发热的原因,如脓肿形成、淋巴瘤和肾上腺肿瘤等。但值得注意的是,超声报告的准确性依赖于操作者的技术水平及患者的配合程度,同时也受到肥胖和肠积气等因素的影响[12]。
在FUO诊断过程中,应当合理利用胸部CT和腹部CT。当胸部X线片有异常发现时,需利用胸部CT进一步明确诊断。胸部CT能够发现小型肿瘤,常提示可能存在恶性肿瘤、真菌感染或结核病等,例如:淋巴瘤、组织胞质菌病等常表现为肺门部或纵隔处的肿瘤。腹部CT的灵敏度较高,为71%~100%,其能辨别盆腹腔脓肿及增生的淋巴结,并可辅助定位以行进一步组织病理学检查[24]。MRI是缩小FUO诊断范围的二线检查手段,常用于可疑中枢神经系统感染或骨盆炎性疾病的诊查。
超声、CT和MRI这些影像学技术有两大明显缺陷:其一,其着重显示的是组织解剖结构变化,因此对疾病早期的提示作用较弱,相反诸如瘢痕、组织纤维化和其他良性病变则会因其解剖结构发生了变化而显示为假阳性结果,进而干扰诊断;其二,其仅能评估身体的有限部分,而真正隐藏着发热根源的部位却常被漏查。
因此,能弥补以上两大缺陷的核医学成像技术在FUO的诊断过程中扮演越来越重要的角色。正电子发射计算机断层扫描(PET)不仅能进行全身扫描,还可以利用示踪剂如氟-18标记脱氧葡萄糖(18F-FDG)等从炎症早期开始追踪炎症发展的全过程,不必等到解剖结构发生变化,但其不足之处在于,仅能定位可能存在感染或肿瘤的部位,而不能明确是何种原因导致的发热。18F-FDG PET/CT作为PET和CT的融合图像,不但能够提示异常葡萄糖代谢增高灶,而且可以利用CT精确定位微小病变,提供详细的形态学信息,进而提高诊断准确度。18F-FDG PET/CT可以发现肺部的全部病灶,对肺部病灶的诊断具有明显优势;其虽然无法发现微小血管炎病灶,但能够明确显示大血管炎。18F-FDG PET/CT对FUO诊断的灵敏度和准确度由高到低依次为恶性肿瘤、感染性疾病、免疫性疾病[25]。
虽然18F-FDG PET/CT对恶性肿瘤和感染性疾病诊断的灵敏度较高,但是鉴别诊断缺乏特异性,由于两种疾病在临床治疗和预后上截然不同,因此发热原因的鉴别具有重大意义。SUVmax作为反映局部病灶18F-FDG摄取程度的半定量指标,是18F-FDG PET/CT最重要的参数,对良、恶性病灶的鉴别有一定提示作用,临床上常将SUVmax>2.5作为恶性病变的判定标准。当18F-FDG PET/CT中存在18F-FDG异常摄取增高灶〔SUVmax为(7.7±3.5)〕,尤其是病灶累及全身多部位且无明显临床感染证据时,考虑发生恶性肿瘤的可能性大。在综合FUO患者的发热特点、临床表现的基础上,结合18F-FDG PET/CT检查,对恶性肿瘤诊断的灵敏度及准确度均能达到100%[25]。
18F-FDG PET/CT检查的局限性主要体现在泌尿系统疾病和非实体病灶炎性疾病。由于18F-FDG通过泌尿系统排泄,因此会影响泌尿系统内病灶的观察,且一些病毒感染、菌血症及免疫性疾病无明确实体病灶,会导致18F-FDG PET/CT无法准确定位。18F-FDG PET/CT显像结果还受到临床治疗措施的制约,尤其是当FUO患者使用激素控制发热时,将造成病灶对18F-FDG摄取降低,进而出现假阴性。因此在应用18F-FDG PET/CT诊断FUO的过程中,详尽的病史采集和临床信息对提高准确率至关重要。
虽然18F-FDG PET/CT仍无法对FUO的病因进行准确定性,但其应用价值主要在于全身显像对病灶的定位作用,以此指导相关检查的进一步完善,并最终明确发热原因,这是18F-FDG PET/CT作为全身显像区别于其他影像学检查的重要优势,因此将其运用于FUO的早期诊断会成为未来的发展趋势。
3.2.3 侵入性检查 当上述检查均较为明确地指向某一部位、组织或器官的病变时,侵入性检查就成为确诊的关键一环。随着经皮活组织检查技术的逐渐成熟,传统的剖腹探查术已基本不用于FUO的诊断。
淋巴结活检术是最常见的侵入性检查。对于存在淋巴结肿大的患者,可通过淋巴结活检术进行确诊,完整组织切除活检的可靠性优于针吸穿刺术。应优先选取的是宫颈后淋巴结、肱骨内上髁淋巴结和锁骨上淋巴结,应尽量避免选取颈前淋巴结、腋前线附近淋巴结及腹股沟淋巴结,因为病理结果常提示这些部位的淋巴结是非特异性的。淋巴结活检术对淋巴瘤、弓形虫病、结核等疾病有确诊意义。
如果病变侵及骨髓,常通过骨髓活检进行确诊。骨髓活检多用于诊断白血病、淋巴瘤、粟粒性结核、播散性组织胞质菌病及伤寒等。在亚急性感染性心内膜炎及伤寒引起的发热中,当血培养为阴性时,骨髓活检及骨髓液培养可能为阳性。
3.3 FUO的临床诊断思维 病因诊断是FUO诊治的重点,也是难点,随着医学研究的不断深入,导致FUO的疾病谱仍在不断地被发掘与拓展。尽管导致FUO的病因繁多,但在实际病因诊断过程中仍应优先考虑常见病及多发病。一直以来,国内外学者均试图制定一套诊断FUO的标准化流程,但最终以失败告终,多数学者认同FUO的诊断过程必须因人而异。若将FUO的诊断流程形象地比喻为一座金字塔(见图1),那么全面系统、反复多次的病史采集和深入细致的体格检查无疑是金字塔广阔而牢固的根基,在夯实基础后,要合理地选择实验室检查为拟诊提供依据,随着病情的演变与进展,要动态观察相关指标的变化以期缩小诊断范围。针对以上两个步骤中的异常发现,安排相应影像学检查,除了传统的超声、胸部X线片、CT及MRI外,18F-FDG PET/CT作为一种可以全身扫描、全程追踪并且准确率高的新兴检查手段,尤其是对恶性肿瘤的诊断价值,已得到了国内外学者的广泛认可。经皮活组织检查术具有很高的确诊意义,但由于其具有侵入性,选用时应尤为慎重,要尽量选择特异度高的部位进行操作。严格依照金字塔的步骤逐层递进排查,是寻找FUO病因唯一的也是最可靠的途径。
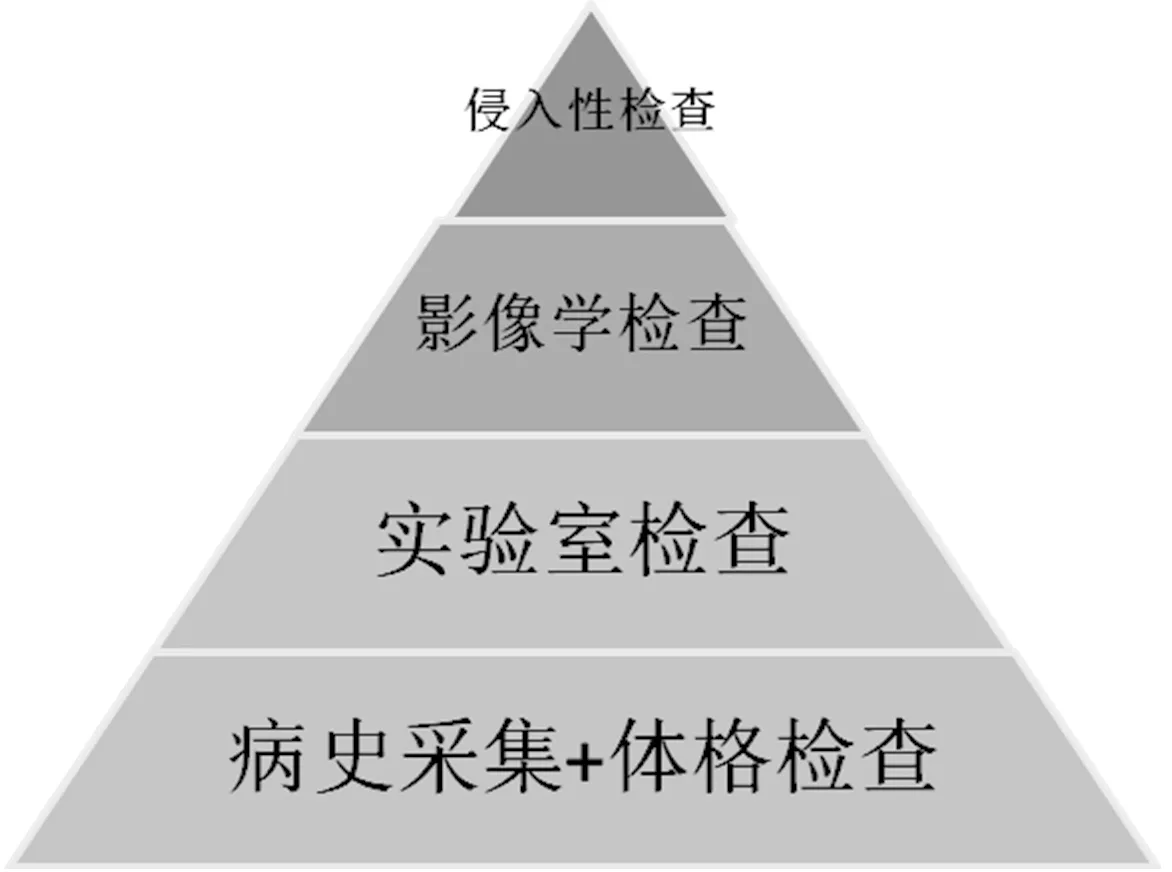
图1 FUO诊断流程Figure 1 Diagnosis procedure of FUO
4 治疗和预后
FUO一直以来均是诊断难题,在明确诊断后,治疗上并不复杂。在明确诊断FUO之前,应避免过早应用退热药或抗生素治疗,因其有可能会掩盖患者的临床表现,进而延误诊治。在面对难以确诊却危及生命的FUO患者时,应谨慎采取经验疗法。目前,仅有很少一部分疾病的经验疗法得到了国内外的广泛认可,例如对高度怀疑结核感染却无阳性检查结果的患者进行经验性抗结核治疗,对血培养阴性的可疑感染性心内膜炎患者采取经验性抗生素治疗,对有视力丧失风险的可疑颞动脉炎患者进行激素治疗等。FUO患者的预后取决于潜在疾病,最终诊断越晚,预后越差。但值得庆幸的是,FUO患者的整体预后较为乐观,5年病死率约为3.2%,有超过半数的患者其发热症状有自愈倾向[4]。
5 小结
病程绵长的FUO,是对患者身心的摧残,如何尽快明确病因,是对临床工作者能力的巨大考验。虽然FUO疾病谱仍在被不断发掘与拓展,但探究病因的过程永远离不开详细的病史采集,深入细致的体格检查,对实验室检查和影像学检查技术的合理整合与运用,以及对侵入性检查的慎重选择。通过各种办法、手段,还是会存在一部分FUO病因不明,但临床工作者仍应尽量明确或尽力缩小可能的诊断范围。
本文文献检索策略:
检索数据库:万方数据知识服务平台、中国知网、PubMed;检索时间:建库至2017年2月;中文检索词:不明原因发热、正电子发射计算机断层扫描、综述,英文检索词:fever of unknown origin、PET、review;导入NoteExpress,查重后根据标题和摘要选取与不明原因发热相关文献。
作者贡献:李彤、王荣英、贺振银进行文章的构思与设计;王荣英、贺振银进行文章的可行性分析,负责文章的质量控制及审校;李彤进行文献/资料收集、整理、撰写论文;李彤、王荣英、贺振银、王金艳、王雅依、王倩、赵稳稳进行论文的修订;王荣英对文章整体负责,监督管理。
本文无利益冲突。
[1]PETERSDORF R G,BEESON P B.Fever of unexplained origin:report on 100 cases[J].Medicine,1961,40(1):1-30.
[2]PETERSDORF R G.Fever of unknown origin.An old friend revisited[J].Arch Intern Med,1992,152(1):21-22.
[3]DURACK D T,STREET A C.Fever of unknown origin——reexamined and redefined[J].Curt Clin Top brect Dis,1991,11:35-51.
[4]盛瑞媛.全国发热性疾病学术研讨会纪要[J].中华内科杂志,1999,38(11):784-785.
SHENG R Y.A summary of the national scientific seminar on the febrile disease[J].Chinese Journal of Internal Medicine,1999,38(11):784-785.
[5]UNGER M,KARANIKAS G,KERSCHBAUMER A,et al.Fever of unknown origin(FUO)revised[J].Wien Klin Wochenschr,2016,128(21/22):796-801.DOI:10.1007/s00508-016-1083-9.
[6]王凯,徐定华,石秋萍,等.不明原因发热与普通发热待查的回顾性比较分析[J].临床和实验医学杂志,2014,13(9):771-774.DOI:10.3969/j.issn.1671-4695.2014.09.031.
WANG K,XU D H,SHI Q P,et al.A retrospective study on fever of unknown origin and the distribution of causes of common fever[J].Journal of Clinical and Experimental Medicine,2014,13(9):771-774.DOI:10.3969/j.issn.1671-4695.2014.09.031.
[7]ZHANG J,CHEN B,XU X,et al.Clinical features of 66 lymphoma patients presenting with a fever of unknown origin[J].Intern Med,2012,51(18):2529-2536.
[8]BELHASSEN-GARCA M,VELASCO-TIRADO V,LPEZ-BERNUS A,et al.Fever of unknown origin as the first manifestation of colonic pathology[J].Clin Med(Lond),2013,13(2):141-145.DOI:10.7861/clinmedicine.13-2-141.
[9]涂俊才,周平.不明原因发热病因诊断研究进展[J].疑难病杂志,2014,13(8):866-870.DOI:10.3969/j.issn.1671-6450.2014.08.036.
TU J C,ZHOU P.Research progress on the etiological factors of fever of unknown origin[J].Chin J Diffic and Compl Cas,2014,13(8):866-870.DOI:10.3969/j.issn.1671-6450.2014.08.036.
[10]ESIYOK A U,YAVASOGLU I,SARGIN G,et al.A rare etiology of fever of unknown origin:ulcerative colitis[J].European Geriatric Medicine,2013,4(6):414-415.DOI :10.1016/j.eurger.2013.08.001.
[11]HAYAKAWA K,RAMASAMY B,CHANDRASEKAR P H.Fever of unknown origin:an evidence based review[J].Am J Med Sci,2012,344(4):307-316.DOI:10.1097/MAJ.0b013e31824ae504.
[12]DOU Y H,DU J K,LIU H L,et al.The role of procalcitonin in the identification of invasive fungal infection-a systemic review and meta-analysis[J].Diagn Microbiol Infect Dis,2013,76(4):464-469.DOI:10.1016/j.diagmicrobio.2013.04.023.
[13]WU J J,ROWAN C G,BEBCHUK J D,et al.Association between tumor ecrosis factor inhibitor(TNFi) therapy and changes in C-reactive protein(CRP),blood pressure,and alanine aminotransferase(ALT) among patients with psoriasis,psoriatic arthritis,orrheumatoid arthritis[J].J Am Acad Dermatol,2015,72(5):917-919.DOI:10.1016/j.jaad.2015.02.004.
[14]SKLAVOU R,KARAVANAKI K,CRITSELIS E,et al.Variation of serum C-reactive protein(CRP) over time in pediatric cancer patients with febrile illness and its relevance to identified pathogen[J].Clin Biochem,2012,45(15):1178-1182.DOI:10.1016/j.clinbiochem.2012.07.088.
[15]孔繁荣,由晓颜,吴天歌.血浆内毒素与C反应蛋白及血清降钙素原筛查细菌感染性疾病的价值[J].中华实用诊断与治疗杂志,2014,28(5):500-501.DOI:10.13507/j.issn.1674-3474.2014.05.035.
KONG F R,YOU X Y,WU T G.Value of plasma endotoxin,C-reactive protein and serum procalcitonin to the screening of bacterial infectious diseases[J].Journal of Chinese Practical Diagnosis and Therapy,2014,28(5):500-501.DOI:10.13507/j.issn.1674-3474.2014.05.035.
[16]VANWAGNER L B,GREEN R M.Elevated serum ferritin[J].JAMA,2014,312(7):743-744.DOI:10.1001/jama.2014.302.
[17]MOORE C Jr,ORMSETH M,FUCHS H.Causes and significance of markedly elevated serum ferritin levels in an academic medical center[J].J Clin Rheumatol,2013,19(6):324-328.DOI:10.1097/RHU.0b013e31829ce01f.
[18]MEANY H J,LONDON W B,AMBROS P F,et al.Significance of clinical and biologic features in stage 3 neuroblastoma:a report from the International Neuroblastoma Risk Group project[J].Pediatr Blood Cancer,2014,61(11):1932-1939.DOI:10.1002/pbc.25134.
[19]YAMAZAKI E,TOMITA N,KOYAMA S,et al.Serum ferritin level is prognostic of patient outcome in extranodal NK/T cell lymphoma,nasal type[J].Med Oncol,2014,31(9):149.DOI:10.1007/s12032-014-0149-7.
[20]RAMSAY E S,LERMAN M A.How to use the erythrocyte sedimentation rate in paediatrics[J].Arch Dis Child Educ Pract Ed,2015,100(1):30-36.DOI:10.1136/archdischild-2013-305349.
[21]谢婷,潘家华,张雪.C-反应蛋白、血沉、乳酸脱氢酶及血清铁蛋白联合检测对儿童发热待查病因诊断价值的探讨[J].中国当代儿科杂志,2015,17(9):950-955.DOI:10.7499/j.issn.1008-8830.2015.09.013.
XIE T,PAN J H,ZHANG X.Value of combined measurement of C-reactive protein,erythrocyte sedimentation rate,lactate dehydrogenase and serum ferritin in etiological diagnosis of fever of unknown origin in children[J].Chinese Journal of Contemporary Pediatrics,2015,17(9):950-955.DOI:10.7499/j.issn.1008-8830.2015.09.013.
[22]王涵,鲁艳军,许东.结核感染T细胞斑点试验(T-SPOT.TB)在不明原因发热成人患者疾病诊断中的应用价值研究[J].医学研究杂志,2017,46(1):53-55.DOI:10.11969/j.issn.1673-548X.2017.01.015.
WANG H,LU Y J,XU D.Analysis of T-SPOT.TB in the diagnosis of adult fever of unknown origin[J].Journal of Medical Research, 2017,46(1):53-55.DOI:10.11969/j.issn.1673-548X.2017.01.015.
[23]ZHU C,LIU Z,LI Z,et al.The performance and limitation of T-SPOT.TB for the diagnosis of TB in a high prevalence setting[J].J Thorac Dis,2014,6(6):713-719.DOI:10.3978/j.issn.2072-1439.2014.04.38.
[24]HAYAKAWA K,RAMASAMY B,CHANDRASEKAR P H.Fever of unknown origin:an evidence-based review[J].Am J Med Sci,2012,344(4):307-316.DOI:10.1097/MAJ.0b013e31824ae504.
[25]康磊,徐小洁,范岩,等.18F-FDG PET/CT在不明原因发热中的诊断价值[J].北京大学学报(医学版),2015,47(1):175-180.DOI:10.3969/j.issn.1671-167X.2015.01.033.
KANG L,XU X J,FAN Y,et al.Diagnostic value of fluorine-18 fluorodeoxyglucose positron emission tomography/computed tomography in fever of unknown origin[J].Journal of Peking University (Health Sciences),2015,47(1):175-180.DOI:10.3969/j.issn.1671-167X.2015.01.033.
2017-04-21;
2017-07-01)
(本文编辑:张小龙)
RecentAdvancesintheCausesandDiagnosticMethodsofFeverofUnknownOrigin
LITong,WANGRong-ying*,HEZhen-yin,WANGJin-yan,WANGYa-yi,WANGQian,ZHAOWen-wen
DepartmentofGeneralPractice,theSecondHospitalofHebeiMedicalUniversity,Shijiazhuang050000,China
The classical definition of fever of unknown origin(FUO)is that a fever is equal to or greater than 38.3 ℃ for at least 3 weeks and failed to reach a diagnosis despite 1 week of inpatient investigation.Although FUO remains one of the most difficult diagnostic challenges in medicine, reasonably using traditional and newly emerging techniques will greatly contribute to the diagnosis of it.We reviewed the possible causes and the latest advances in the diagnosis methods of FUO, and based on this, proposed that, detailed medical history collection and intensive physical examination are still the basis of the diagnosis and treatment of FUO;the diagnostic methods, especially the invasive method, should be cautiously and reasonably chosen;despite continuous advances and developments have been achieved in medicine, the causes of FUO in some patients are still unidentified, so the physician should do his best to identify or at least narrow the possible diagnoses.
Fever of unknown origin;Diagnosis,differential;Review
河北省卫生计生委医学科学研究重点课题计划(20160562)
050000河北省石家庄市,河北医科大学第二医院全科医疗科
*通信作者:王荣英,主任医师,教授;E-mail:wangrongyingjz@163.com
R 597
A
10.3969/j.issn.1007-9572.2017.00.038
李彤,王荣英,贺振银,等.不明原因发热的病因及诊断方法研究进展[J].中国全科医学,2017,20(32):4081-4085,4090.[www.chinagp.net]
LI T,WANG R Y,HE Z Y,et al.Recent advances in the causes and diagnostic methods of fever of unknown origin[J].Chinese General Practice,2017,20(32):4081-4085,4090.
*Correspondingauthor:WANGRong-ying,Chiefphysician,Professor;E-mail:wangrongyingjz@163.com

