酒精性脑病引发胼胝体变性的CT与MRI的影像特征分析*
安徽医科大学第四附属医院神经内科 (安徽 合肥 230022)
陈 欣 吕达平
酒精性脑病引发胼胝体变性的CT与MRI的影像特征分析*
安徽医科大学第四附属医院神经内科 (安徽 合肥 230022)
陈 欣 吕达平
目的探究酒精性脑病引发的胼胝体变性的影像学特征。方法采用回顾性分析法,对我院2009年-2016年7月收治的6例胼胝体患者进行分析,每例患者均行影像检查,并具有完整的影像资料。结果其中4例急性患者在CT扫描中胼胝体体积增大,膝部最为显著,边界不清晰模糊状,在MRI扫描表现较高信号和高信号;1例亚急性患者CT中表现为胼胝体发胀程度较低,边界清晰,病灶变化显示中心层状明显,在MRI扫描表现较高信号和高信号;1例慢性型患者体积缩小,体部最显著,膝部甚至出现坏死,在MRI中表现为低信号或较低信号。结论CT和MRI对胼胝体变性能够直观明了表现病理性改变,其中MRI全方位成像对诊断更加有利,在临床诊断上具有重要的意义和价值。
CT;MRI;酒精性脑病;胼胝体变性;临床诊断
胼胝体变性又被称为Marchiafave-Bignami氏综合征,主要由慢性酒精中毒和营养不足这两种情况触发,前者占比例较重[1-2]。因发病机制的不明确性与在临床特征缺乏特殊性,导致胼胝体变性的确诊率极低,在全球的数据统计中大多通过尸检发现,所以存在很多胼胝体变性患者在死亡时都没有进行确诊,进一步可以推断出胼胝体变性的真实发病率比统计的高;医学界现阶段对患者进行确诊主要依赖于影像学检查和前文提及的尸检,其中影像学检查包括CT和MRI两种辅助诊断检查方法,MRI因能够多方位和多序列成像的优越性,现阶段在对胼胝体变性进行检查方式中采用率相对较高,因影像学的快速发展不断的进步和更新,先进影像仪器的采用使胼胝体在早期时被诊断成为了可能[3-4]。本次研究对我院的有史以来的6例胼胝体变性患者做出了回顾性分析,结合患者的临床资料和所进行的影像学检查资料进行全面的分析和研究,详细研究过程下文所述。
1 材料与方法
1.1 临床资料对我院1999年~2016年5月收治的6例胼胝体患者采用回顾性分析的方式进行研究。6例患者的基本资料为:男性患者5例,占83.33%(5/6);女性患者仅1例,占16.67%(1/6);男性患者占主要比例;年龄范围在42~61岁,平均年龄为(46.15±4.25)岁;5例男性患者均有饮酒史,饮酒史范围在21~40y,每天饮酒量为300~1000ml,饮食量少,无遗传史,其中4例存在显著营养不足现象,2例存在高血压疾病,1例有糖尿病史,1例共同存在高血压和糖尿病史;1例女性患者显著营养不良,无饮酒史,无遗传史,无高血压,无糖尿病;4例存在肢体不便,反应迟缓不灵敏,记忆力不同程度减退,智力较下降甚至出现精神异常;1例存在肢体完全性不便,意识情况低弱,语言能力丧失,大小便失常现象。
1.2 影像学检查方法6例患者在入院之后,都在知情同意的情况下并签同意协议书接受头颅CT或MRI头部扫描,或者两种检查相结合。采用的CT扫描仪器扫描仪器东芝Aquilion16排32层螺旋CT,两种仪器扫描设置的参数为:电流100~200mA,电压100~150kv,矩阵512*512,层厚5~10mm,间隔8mm;患者扫描前准备工作:对不明确是否对碘过敏的患者进行碘过敏试验,试验结果必须为阴性,患者采取仰卧位行头颅CT扫描,对患者胼胝体变性部位重点扫描;采用的MRI头部扫描采用的仪器为德国西门子1.5T核磁共振成像仪,患者在扫描前均不行带金属物品,设置的参数为;TIWI为TR500ms,TE15ms,T2W1为TR3900ms,TE95ms,矩阵324*324,厚层5mm,间距0.8mm;扫描方式为常规扫描,行轴位、矢状位、冠状位。
1.3 影片分析由我院经验丰富的1位放射科主任医师和2两位副主任医生对患者的影像资料进行阅片分析,同时和患者的临床医师探讨结核临床资料进行具体分析,对患者在MRI和CT的影像特征做出详细的分析和诊断,分析的方面包括病灶类型表现、饮酒情况、年龄因素、临床相关治疗等方面。
2 结 果
2.1 不同时期的胼胝体变性的CT和MRI影像特征分析胼胝体变性可分为急性、亚急性和慢性类型,本文研究的6例患者中,这三种类型分别占4、1、1例;其中4例急性患者在CT扫描中胼胝体体积增大、密度减低,膝部最为显著,边界不清晰,因膝部的体积的增大压迫周围组织部位结构,使两侧的脑室的前侧压迫变窄(见图1)。在MRI扫描病灶表现较高信号和高信号;MRI矢状位和冠状位能够较清楚的显示胼胝体的上下及两侧是否受影响(见图2-3)。1例亚急性患者CT中表现为胼胝体发胀程度较低,边界清晰,在MRI扫描表现较高信号和高信号(见图4-5);1例慢性型患者体积缩小,体部最显著,膝部甚至出现坏死,在MRI中表现为低信号或较低信号。
2.2 治疗结果临床上对6例胼胝体变性患者采用补充维生素治疗,补充的维生素类型为B族,与此同时在进行相关的针对性治疗,对营养不良患者采取营养补充。其中4例急性患者中3例病情有好转现象,病情稳定予以出院,回访没有显著的后遗症,剩下1例自愿留院观察。剩下2例患者出院时还存在肢体不便、活动障碍,在多次回访之后,病情得到好转。
3 讨 论
在19世纪初,意大利的两位病理学家对长时间饮酒而死亡的男性进行了尸检,尸检中得出两位患者的胼胝体出现了急性脱髓鞘,从而被称为胼胝体变性[5]。而随着医学的发展和研究得出胼胝体变性主要由慢性酒精中毒和营养不足这两种情况触发,前者占比例较重,和本文6例患者中就有5例长期饮酒和5例存在营养不良;因发病机制的不明确性与在临床特征缺乏特殊性,导致胼胝体变性的确诊率极低,胼胝体变性患者在死亡时都没有进行确诊,可推断出胼胝体变性的真实发病率比统计的高;医学界现阶段对患者进行确诊主要依赖于影像学检查和前文提及的尸检,其中影像学检查包括CT和MRI两种辅助诊断检查方法[6]。
胼胝体变性在医学统计上可分为3种类型,分别为急性、亚急性和慢性[7]。在本文中研究的6例患者这三种类型分别占4、1、1例;急性顾名思义发病时间短,症状表现为晕厥,不清醒,存在意识障碍;亚急性症状比急性种,症状表现为精神失常,出现呆傻情况;而慢性是三种情况中发病时间和过程是最长的,发病症状较重,经治疗后往往难以完全缓解。本文研究中5例急性和亚急性患者本院得到治疗之后病情得到了明显的好转出院生活,并得以长期生活,证明了及时、正确的治疗对胼胝体变性的恢复非常重要,可明显降低急性和亚急性患者的死亡率,并和以往相关文献内的研究结果结论一致[8]。
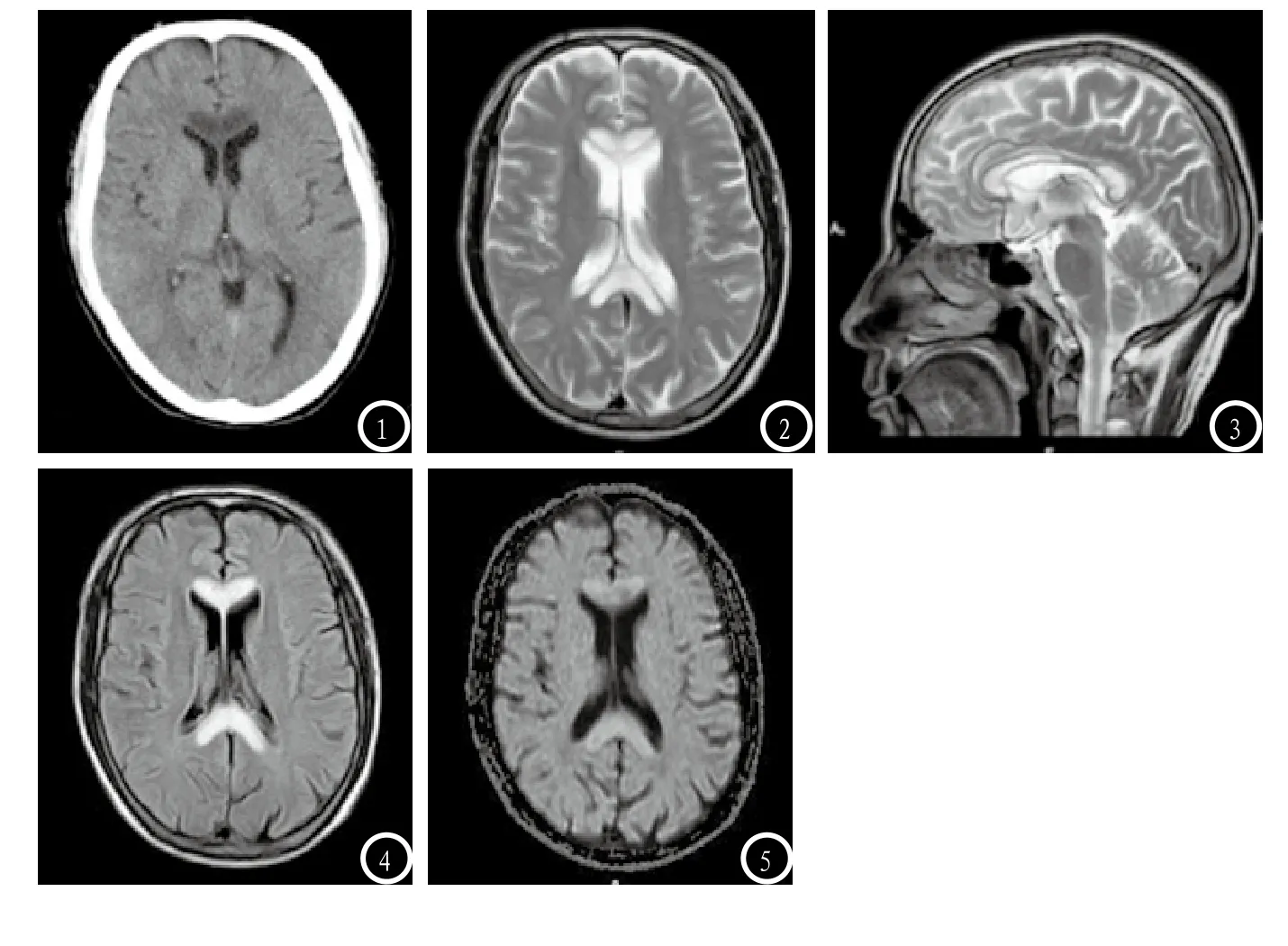
图1 CT平扫轴位可见胼胝体膝部及压部体积增大,其内见对称性低密度影。图2 T2WI轴位图像显示胼胝体膝部及压部对称性高信号。图3 T2WI矢状位胼胝体膝、嘴、干、压部见片状高信号。图4 FLAIR序列上胼胝体膝部及压部病灶表现为对称性高信号。图5 DWI序列可见胼胝体双侧病灶信号呈弥散受限改变。
脱髓鞘和中央区的坏死是胼胝体变性的病理性变化,这两种显著的病理性改变可存在胼胝体的膝部和甚至覆盖到胼胝体的整体,可单独存在也可同时存在[9]。当胼胝体发生变性时,进行组织学检查可见不同阶段的脱髓鞘,在脱髓鞘的同时还存在胶质数量增多,中央区的髓鞘和少枝胶质细胞减少甚至不存在,轴索的改变却不明显;坏死范围的界限清楚,范围内部病灶的周围可见体积较小的囊状,其内见大量巨噬细胞聚集。大部分患者在大脑半球的白质中能发现对称边界清晰的脱髓鞘改变,大体标本可以观察出许多的灰色病变区域。
医学界现阶段对患者进行确诊主要依赖于影像学检查和前文提及的尸检,其中影像学检查主要包括CT和MRI两种辅助诊断检查方法,在本次统计研究得出MRI对胼胝体的确诊更为准确[10]。急性期胼胝体变性病灶在CT检查中主要表现为胼胝体体积增大,密度减低且密度不均匀,边界不清晰,膝部和压部最为明显;病变在MRI中的主要表现为在TIWI上显示的情况为等信号或者较低的信号,在T2W1上的显示情况为较高或者高信号;胼胝体早期在CT扫描中显示受限,而MRI具有多序列、多方位成像的优势,对早期病变的显示情况优于CT。本文研究的4例急性患者在CT扫描中胼胝体体积增大,膝部最为显著,边界模糊;1例亚急性患者CT中表现为胼胝体发胀程度较低,边界清晰;1例慢性型患者体积缩小,体部最显著,膝部甚至出现坏死。
胼胝体变性在临床上至今没有有效的整治方案,大多采用维生素补充、营养给予,对饮酒患者实行戒酒[11-12]。上世纪报道表明胼胝体变性死亡率高,近期的报道胼胝体变性如能在早期诊断、治疗,将大大提高胼胝体变性的存活率。本次研究中,6例不同时期的胼胝体变性患者,其症状经积极治疗后情况改善并非完全一致,这与该病的病理性变化是相符合的,因此这6例患者的临床和影像资料的分析对于提高该病的诊断和治疗水平具有一定的意义。
[1]汪玲娥,张东平,陈中美.胼胝体变性1例报道[J].现代医药卫生,2015,30(12):1927-1928.
[2]吴中亚,王炳国,葛成东.原发性胼胝体变性的临床病例分析[J].中华老年心脑血管病杂志,2015,16(9):985-986.
[3]孔明义,吕敏敏,马倩,等.胼胝体变性1例[J].医学影像学杂志,2014,24(5):744-744.
[4]吴白龙,刘浩,孙曼莉,等.胼胝体变性6例影像学特征分析[J].蚌埠医学院学报,2014,39(4):530-532.
[5]高媛,李经伦.Marchiafava-Bignami病研究进展[J].西南军医,2015,24(1):86-88.
[6]莫本成,张自力,刘振华,等.不典型脑后部可逆性脑病综合征临床及MRI特点分析[J].中国CT和MRI杂志,2015,13(1):27-29.
[7]刘国军,胡俊,曹绪政,等.慢性胼胝体变性12例临床与头颅MRI特点研究[J].现代医药卫生,2014,29(9):1368-1369.
[8]张军佩,裴金莲,玄文涛.急性原发性胼胝体变性(M-B病)的MRI诊断(附2例报告)[J].药物与人,2015,27(2):112-112.
[9]张彤,张亚楠,许蕾,等. Marchiafava Bignami病的研究进展[J].脑与神经疾病杂志,2014,21(3):237-240.
[10]钟洪智,王乾成,钱德才,等.慢性酒精中毒后胼胝体变性、华勒变性一例[J].中国神经免疫学和神经病学杂志,2016,23(1):73-74.
[11]Ota M,Obata T,Akine Y,et al.Age-related degeneration of corpus callosum measured with diffusion tensor imaging[J].Neuroimage,2006,31(4):1445-1452.
[12]黎宏,魏有东,曹笃.原发性胼胝体变性89例临床分析[J].临床急诊杂志,2015,5(9):693-697.
[13]樊益攀,杨国辉.原发性胼胝体变性1例并文献复习[J].临床急诊杂志,2016,6(4):578-579.
(本文编辑: 张嘉瑜)
CT and MRI Image Feature Analysis of Corpus Callosum Degeneration Caused by Alcohol Encephalopathy*
CHEN Xin, LV Da-ping. Department of Neurology, the Fourth Affiliated Hospital of Anhui Medical University, Hefei 230022, Anhui Province, China
ObjectiveTo investigate the image features of corpus callosum degeneration caused by alcohol encephalopathy. MethodsSix cases with callosum in our hospital from 2009 to Jan 2016 were selected. They were all given imaging examination and had complete information. ResultsAfter CT scan, 4 cases showed volume increase, more significant in knee, unclear border and showed higher signal and high signal in MRI scan.One case subacute in CT scan showed lighter callosum swell, clear border and showed high signal and high signal in MRI scan. One case chronic type volume reduced, more obvious in body, necrosis occurred in knee and showed low signal and low signal in MRI scan.ConclusionCT and MRI can clearly show pathological changes of callosum degeneration. MRI is more favourable to omnibearing imaging and is significant in clinic.
CT; MRI; Alcohol Encephalopathy; Corpus Callosum Degeneration; Clinic Diagnosis
R445.2;R445.3;R742
A
安徽省科技计划项目(1301043032)
10.3969/j.issn.1672-5131.2017.11.012
吕达平
2017-09-28