新疆地区维吾尔族孕妇胎膜早破132例妊娠结局临床分析
刘国英,曲亚明*,庞云霞,丁 娟,曲 宁
(1.乌鲁木齐市妇幼保健院,新疆 乌鲁木齐 830000,2.深圳市宝安人民医院,广东 深圳 518101)
新疆地区维吾尔族孕妇胎膜早破132例妊娠结局临床分析
刘国英1,曲亚明2*,庞云霞1,丁 娟1,曲 宁1
(1.乌鲁木齐市妇幼保健院,新疆 乌鲁木齐 830000,2.深圳市宝安人民医院,广东 深圳 518101)
目的 探讨分析不同胎龄的维吾尔族(简称维族)孕妇胎膜早破的妊娠结局及对母儿的影响。方法 回顾性分析2014年3月~2015年7月在乌鲁木齐市妇幼保健院产科分娩的132例胎膜早破维族孕妇的临床资料,其中,28~36+6周胎膜早破维族孕妇66例设为早产胎膜早破组,37~41+6周胎膜早破维族孕妇66例作为足月胎膜早破组,将同期住院分娩的132例足月妊娠胎膜未破维族孕妇设为对照组,对比分析三组维族孕妇分娩方式及母婴结局,分析两组维族孕妇胎膜早破的时间与(用降钙素原PCT及超敏CRP判断感染程度)母婴感染率的相关性。结果 足月胎膜早破维族孕妇66例,感染率41/66,早产胎膜早破维族孕妇66例,感染率49/66,两组均以破水24小时居多,超敏CRP、PCT均高也较多;但是破水时间在72小时、大于72小时早产胎膜早破组超敏CRP、PCT高比率明显多于足月胎膜早破组,差异有统计学意义(P<0.05),而破水时间在48…h超敏CRP、PCT高则以足月胎膜早破组居多。三组维族孕妇分娩方式比较:足月胎膜早破组剖宫产率(59.0%)明显高于早产组(27.2%)和对照组(28.0%)(P<0.05);足月胎膜早破组自然分娩率(36.3%)明显低于早产组(62.1%)和对照组(65.9%)差异有统计学意义(P<0.05)。不同胎龄胎膜破裂分娩母婴结局:(1)早产儿组母体产褥感染及新生儿感染发生率高于足月儿组及对照组,差异有统计学意义(P<0.05);(2)足月组新生儿胎粪吸入综合征发生率明显高于早产儿组及对照组,差异有统计学意义(P<0.05);(3)早产儿组死亡3例,胎龄在26周~29周。结论 预防和/或控制饮食及体重和产道及周围感染对于维吾尔孕妇很有必要;及早治疗和处理胎膜早破,尤其是早产,以降低孕产妇产褥感染和围产儿感染、死亡发生率。
维族孕妇;胎膜早破;分娩方式;妊娠结局
临产前胎膜自发破裂者称胎膜早破(简称PROM),它是产科一种最常见分娩期并发症,发生率高,约占分娩总数的5%~10%,且有逐年增高的趋势。其感染率也很高,是围产儿发病和死亡的主要原因之一,尤其见于未足月妊娠发生胎膜早破并早产的产妇[1],所以恰当的处理妊娠合并胎膜早破是降低围产儿死亡率的关键。本研究通过回顾性分析我院无妊娠合并症与其他并发症的胎膜早破位维族孕妇132例及同期住院分娩的足月健康维族孕妇132例的病例资料,探讨维族孕产妇胎膜早破对妊娠结局的影响,现具体报告如下。
1 资料与方法
1.1 一般资料
选取乌鲁木齐市妇幼保健院2014年3月~2015年7月产科住院分娩132例胎膜早破维族孕妇,分2组,各66例,其中胎龄28~36+6周胎膜早破维族孕妇为早产胎膜早破组,胎龄37~41+6周胎膜早破维族孕妇为足月胎膜早破组,年龄20~42岁,平均年龄25.3岁;选取同期在产科住院胎膜未破足月维族孕妇132例为对照组,年龄20~37岁,平均年龄28.3岁;采用回顾性分析的方法,对比分析三组维族孕产妇的临床资料,包括:分娩方式、经阴道分娩孕产妇母儿并发症及胎膜早破对母儿的影响。
1.2 参照第七版《妇产科学》中的胎膜早破诊断标准[2]
孕妇突感有较多液体自阴道流出,继而少量间断性排出;阴道液酸碱度检查:阴道液PH:4.5~5.5,破膜后为7.0~7.5;阴道液干燥片检查见羊齿植物叶状结晶;(4)羊膜囊检查:可直视胎先露部,看不到前羊膜囊,即可诊断胎膜早破。
1.3 维族孕妇胎膜早破后处理
胎膜早破维族孕妇住院后均卧床休息,避免下床活动,必要时抬高臀部;避免不必要的阴道检查,密切观察羊水及胎心音。破膜超过12 h维族孕妇均常规给予抗生素预防感染,破膜超过24 h未临产者给予催产素静脉引产;若头盆不称、胎头高浮、宫颈不成熟伴胎儿宫内窘迫者,及时剖宫产终止妊娠。
1.4 统计学方法
采用SPSS 19.0统计学软件对获取的数据进行分析,计量资料以“±s”表示,采用t检验;计数资料以百分数(%),例(n)表示,采用x2检验;以P<0.05为差异有统计学意义。
2 结 果
2.1 三组维族孕妇一般临床资料分析
三组维族孕妇在年龄、孕周、产次、新生儿体重方面相比,差异均无统计学意义(P>0.05)。
2.2 胎膜早破的时间与超敏CRP、PCT的相关性比较(见表1)

表1 三组发生超敏CRP、PCT升高例数比较
两组不同胎龄胎膜早破组均以破水24 h居多,超敏CRP、PCT高也较多。但是胎膜早破时间在72 h、大于72 h早产儿组超敏CRP、PCT高的比率明显多于足月儿组,差异有统计学意义(P<0.05),而破水时间在48小时超敏CRP及PCT高则以足月儿居多,而对照组中超敏CRP正常或稍高、PCT均正常,见表2。
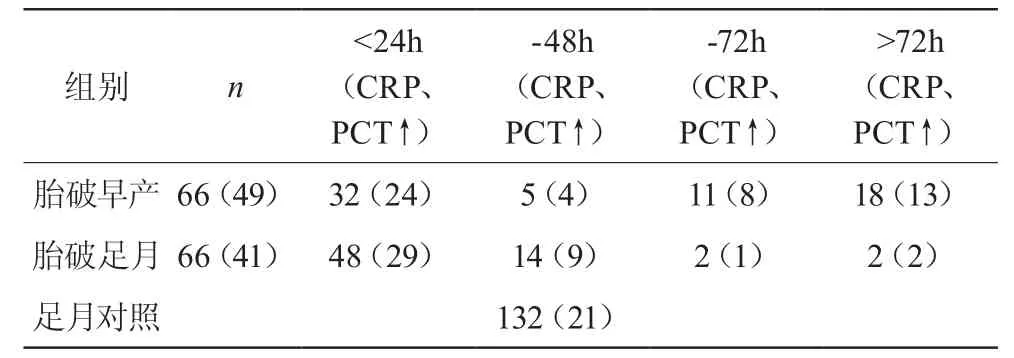
表2 两组胎膜早破破水时间与超敏CRP、PCT的比较 [n(%)]
2.3 三组维族孕妇分娩方式的分析
维族足月胎膜早破组自然分娩24例,占36.3%,阴道助产3例,占4.5%,剖宫产39例,占59%;维族早产胎膜早破组自然分娩41例,占62.1%,阴道助产7例,占10.6%,剖宫产18例,占27.2%;对照组自然分娩87例,占65.9%,阴道助产8例,占6%,剖宫产37例,占28%,足月胎膜早破组剖宫产率明显高于早产组及对照组,三组相比,差异有统计学意义(P<0.05);足月胎膜早破组自然分娩率明显低于早产组和对照组,三组相比,差异有统计学意义(P<0.05);三组阴道助产率相比,早产胎膜早破组稍高于足月胎膜早破组及对照组,差异无统计学意义(P>0.05)。见表3。

表3 三组维族孕妇分娩方式比较 [n(%)]
2.3 不同胎龄胎膜早破与母婴并发症
不同胎龄胎膜早破与母婴并发症比较,见表4。结果显示:(1)早产儿组母体产褥感染及新生儿感染发生率高于足月儿组及对照组,差异有统计学意义(P<0.05);(2)足月组新生儿胎粪吸入综合征发生率明显高于早产儿组及对照组,差异有统计学意义(P<0.05);(3)早产儿组死亡3例,胎龄在26周~29周。
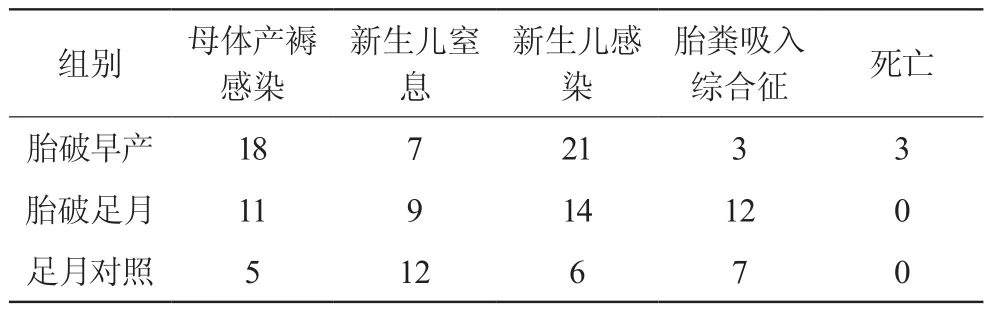
表4 两组维族胎膜早破母婴结局比较
3 讨 论
胎膜的主要功能是适应子宫不断的增大并保持其完整性、韧性,同时可运输氧和营养物质及排出代谢产物,为一天然屏障[3]。如胎膜已破,阴道细菌可直接进入羊膜腔,对孕妇的影响可引起羊膜腔感染、产褥感染及产科并发症如胎盘早剥、产后出血、宫腔积脓、盆腔炎等。对新生儿的影响可引起胎儿宫内窘迫、早产、围产儿感染、新生儿败血症、新生儿慢性肺疾病及脑损伤等[4]。而PCT是一种无激素活性的糖蛋白,健康人群或非细菌感染者的血清中PCT含量甚微(<0.1 mg/dl)。超敏CRP是由肝脏合成并分泌的急性期反应蛋白,是评判细菌感染的重要指标之一[5]。其与胎膜早破时间成正相关。据国内文献报道,破膜24 h内分娩者,孕妇羊膜腔感染的发生率为6.4%,超过24 h者高达30.0%,胎膜早破新生儿感染率在10.9%~38%[6]。是否有民族差异?是否和胎龄相关?未见相关报道,本组病例均为维族孕妇,其中,维族胎膜早破早产组66例,超敏CRP、PCT均高49例(49/66,74.2%);维族足月胎膜早破组66例,超敏CRP、PCT均高41例(41/66,62.1%),而对照组132例,感染率在21例(21/132,15.9%),三组超敏CRP、PCT升高情况比较:x2=76.00,P<0.05,胎破早产与对照比较x2=65.51,P<0.05;胎破足月与对照比较x2=43.69,P<0.05;胎破早产与胎破足月比较x2=2.235,P=0.1349,差异有统计学意义(P<0.05);但两组胎膜早破病例感染均以24 h居第1位,其构成比不同,足月组胎膜早破感染率比早产高5%;早产组感染居第二位是胎膜早破超过72 h,占13%,足月组为早破48 h,占9%,胎膜早破是引起维族孕妇早产及产褥期感染的主要原因,因此加强维族孕妇孕期保健及妊娠知识教育,定期产检,减轻体力劳动,避免外界刺激如频繁性生活及阴道检查,如出现胎膜早破及时给予抗生素治疗,是降低维族孕妇孕期感染的关键。
本研究显示,两组胎膜早破维族孕妇与对照组比较,足月胎膜早破组(59%)剖宫产率明显高于早产组(27.2%)与对照组(28%),三组相比,x2=22.63,P=0.0002,差异有统计学意义(P<0.05);自然分娩率:足月胎膜早破组24例(36.3%),早产胎膜早破组41例(62.1%),对照组87例(65.9%),早产胎膜早破组自然分娩率明显高于足月胎膜早破组低于对照组,胎破足月与对照比较x2=18.02,P=0.0001;胎破早产与胎破足月比较x2=13.78,P<0.05,三组相比,有统计学意义(P<0.05)。胎膜早破后,羊水减少,胎儿耐受产道挤压能力下降;同时胎膜早破易继发宫内感染,使子宫及宫颈对缩宫素反应差,不易诱发有效宫缩[7],同时与维族孕妇偏食有关,喜食牛、羊肉,蔬菜、水果、鱼及豆制品进食少,导致维族孕妇孕期体重增加过快、过多,胎儿体重大,导致剖宫产率升高;早产儿因胎头、体重相对较小,发生相对性头盆不称的概率低,自然分娩率较高。因此应指导维族孕妇合理摄取营养、不挑食、进富含微量元素和维生素的食物,如鱼、豆制品及蔬菜,出现胎膜早破早期抗感染治疗,是降低维族孕妇胎膜早破及新生儿感染的重要措施。
胎膜早破后羊水量减少,胎膜缓解宫壁对胎儿压力作用降低脐带易受压,易发生胎儿窘迫及宫壁紧裹胎体,导致宫缩不协调,形成胎方位异常,影响胎盘血液循环[8]。同时,胎膜破裂后宫腔与阴道直接相通,外界和阴道内致病菌及非致病菌繁殖,造成上行感染,引起母体产褥期感染及新生儿感染、窒息[9]。本研究资料显示,维族早产胎膜早破组母产褥期感染、新生儿感染为18例(27.2%)、21例(31.8%),足月胎膜早破组母产褥期感染、新生儿感染为11例(16.6%)、14例(21.2%),维族足月胎膜早破组母产褥期感染及新生儿感染均比早产胎膜早破组均低10.6%,与母早产胎盘屏障未发育成熟,致病菌易上行侵入导致孕妇产褥期感染,早产因胎龄小,体重低,各个脏器未发育成熟,外界及孕妇产道内致病菌引起早产胎儿感染,严重时出现死胎、死产,本组资料中,胎死宫内3例均为早产。
总之,胎膜早破对母儿危害极大,可引起孕母宫内感染及产褥期感染。引起孕妇早产,早产后出现相关早产并发症如呼吸窘迫综合症、早产儿颅内出血等,使早产儿存活率低,生存质量差[10]。因此,加强孕期保健,做好孕期卫生宣教,积极预防和治疗生殖道感染,并指导维族孕妇合理摄取营养,及时补充适量微量元素,可减少胎膜早破的发生[11]。如果出现胎膜早破,积极给与预防感染,对于早产,可加宫缩抑制剂及使用糖皮质激素促进胎肺成熟,使新生儿肺透明膜病的发生率降低[12]。对于羊水持续减少,出现胎儿宫内窘迫时,立即终止妊娠,是改善母儿预后的关键。
[1] 张静华,谢 娅,杨玲竹,审校.自发性早产和并胎膜早破临床分析.中国计划生育和妇产科.2013,5(2).
[2] 乐 杰.妇产科学[M].第7版.北京人民卫生出版社,2008,3(3):44-138.
[3] 齐 华.足月胎膜早破孕妇妊娠结局98例临床分析.世界最新医学信息文摘2013,13(11).
[4] 胡会铭.胎膜早破169例临床分析.中国计划生育和妇产科杂志.2012,4(2).
[5] 吴少卿,文道林,曹文平.血清降钙素原和C-反应蛋白在细菌感染性疾病诊断中的意义.中国现代医药杂志.2009,11(4):66-68.
[6] 张夫翠.未足月胎膜早破320例临床分析[J].现代中西医结合杂志.2010,19(20):2522-2523.
[7] 王金梅.1 0 0例胎膜早破的原因及妊娠结局的临床分析.Medical Reeapitulate.Aug.2012.Vol.18.No.16.
[8] 漆洪波,李庆姝.重视未足月胎膜早破的研究[J].中华妇产科临床杂志.2006,41(1):3-6.
[9] 冉丽萍.胎膜早破的原因和诊断[J].中国当代医药.2011,18(21):203-204.
[10] 李 晖.胎膜早破的152例临床结局分析[J].安徽医药.2011,15(5):594-595.
[11] 卢义红.发生胎膜早破社会因素剖析[J].中外医学研究.2011,9(11):88-89.
[12] 刘 育,候 娟,刘红月.胎膜早破458例妊娠结局的临床分析.齐齐哈尔医学院学报.2009年第30卷第23期.
本文编辑:李 豆
R714.43+3
B
ISSN.2095-8803.2017.17.8.03
曲亚明,男,副主任医师,TeL:13109934155,E-mail:2123135129@qq.com

