重度子痫前期相关血凝指标的检测及临床意义
林容
(福建医科大学省立临床医学院,福建 福州350001)
重度子痫前期相关血凝指标的检测及临床意义
林容
(福建医科大学省立临床医学院,福建 福州350001)
目的探讨重度子痫前期孕妇血凝指标的检测及临床意义。方法选取重度子痫前期孕妇47例作为观察组,正常孕妇49例作为对照组,比较两组分娩前的血凝指标、分娩结局。结果观察组的FIB、AT-Ⅲ、PLT均显著低于对照组,D-D显著高于对照组,差异均有统计学意义 (P<0.05)。观察组的分娩孕周、新生儿体重、新生儿1m in阿氏评分均显著低于对照组,剖宫产率、产后出血量、新生儿N ICU入住率均显著高于对照组,差异均有统计学意义 (P<0.05)。结论Fib、ATⅢ、PLT、D-D等血凝指标可作为简便的子痫前期病情变化评估的指标。
重度子痫前期;纤维蛋白原;D-二聚体;抗凝血酶-Ⅲ;血小板计数
子痫前期是妊娠20周后出现的一种以高血压、尿蛋白为主症的妊娠特有疾病,根据病情的轻重分为轻度与重度[1]。此病是孕产妇和围产儿病死率升高的主因之一,严重地影响了母婴健康[2]。 目前研究[3-4]证实血管内皮细胞功能紊乱与障碍是子痫前期的发病核心,血管内皮细胞损伤导致血管细胞因子合成障碍,凝血和抗凝血因子、纤溶和抗纤溶因子发生改变,致凝血及纤溶平衡失调。本研究通过检测分析重度子痫前期孕妇及正常孕妇的凝血及纤溶指标,比较二者的临床结局,试图寻求一种简便的子痫前期病情变化评估指标。
1 资料与方法
1.1 一般资料 选择2015年10月至2017年2月在福建省立医院南院产科定期产检并分娩的孕妇96例,其中重度子痫前期孕妇47例为观察组,正常孕妇49例为对照组。观察组年龄19~ 43 岁, 平均 (30.77 ± 6.07) 岁; 孕次 1 ~ 5 次, 平均 (2.09± 1.25) 次。 对照组年龄 18 ~ 39 岁, 平均 (29.10 ± 5.12) 岁;孕次1~4次,平均 (1.84±0.92) 次。 两组的年龄、 孕次比较无统计学差异 (P >0.05)。
1.2 纳入标准 重度子痫前期诊断标准[2]为:血压和尿蛋白持续升高,并出现下述任一不良情况者:①血压持续升高:收缩压≥160 mm Hg和 (或)舒张压≥110 mm Hg;②尿蛋白≥5.0 g/24 h或随机蛋白尿为 “+++” 或以上;③持续性头痛或其他脑神经症状;④持续上腹疼痛;⑤ALT或AST升高;⑥24 h尿量<400 mL或每小时尿量 <17mL或血肌酐 >106μmol/L;⑦低蛋白血症伴胸腹腔积液;⑧血小板持续性下降并低于100×109/L,血管内溶血,黄疸或血LDH升高;⑨心衰、肺水肿;⑩胎儿生长受限或羊水过少;11○妊娠34周以前发病。排除标准:①严重妊娠并发症及内科合并症,如胎盘植入、前置胎盘、胎盘早剥、慢性高血压、糖尿病、肾病、免疫系统及血液系统疾病、肝脏疾病等;②辅助生殖技术;③畸胎或死胎;④多胎;⑤嗜酒、吸毒;⑥1年内使用影响凝血及纤溶活性的药物。
1.3 观察指标 ①凝血指标检测方法:检测两组孕妇的纤维蛋白原 (Fib)、 D-二聚体 (D-D)、 抗凝血酶-Ⅲ (AT-Ⅲ)、 血小板计数 (PLT)。入院次日清晨空腹采肘静脉血2.5 mL置于含有3.8% (w/v) 枸椽酸钠0.3mL的真空抗凝管内并混匀,1小时内以每分钟3 500 r速度离心15 min分离血浆,然后使用日本Sysmex公司生产的Sysmex CS5100全自动血液凝固分析仪及德国Siemens公司生产的试剂通过凝固法检测Fib,免疫比浊法检测D-D,发色底物法检测AT-Ⅲ;PLT采用日本Sysmex公司生产的Sysmex XN-1000血细胞分析仪进行检测。检测上述各标本前各仪器设备均经标准品、质控物校准正常。②临床资料收集:收集两组孕妇的年龄、孕次、孕天数、分娩结局、产后出血量、新生儿1分钟Apgar评分[2]、新生儿入住NICU例数、新生儿体重。
1.4 统计学方法 应用SPSS 19.0软件进行统计学分析。计量资料以±s表示,采用t检验;计数资料以率 (%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组的凝血指标比较 观察组的FIB、AT-Ⅲ、PLT显著低于对照组,D-D显著高于对照组 (P<0.05)。 见表1。
表1 观察组与对照组的凝血指标比较 (±s)
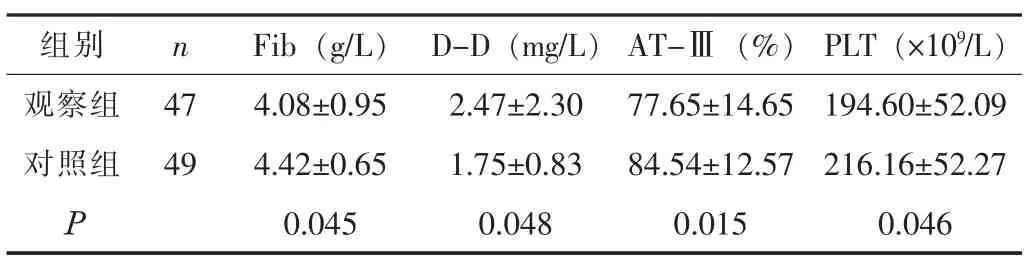
表1 观察组与对照组的凝血指标比较 (±s)
组别 n Fib (g/L) D-D (mg/L) AT-Ⅲ (%) PLT (×109/L)观察组 47 4.08±0.95 2.47±2.30 77.65±14.65 194.60±52.09对照组 49 4.42±0.65 1.75±0.83 84.54±12.57 216.16±52.27 P 0.045 0.048 0.015 0.046
2.2 两组的分娩孕周及母婴结局比较 观察组的分娩孕周、新生儿体重、新生儿1min阿氏评分均显著低于对照组,产后出血量显著高于对照组 (P<0.05),见表2。观察组的剖宫产率、新生儿NICU入住率分别为80.85%、42.55%,均显著高于对照组的 22.45%、 6.12% (P<0.05)。
表2 观察组与对照组的分娩孕周及母婴结局比较 (±s)
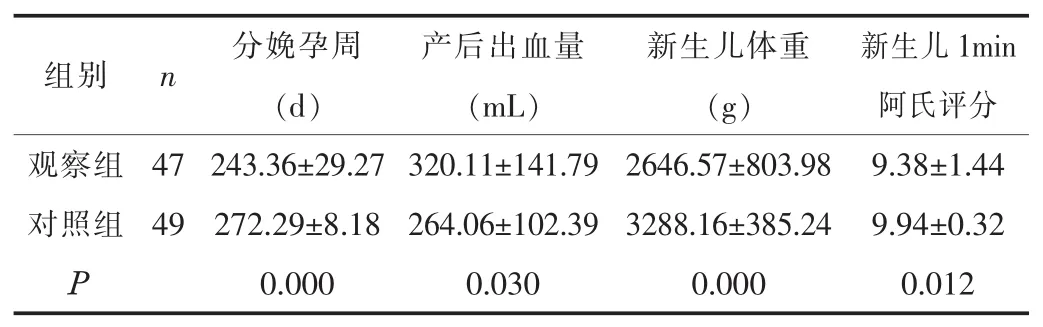
表2 观察组与对照组的分娩孕周及母婴结局比较 (±s)
新生儿1min阿氏评分观察组 47 243.36±29.27 320.11±141.79 2646.57±803.98 9.38±1.44对照组 49 272.29±8.18 264.06±102.39 3288.16±385.24 9.94±0.32 P 0.000 0.030 0.000 0.012组别 n 分娩孕周(d)产后出血量(mL)新生儿体重(g)
3 讨论
正常妊娠期母体血液处于高凝状态,凝血因子Ⅱ、Ⅴ、Ⅶ、Ⅷ、Ⅸ、Ⅹ增加,血小板轻度减少,凝血因子Ⅺ、Ⅻ降低,妊娠晚期纤维蛋白原比非孕期增加,纤溶系统活性降低[5],此时凝血与纤溶激活呈一种平衡状态,此生理性变化使得产后胎盘剥离面血管内迅速形成血栓,及时预防产后出血。迄今为止,子痫前期的病因及病发机制仍未阐明,但研究[3,6]已证实全身小血管痉挛、血管内皮损伤及局部缺血是子痫前期的基本病理变化。各种原因造成血管内皮细胞损伤致内皮下的基底膜暴露,释放组织因子,启动凝血系统,凝血活酶生成增加,消耗大量的AT-Ⅲ,受损的内皮细胞产生tPA减少,PAI-1增多,纤溶活性降低,此时凝血与纤溶系统的动态平衡被打破;同时炎性反应导致内皮损伤时,所释放的炎性介质与胎盘滋养细胞等进入血循环,与上述大量促凝物质共同引起血管内微血栓。为清除微血管内的血栓,纤溶系统活性增强,D-D水平增高。子痫前期处于一种较正常妊娠更易导致血栓形成的过度血栓前状态[7]。正因为长期处于过度的血栓前状态及DIC高凝期,血液中Fib、PLT及AT-Ⅲ下降,D-D升高,此时机体已出现大量凝血因子消耗和继发性纤溶亢进,当病情逐渐加重,上述变化加剧,机体进入DIC的消耗性低凝期甚至失代偿期,故子痫前期患者产后出血量高于正常产妇。
本研究中观察组的Fib、AT-Ⅲ、血小板计数均显著低于对照组,D-D显著高于对照组,此结论支持了重度子痫前期患者长期处于DIC高凝期,机体已出现凝血因子消耗、继发性纤溶亢进的观点。本研究通过对比重度子痫前期孕妇与正常妊娠孕妇的分娩结局及母婴结局,发现前者的产后出血量高于后者,推测由于长时间处于过度血栓前状态,部分重度子痫前期孕妇可能已进入DIC纤溶亢进期或失代偿期,进而导致产后出血量增加[8]。本研究发现观察组的分娩孕周明显低于对照组,从而导致新生儿体重、出生后1min阿氏评分显著低于对照组,新生儿入住NICU率明显增加。通过分析新生儿结局,发现分娩孕周是关键,这就涉及长期以来困扰产科医师的对于子痫前期终止妊娠时机选择的问题。为提高围生儿生存率及生存质量希望尽可能延长孕周,但与此同时伴随而来的母体器官损害、胎盘异常、胎儿宫内窘迫等风险可能随之增加。一直以来,卧床休息、降血压、解痉、合理扩容、利尿及促胎肺成熟[2],这些常规的保守治疗方式对改善新生儿预后有一定的积极作用。随着对子痫前期及妊娠期血液高凝状态的深入研究[9],发现对处于血液高凝状态的子痫前期患者,抗凝治疗可以改善血液高凝状态,改善微循环障碍,保护胎盘及全身各重要器官的血流灌注,可延长妊娠时间,同时不增加母婴不良妊娠结局。
综上所述,Fib、ATⅢ、PLT等在重度子痫前期孕妇血液中的含量低于正常孕妇,而D-D含量高于正常孕妇,这些指标可反映子痫前期的病情变化,在日常临床工作中应密切关注这些指标的变化并及时采取干预措施,动态监测各项指标,在保障安全的前提下延长孕周,改善围产儿结局。
[1]中华医学会妇产科学分会妊娠期高血压疾病学组.妊娠期高血压疾病诊治指南 (2015) [J].中华妇产科杂志,2015,50(10):721-728.
[2]谢幸,苟文丽.妇产科学 [M].第8版.北京:人民卫生出版社,2013:64-66.
[3]汪丽萍,余艳红.获得性易栓症对母婴不良结局的影响 [J].实用妇产科杂志,2009,25(3):136-138.
[4]Bernardes T,Mol B,Ravelli A,et al.Recurrence risk of pregnancy induced hypertension and preeclampsia in second pregnancies in a Dutch linked population-based cohort[J].Am J Obstet Gynecol,2014,210(1):S162.
[5]Uchikova EH,Ledjev II.Changes in haemostasisduring normal pregnancy[J].Eur J Obstet Gynecol Reprod Biol,2005,119(2):185-188.
[6]Dusse LM,Godoi LC,Gomes KB,et al.Tissue factor-dependent pathway in severe preeclampsia revisited:a Brazilian cohort study[J].Blood Coagul Fibrinolysis,2016,27(4):436-440.
[7]柳之彦,林靓,杨茵.子痫前期产后出血量预测模型建立的探讨 [J/CD].创伤与急诊杂志 (电子版),2016,4(4):224-229.
[8]刘小华,程蔚蔚.孕晚期部分凝血及纤溶指标的检测对低危产妇产后出血的预测价值 [J].检验医学,2013,28(6):492-495.
[9]任丽萍,陈维娜,蔡蓓珺,等.低分子量肝素钙治疗早发型重度子痫前期的临床研究 [J/CD].中华妇幼临床医学杂志 (电子版),2016,12(5):576-582.
Detection of Blood Coagulation Indicators in Severe Preeclampsia and Its Clinical Significance
LIN Rong(Provincial Clinical College of Fujian Medical University,Fuzhou 350001,China)
ObjectiveTo explore the detection of blood coagulation indicators in pregnant women with severe preeclampsia and its clinical significance.Methods47 cases of pregnant women with severe preeclampsia were enrolled as observation group,and 49 cases of normal pregnant women were enrolled as control group.The blood coagulation indicators before delivery,and labor outcomes were compared between the two groups.ResultsThe levels of FIB,AT-Ⅲand PLT of the observation group were significantly lower than those of the control group,and the D-D level was significantly higher than that of the control group(P<0.05).The gestational age at labor,birth weight of infants,and neonatal Apgar score at1m in of the observation group were significantly lower than those of the control group,and the caesarean section rate,postpartum hemorrhage volume and neonatal NICU admission rate were significantly higher than those of the control group(P <0.05).Conclusions Fib,AT-Ⅲ,PLT and D-D can be used as simple indicators to evaluate preeclampsia changes.
Severe preeclampsia;Fib;D-D;AT-Ⅲ;PLT
R714.24+5
10.3969/j.issn.1674-4659.2017.10.1407
2017-05-13
2017-08-10
林容 (1988-),女,福建连江人,本科学历,学士学位(在职研究生在读),住院医师,研究方向:妊娠期高血压疾病。
(责任编辑:钟婷婷)

