巨大子宫肌瘤的手术选择
郭载欣,邓姗
(中国医学科学院 北京协和医学院 北京协和医院妇产科,北京 100730)
·临床病例讨论·
巨大子宫肌瘤的手术选择
郭载欣,邓姗*
(中国医学科学院 北京协和医学院 北京协和医院妇产科,北京 100730)
巨大子宫肌瘤是妇产科医生不定期就会面临的情况,由于瘤体巨大,常需要选择开腹的纵长切口完成手术,而在腔镜微创的时代,无论是患者还是医生都有可能不理智地选择不适宜的手术方式,反而导致严重的并发症,形成“巨创”。本文结合一例腹腔镜剔除巨大子宫肌瘤导致严重失血性休克及后遗并发症的病例,重点讨论不孕合并子宫肌瘤的手术路径的选择问题。
不孕; 子宫肌瘤; 手术路径; 微创手术
(JReprodMed2017,26(10):1044-1046)
患者杨某,46岁,因“腹腔镜子宫肌瘤剔除术后大出血1天余”急诊入我院。
患者适龄结婚,G0P0,2016年9月14日 21:00因“原发不孕”于外院行腹腔镜下子宫肌瘤剔除术,术中见子宫多发肌瘤,最大直径30 cm,手术时间5 h,术中出血9 500 ml,输注红细胞6 U、血浆1 200 ml、血小板1 U、纤维蛋白原6 g,自体血回输4 750 ml,术中使用速尿后尿量1 000 ml。术后持续无尿,并出现血压下降,外院考虑DIC不除外,给予补液、升压等对症治疗及肝素治疗,9月15日下午出现右腹壁切口渗血,外院医院B超提示盆腔积液深7 cm,急送我院急诊。
我院急诊查心率77次/分、呼吸24次/分、血压142/86 mmHg、SpO2:94%,检验结果示:血常规:WBC 14.79×109/L、NEUT% 84.7%、HGB 64 g/L、HCT 18.6%、PLT 34×109/L;凝血:PT 21.2 s、INR 1.82、Fbg 1.38 g/L、APTT>150 s、TT>150 s、D-Dimer 71.08 mg/L FEU;肝功+肾全:ALT 67 U/、Alb 32 g/L、Cr(E)200 μmol/L、Urea 8.57 mmol/L;心肌四项:CK 6453 U/L、CKMB-mass 53.9 μg/L、cTnI 1.423 μg/L、NT-proBNP 1 063 pg/ml;我院超声:盆腹腔内大量积液,盆腔混合回声16 cm×15 cm,肝肾隐窝积液6.3 cm,急诊考虑诊断“腹腔镜子宫肌瘤剔除术后大出血,多器官功能衰竭,弥漫性血管内凝血,急性肾损伤,急性心肌损伤,失血性贫血,原发不孕”,急诊输注血浆800 ml、血小板1 U、红细胞6 U,对症治疗改善症状后,急诊行开腹探查+全子宫切除术+粘连分解术。
术中见:盆腹腔积血及血凝块约3 000 ml;子宫不规则增大达脐上1指,几乎均被肌瘤样组织所占据,左侧肌瘤明显突入左侧阔韧带内,宫体可见肌瘤剔除后已经缝合的长约10 cm切口创面,创面多处明显渗血;膀胱腹膜返折广泛致密粘连于子宫前壁,顶端达脐耻之间的位置,水肿明显,大部分膀胱腹膜反折被缝合于子宫切口处;双侧附件未见明显异常,右侧骨盆漏斗韧带周围明显积血、血肿、增粗,乙状结肠广泛致密粘连于左侧盆腹壁、左侧骨盆漏斗韧带和突入左侧阔韧带的肌瘤表面。手术标本如图1。术中出血约2 000 ml,清理原有的盆腹腔积血及血凝块约3 000 ml,输RBC悬液8 U,血浆1 400 ml,血小板1 U,自体血回输1 036 ml。术中同时清理出数个原手术散落的盆腹腔内的肌瘤碎块。术中尿呈血水样,约5 ml。
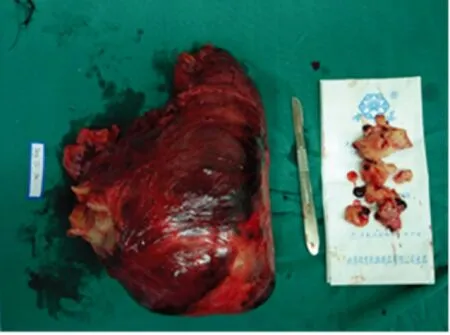
图1 12 h内子宫肌瘤剔除术后,切除的子宫大体外观
术后转ICU,心肌损伤好转,但持续无尿,遂转入肾内科继续治疗3周,出院时仍持续无尿。术后病理:多发性子宫平滑肌瘤,部分伴出血及退行性变,增殖期子宫内膜,慢性宫颈及宫颈内膜炎。
病例警示
1.腹腔镜子宫肌瘤剔除术不是万能的,需要把握适应证。子宫肌瘤是女性最常见的良性肿瘤,可以引起月经过多、贫血、不孕、反复流产、早产、难产、盆腔痛、尿失禁等症状,甚至有恶变的风险。当女性年龄达50岁时,有近70%白人和近80%黑人至少有一个子宫肌瘤,而这些女性中有15%至30%发展出严重症状[1]。
对于需要保留生育功能的女性而言,子宫肌瘤剔除术是标准的治疗方法。开腹子宫肌瘤剔除术是经典的术式,相对于目前的腹腔镜手术而言,创伤较大,粘连并发症较多,术后恢复亦较慢。而大多数的子宫肌瘤可以实现腹腔镜下剔除,患者的住院时间及恢复时间短,术后疼痛较轻,发热发生率较低[2]。而且在治疗效果上,两种手术方式的术后妊娠率[3-4]、复发率[2]无显著差异,因此被越来越多的采用。
尽管腹腔镜肌瘤剔除术具有上述优势,但其仍有较明确的适应证。通常而言,是否采用腹腔镜技术取决于子宫大小、肌瘤数量、单一肌瘤直径、肌瘤位置等客观因素,同时也取决于手术医生手术经验。目前针对腹腔镜肌瘤剔除术的排除标准通常为经验性意见,包括(1)子宫小于14至20周[5];(2)肌瘤数量不超过2至5个[5-8];(3)单一子宫肌瘤直径小于6至15 cm[5-8];(4)至少50%为浆膜下肌瘤[5];(5)子宫肌瘤不靠近子宫角或输卵管开口[5,9]、宫颈[9]、子宫动脉[5,9]、阔韧带[9]等。对于巨大子宫肌瘤剔除术是否适合采用腹腔镜,争议较大,由于肌瘤占据了过多空间,镜下的剥除、缝合、取瘤都会很困难,进而增加手术和麻醉的时间,也增加出血量,未尝是好的选择。关于腹腔镜下巨大肌瘤剔除的病例报道中,最大的子宫肌瘤直径21 cm重3 400 g[10]。
另外,腹腔镜肌瘤剔除术通常使用肌瘤钻,若术中子宫肿瘤为未发现的子宫肉瘤(UUS),则可能导致肿瘤的播散。2014年4月17日美国食品药品委员会(FDA)建议停止肌瘤钻的使用[11],然而UUS的发生率为0.09%至0.49%[12],与年龄的相关性最大,即75~79岁每1 000人中肉瘤发生10.1例,<30岁每500人肉瘤发生<1例[13],而肌瘤大小及边界对术前肉瘤诊断意义不大[12],故选择腹腔镜肌瘤剔除时需充分评估肌瘤性质。而且,即便是良性肌瘤,近年来也有腹腔播散的报道[14]。本例患者46岁,虽不存在肉瘤的绝对高危因素,但30 cm的肌瘤但就经腹腔镜肌瘤钻分碎取出的时间也是可观的,在此过程中瘤屑的飞溅是难以避免的,而肌瘤越大这种污染越多。
虽然腹腔镜技术的发展使腹腔镜下巨大肌瘤剔除成为可能,不少手术医生也发表自己的相关经验,但仍需根据患者和医生的具体情况把握手术的适应证,选择适宜的手术路径。就本例患者而言,选择腹腔镜剔除是冒险的选择,当证实手术困难,出血多时若及时转开腹手术,恐怕结局也会比现实好一些。
2.微创是一种理念,而不单指腔镜技术。微创系指手术创伤小、出血少、时间短、痛苦小、恢复快等,是一种理念,而不单指腔镜技术。一项手术选择何种手术方式,取决于4个要素,即病人及其疾病、术者及其术式,这4项必须完全契合才是好的选择,如果某个疾病的处理不适合这种术式,甚至不适合这位术者,就应改变手术方式,或请更适合这种术式的术者施行,不可勉强为之[15]。如今,微创子宫肌瘤剔除术(MIM)迅速发展,其不仅仅指腹腔镜下肌瘤剔除术,还包括机器人肌瘤剔除术、腹腔镜或机器人辅助下微小开腹肌瘤剔除术(mini-laparotomy)等技术[9],诚然,这些新型的手术方式为进一步实现微创提供可能,但是这些手术方式并不应成为炫耀的资本,微创的关键是术者,而不是手术方式,一个训练有素、技术精湛的术者,完美的开腹手术也可最大程度的减少损伤,当然合适的微创术式可以锦上添花[15]。在术式选择时,根据病人情况,遵循疾病治疗原则,术者根据自身经验选择合适术式,避免由“微创”变为“巨创”。
3.子宫肌瘤剔除术出血的防范措施:子宫肌瘤剔除术的出血发生在术中或术后,可以伴血肿形成。当出血量过大时,有时需要切除子宫以止血,并给予紧急输血治疗。术中及术后减少出血的措施可分为以下4类:(1)作用于子宫动脉:腹腔镜下子宫动脉切断、子宫动脉栓塞、止血带、垂体后叶素、布比卡因联合肾上腺素、一过性夹闭子宫动脉;(2)子宫收缩剂:麦角新碱、缩宫素、米非司酮、硫前列酮;(3)子宫肌瘤剔除中激光或化学分离剂(如2-巯基乙烷磺酸钠(mesna))的使用;(4)作用于凝血系统的药物:氨甲环酸;抑肽酶;氨基己酸;重组因子VIIa和明胶 - 凝血酶止血密封剂,Cochrane系统综述[16]表明,这些止血措施中,中等质量证据证明米非司酮可减少70.24 ml至125.52 ml出血量,垂体后叶素可减少开腹术中392.51 ml至507.49 ml出血量及腹腔镜术中121.73 ml至172.17 ml出血量,其他措施有效性较低。
除了上述止血措施,术前使用促性腺激素释放激素抑制剂(GnRHa)或选择性孕激素受体调节剂(SPRM)也是常见的方式。GnRHa为通过下调下丘脑-垂体-性腺轴抑制雌激素释放,从而引起闭经并减小子宫肌瘤体积,Cochrane系统综述[17]结果表明,GnRHa的使用3至4个月可平均提高血红蛋白1.3 g/dL、减少子宫肌瘤体积12.5 ml,同时可以减少术中出血及手术时间,但是GnRHa的使用产生绝经后症状,包括潮热、骨质疏松等。SPRM常用的药物为醋酸乌利司他(ulipristal acetate),其可调节孕激素受体,而不会将雌激素抑制至绝经水平,并可抑制纤维细胞生长并促进其凋亡,每日使用5m/10mg的醋酸乌利司他3个月可明显减少出血并缩小子宫肌瘤体积[18]。比较两者,小型研究表明GnRHa较SPRM减小肌瘤体积更显著(34.9% vs.12.4%),但后者无绝经后症状[19]。
就本例而言,手术路径的选择是减少术中出血、保证术中快速止血的重要前提,而上述措施所能起到的预防或补救效果有限。在开腹手术的前提下,我们可以使用宫旁止血带和垂体后叶素注射预防出血,切除肌瘤后,也可在宽阔的术野下迅速钳夹和缝合出血创面,这些优势是腹腔镜手术难以比拟的。
故对于巨大、多发的子宫肌瘤,尤其有生育要求的患者,开腹剔除是合理、正确的选择。
[1] Bulun SE.Uterine fibroids[J].N Engl J Med,2013;369:1344-1355.
[2] Bhave Chittawar P,Franik S,Pouwer AW,et al.Minimally invasive surgical techniques versus open myomectomy for uterine fibroids[J].Cochrane Database Syst Rev,2014,(10):CD004638.
[3] Seracchioli R,Rossi S,Govoni F,et al.Fertility and obstetric outcome after laparoscopic myomectomy of large myomata:a randomized comparison with abdominal myomectomy[J].Hum Reprod,2000,15:2663-2668.
[4] Palomba S,Zupi E,Falbo A,et al.A multicenter randomized,controlled study comparing laparoscopic versus minilaparotomic myomectomy:reproductive outcomes[J].Fertil Steril,2007,88:933-941.
[5] Parker WH,Rodi IA.Patient selection for laparoscopic myomectomy[J].J Am Assoc Gynecol Laparosc,1994,2:23-26.
[6] Holub Z.Laparoscopic myomectomy:indications and limits[J].Ceska Gynekol,2007,72:64-68.
[7] Stoica RA,Bistriceanu I,Sima R,et al.Laparoscopic myomectomy[J].J Med Life,2014,7:522-524.
[8] Donnez J,Dolmans MM.Uterine fibroid management:from the present to the future[J].Hum Reprod Update,2016;22:665-686.
[9] Flyckt R,Coyne K,Falcone T.Minimally invasive myomectomy[J].Clin Obstet Gynecol,2017,60:252-272.
[10] Sinha R,Hegde A,Warty N,et al.Laparoscopic excision of very large myomas[J].J Am Assoc Gynecol Laparosc,2003,10:461-468.
[11] Parker WH,Kaunitz AM,Pritts EA,et al.U.S.Food and Drug Administration's Guidance Regarding Morcellation of Leiomyomas:Well-Intentioned,But Is It Harmful for Women?[J].Obstet Gynecol,2016,127:18-22.
[12] Zhao WC,Bi FF,Li D,et al.Incidence and clinical characteristics of unexpected uterine sarcoma after hysterectomy and myomectomy for uterine fibroids:a retrospective study of 10,248 cases[J].Onco Targets Ther,2015,8:2943-2948.
[13] Brohl AS,Li L,Andikyan V,et al.Age-stratified risk of unexpected uterine sarcoma following surgery for presumed benign leiomyoma[J].Oncologist,2015,20:433-439.
[14] Ramos A,Fader AN,Roche KL.Surgical cytoreduction for disseminated benign disease after open power uterine morcellation[J].Obstet Gynecol,2015,125:99-102.
[15] 郎景和.推行微创观念发展微创外科[J].中国实用妇科与产科杂志,2007,(08):577-579.
[16] Kongnyuy EJ,Wiysonge CS.Interventions to reduce haemorrhage during myomectomy for fibroids[J].Cochrane Database Syst Rev,2014,8:CD005355.
[17] Lethaby A,Vollenhoven B,Sowter M.Pre-operative GnRH analogue therapy before hysterectomy or myomectomy for uterine fibroids[J].Cochrane Database Syst Rev,2001,2:Cd000547.
[18] Donnez J,Hudecek R,Donnez O,et al.Efficacy and safety of repeated use of ulipristal acetate in uterine fibroids[J].Fertil Steril,2015,103:519-527.e3.
[19] Lee MJ,Yun BS,Seong SJ,et al.Uterine fibroid shrinkage after short-term use of selective progesterone receptor modulator or gonadotropin-releasing hormone agonist[J].Obstet Gynecol Sci,2017,60:69-73.
[编辑:郭永]
10.3969/j.issn.1004-3845.2017.10.017
2017-06-03;
2017-07-04
郭载欣,女,山东聊城人,硕士研究生,妇产科学专业.(*
,E-mail:2587054758@qq.com)

