多模式镇痛对胃肠肿瘤开腹手术病人活动性疼痛的影响*
胡少华范引光陆 姚刘 虎毛 煜陈善桂俞士卉张素娟芮红霞刘学胜△
(1安徽医科大学第一附属医院普外科,合肥230022;2安徽医科大学公共卫生学院,合肥230032;3安徽医科大学第一附属医院麻醉科,合肥230022)
多模式镇痛对胃肠肿瘤开腹手术病人活动性疼痛的影响*
胡少华1范引光2陆 姚3刘 虎3毛 煜3陈善桂3俞士卉1张素娟1芮红霞1刘学胜3△
(1安徽医科大学第一附属医院普外科,合肥230022;2安徽医科大学公共卫生学院,合肥230032;3安徽医科大学第一附属医院麻醉科,合肥230022)
胃肠肿瘤手术涉及范围广泛,创伤较大,手术创伤所导致的疼痛是病人、手术医生和麻醉医生、护士等共同面临的挑战。虽然现代镇痛技术取得了飞速的发展和进步,临床仍有80%以上的手术病人经历明显的术后疼痛[1],Srikandarajah等[2]的Meta分析表明术后3天内活动性疼痛强度是静息性疼痛的0.95~2.26倍,活动性疼痛减轻可促进病人术后躯体功能的最大恢复[3]。临床常用的镇痛方式有静脉镇痛和硬膜外镇痛,前者存在镇痛不全,吗啡消耗量多,药物不良反应增加等问题[4],后者镇痛效果优于单纯静脉镇痛,但术后低血压等并发症发生率高[5]。多模式镇痛是通过联合应用能减弱疼痛信号的阿片类药、区域阻滞和主要作用于外周以抑制疼痛信号的触发为目的的非甾体抗炎药(NSAIDs)而实现[6]。多模式镇痛可有效地缓解术后疼痛,显著降低术后病人应激反应、并发症发生率,缩短住院时间,促进术后康复[7]。国内外研究[5,8~10]揭示结合腹横肌平面阻滞(transversus abdominis plane block, TAPB)的多模式镇痛可有效地缓解腹部手术后疼痛,但是TAPB联合静脉镇痛泵(intravenous analgesia pump, IAP)对胃肠肿瘤开腹手术后活动性疼痛的影响研究尚缺乏[8~10]。本研究旨在探讨该多模式镇痛策略对胃肠肿瘤术后3天活动性疼痛控制的效果及安全性,为病人术后疼痛管理提供理论依据。
方 法
1.一般资料
经医院伦理委员会批准,病人同意并签署知情同意书。选择2015年11月至2016年8月在本院行胃肠肿瘤开腹手术的病人,共114例。
采用双盲法按随机数字表将入选病人分为试验组和对照组,每组各57例。试验组:给予TAPB联合IAP的镇痛治疗;对照组:仅给予常规IAP镇痛治疗。
纳入标准:①美国麻醉医师协会(american society of anesthesiologists, ASA)分级Ⅰ~Ⅱ级;②年龄18~70岁;③体重50~80 kg;④术前1周内未使用过镇痛药;⑤无精神障碍和心理疾患。
排除标准:①有胃溃疡史或凝血功能障碍者;②术前经常服用镇痛药或术前12 h曾应用吗啡者;③有罗哌卡因应用禁忌证;④已知对其他非甾体抗炎药过敏。
2.研究方法
所有病人麻醉前30 min肌肉注射苯巴比妥钠0.1 g。入室后开放外周静脉通道,行左桡动脉穿刺置管,连接监护仪常规监测心电图、血压、心率、血氧饱和度及脑电双频指数(bispectral idex, BIS)。
麻醉诱导方案:咪唑安定0.05 mg/kg,舒芬太尼0.4 µg/kg,依托咪酯0.2 mg/kg,罗库溴铵0.6 mg/kg。麻醉诱导后行气管插管接麻醉机行机械通气控制呼吸。呼吸参数设置:潮气量6~8 ml/kg,呼吸频率10~14次/分,维持呼气末二氧化碳分压(ETCO2) 35~45 mmHg。试验组在超声引导下行双侧TAPB,即将局麻药物0.5%罗哌卡因15~20 ml注入到双侧腹横肌筋膜上,从而阻滞下段胸神经(T7-T12)和第一腰神经(L1)的前支前腹壁的神经。麻醉维持:静脉恒速泵注异丙酚4 ~ 6 mg/(kg·h)、瑞芬太尼 15 ~ 30 µg/(kg·h)和吸入1%~3%七氟醚维持,间断注射顺式阿曲库铵维持肌松。麻醉期间BIS维持于40~60之间。手术结束后带管入麻醉恢复室(post-anesthesia care unit, PACU)复苏拔管。两组病人均采用IAP镇痛治疗,镇痛配方为舒芬太尼3 µg/kg、氟比洛芬酯100 mg加生理盐水稀释至100 ml,输注速率2 ml/h。
3.观察指标
成立麻醉医生督导、护士为主体的急性疼痛服务组织(nurse-based anesthesiologist-supervised acute pain service, NBAS-APS),负责观察记录各项指标。
(1)采用视觉模拟评分(visual analogue scale,VAS)法评定两组病人术后T1(1 h)、T2(3 h)、T3(6 h)、T4(12 h)、T5(24 h)、T6(48 h)、T7(72 h)各时点在静息状态、翻身、咳嗽、下床行走时疼痛程度。若疼痛VAS≥5分时持续30分钟以上,肌肉注射曲马多100 mg补救治疗,可重复使用,曲马多每日使用量累计≤400 mg,记录追加药物次数及用药总剂量。
(2)观察并记录术后72 h内恶心呕吐、瘙痒、呼吸抑制、低血压、尿潴留等麻醉药物不良反应。
(3)记录术后两组病人首次下床行走时间、行走持续时间、首次排气时间、首次排便时间、术后住院天数,术后是否发生并发症。
(4)术后72 h向病人发放美国疼痛协会修订版病人疼痛结局问卷(the Revised American Pain Society Patient Outcome Questionnaire, APS-POQ-R)[11],对疼痛程度、疼痛对活动的影响、疼痛控制的满意度以及疼痛信念进行评分。①疼痛程度:3个条目,采用0(没有疼痛)~ 10(最剧烈的疼痛)数字评分,分值越高,疼痛程度越强。②疼痛对活动的影响:6个条目,采用0(没有影响)~10(完全影响)数字评分,分值越高,疼痛对活动的影响越大。③疼痛控制满意度:5个条目,采用 1(非常不满意)~6(非常满意)数字评分,分值越高,表示满意度越高。④疼痛信念:7个条目,采用 0(完全不同意)~ 5(完全同意)数字评分,分数越低,表明疼痛信念越好,中文版量表具有良好的信效度,Cronbach' s ɑ在0.70~0.91之间[12],可用于癌症病人疼痛及相关症状的评估。
4.统计分析
采用PSSS 17.0软件包进行统计学分析。计量资料符合正态分布用均数±标准差(±SD)表示;组间比较采用t检验;非正态分布的计量资料用中位数和四分位间距表示,组间比较采用非参数检验进行比较,不同时点间VAS评分经编秩次后进行重复测量资料方差分析;计数资料采用构成比(率)描述,组间比较使用X2检验,以P< 0.05为差异有统计学意义。
结 果
1.两组病人一般资料的比较(见表1)
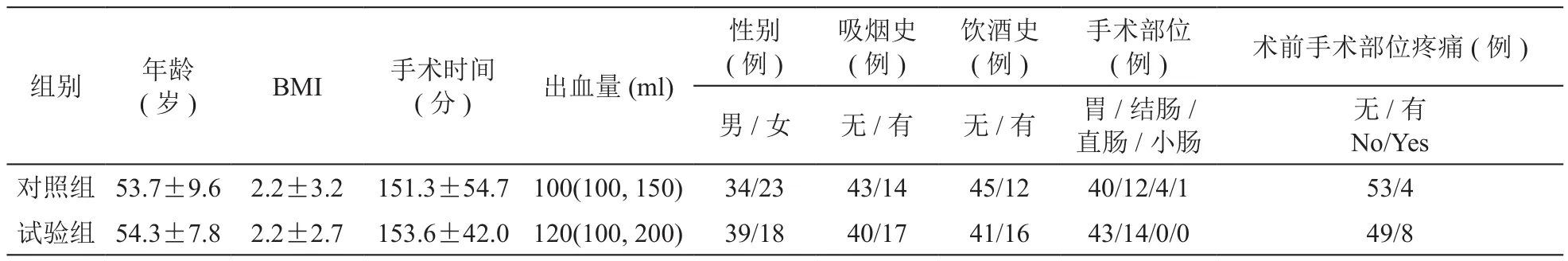
表1 两组病人一般资料比较
两组病人在年龄、性别构成、BMI (Body mass index)、吸烟史、饮酒史、手术时间、出血量、手术部位、术前手术部位疼痛方面差异无统计学意义。
2.两组病人术后各时点静息和活动状态VAS比较(见表2)

表2 两组病人术后各时点静息和活动状态VAS比较
分别对不同时点的静息状态、翻身、咳嗽和下床行走时VAS进行编秩后进行重复测量资料方差分析,结果显示:两组病人术后各时点VAS在静息状态、翻身、咳嗽和下床行走间差异均有统计学意义(主效应F值分别为4.517、2.724、2.490和7.566,P值分别为< 0.001、0.023、0.044和0.002)。经两独立样本秩和检验,1 h、3 h时翻身, 72 h时咳嗽,12 h、24 h、48 h、72 h时下床行走时VAS差异具有统计学意义(P< 0.05),对照组VAS均高于试验组。
3.两组病人术后麻醉药物不良反应、追加用药次数、用药总剂量比较(见表3)
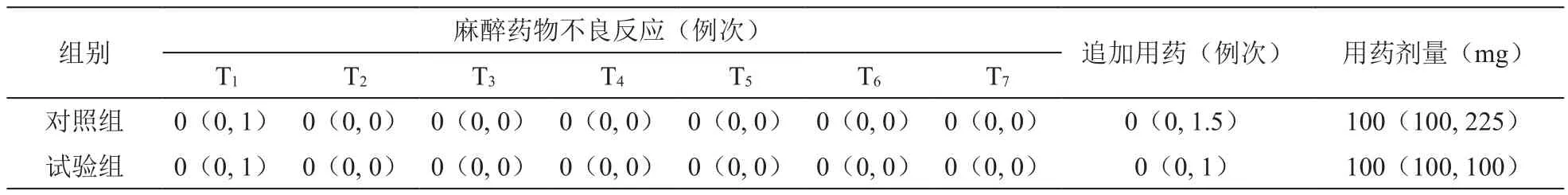
表3 两组病人麻醉药物不良反应、追加用药次数、用药总剂量比较
经编秩后,两组病人麻醉药物不良反应在7个时点上差异无统计学意义,追加用药次数、用药剂量间差异亦无统计学意义。
4.两组病人快速康复指标比较(见表4)

表4 两组病人快速康复指标比较
两组病人手术并发症发生情况差异无统计学意义。与对照组相比,试验组行走持续时间较长(P< 0.05),首次下床活动时间、排气时间、排便时间以及术后住院天数均较低(P< 0.05)。
5.两组病人疼痛结局比较(见表5、6)

表5 两组病人疼痛结局得分比较

表6 两组病人疼痛对活动的影响维度得分比较
两组病人疼痛信念得分差异无统计学意义。试验组疼痛程度、疼痛对活动的影响得分低于对照组(P< 0.05),疼痛控制满意度得分高于对照组(P< 0.05)。
疼痛对活动的影响维度中,两组间疼痛对睡眠和一般活动的影响差异无统计学意义;与对照组相比,试验组疼痛对情绪、步行能力、和他人的人际关系、其它有助于康复的活动的影响得分较低(P< 0.05)。
讨 论
胃肠肿瘤手术后病人疼痛类型复杂,既有躯体创伤引起的疼痛又有内脏创伤引起的疼痛,且活动性疼痛比静息性疼痛更为严重[2,13]。若病人术后活动性疼痛不能得到充分控制,严重妨碍病人术后早期活动,不利于术后康复[14],且可能发展为术后慢性疼痛[15]。因此,有效镇痛对胃肠外科病人尤为重要。
以往镇痛多采用术后镇痛泵单一镇痛模式,而多模式镇痛是通过作用于疼痛病理生理机制的不同时相和靶位以获得最佳的疗效,并减少单一药物和方法的不足及副作用[16]。联合不同作用机制的镇痛药物进行多模式镇痛是围术期镇痛的重要手段[17]。近年来的研究表明TAPB能减少腹部手术后阿片类药物消耗量,增加病人满意度,且其镇痛效果并不劣于椎管内镇痛[18]。本研究对照组采取IAP镇痛治疗,试验组在此基础上加用TAPB,结果表明两种镇痛方式在静息状态均取得较为满意的效果,但在术后1 h、3 h时翻身;72 h时咳嗽;12 h、24 h、48 h、72 h时下床行走时试验组镇痛效果明显优于对照组。TAPB是通过阻滞下段胸神经(T7~T12)和第一腰神经(L1)的前支,对其支配的前腹壁皮肤、肌肉和壁层腹膜产生一定的镇痛效果,且罗哌卡因是长效酰胺类局麻药,低浓度时产生感觉-运动神经阻滞分离,麻醉效能强,与IAP联合应用通过不同的镇痛机制显著减轻病人术后活动性疼痛。Carney等[19]研究表明儿童阑尾炎术后,手术同侧应用0.75%的罗哌卡因进行TAPB镇痛,可使静息状态及屈膝运动时的镇痛作用持续至术后48 h,且可减少术后阿片类药物的用量[18]。Wu等[5]发现胃切除术后病人用0.375%的罗哌卡因进行双侧TAPB镇痛,术后1 h、3 h、6 h、24 h、48 h、72 h静息、咳嗽、翻身时疼痛评分明显减轻。Niraj等[20]研究发现单次联合连续臀后部0.25%的罗哌卡因TAP阻滞用于腹腔镜结直肠手术病人,在术后24 h的平均疼痛评分和24 h曲马多的用量与对照组相比无明显的差异。种浩等[21]对比不同浓度罗哌卡因的镇痛效果,结果表明0.5%的罗哌卡因镇痛效果最佳。因此,TAPB局麻药的最佳浓度、剂量、速度等尚无统一的标准,尚需更多的临床实验研究来验证。本研究中TAPB联合镇痛泵的镇痛效果可持续至术后72 h,推测可能与罗哌卡因浓度,多模式镇痛可能存在协同镇痛作用,腹壁肌肉之间潜在的筋膜腔隙起到了药物容器的作用,从而延缓了局麻药的吸收、代谢有关。
近年来的研究表明超声技术的应用极大提高了TAPB的准确性和安全性。同时本研究结果显示麻醉药物相关不良反应主要发生于术后1 h,以恶心、呕吐多见,两组之间各时间点麻醉药物相关不良反应差异无统计学意义,说明TAPB临床使用安全性较高。多模式镇痛减轻胃肠肿瘤病人术后活动性疼痛,提高病人术后早期翻身、有效咳嗽、下床行走的依从性。本研究结果表明试验组病人首次下床行走时间、行走持续时间、排气时间、排便时间以及术后住院天数差异有统计学意义,说明合理而有效的活动性疼痛护理评估与控制,促使病人更为主动地参与到疼痛控制中,不仅有利于病人的胃肠功能恢复,还可有效地缩短病人平均住院时间,从而在一定程度上节约了医疗和社会资源。
本研究结果表明两组病人在疼痛程度、疼痛对活动的影响、疼痛控制满意度维度差异有统计学意义(P< 0.05),但是对改善病人疼痛信念不明显。疼痛本身可以引起病人活动耐力降低、情绪障碍[22],导致疲乏的发生;疼痛还可以影响食欲和睡眠[23],导致病人体能降低,精神不振,疲乏症状加重。本研究结果表明多模式镇痛对“疼痛对活动的影响”维度中情绪、步行能力、和他人的人际关系、其他有助于手术恢复的活动四个方面的差异有统计学意义(P< 0.05),但是在一般活动、睡眠方面的差异无统计学意义,可能与一般活动(主要指刷牙、洗脸、吃饭等日常活动)对腹部伤口的影响较小有关;睡眠倾向于反映病人静息状态时的疼痛水平。疼痛信念是指病人对疼痛是什么及疼痛有哪些影响的理解[24],王婷等[25]研究表明消化系统肿瘤病人普遍持有消极的疼痛信念和感知。因此临床医务人员应重视病人的疼痛信念在疼痛管理中的作用,了解知识、信念及行为之间的相互关系,对病人及家属进行疼痛管理的宣传、教育及知识普及工作,改变病人的疼痛观念,指导病人和家属全程参与疼痛管理过程。
本研究中IAP联合TAPB与单独使用IAP相比在降低胃肠肿瘤术后病人不同时间段的活动状态疼痛具有明显优势,促进病人早日康复,提高病人疼痛控制结局,具有很好的临床应用前景。
[1] Rawal N.Current issues in postoperative pain management.Eur J Anaesthesiol, 2016, 33(3):160 ~ 171.
[2] Srikandarajah S, Gilron I.Systematic review of movement-evoked pain versus pain at rest in postsurgical clinical trials and meta-analyses: a fundamental distinction requiring standardized measurement.Pain,2011, 152(8):1734 ~ 1739.
[3] 中华医学会麻醉学分会.(2014版)中国麻醉学指南与专家共识.北京: 人民卫生出版社, 2014: 294 ~304.
[4] 李莞盈, 丁文刚, 李文志.腹横肌平面阻滞应用于腹部器官移植手术后镇痛的进展.中国疼痛医学杂志,2015, 21 (9):697 ~ 700, 703.
[5] Wu Y, Liu F, Tang H,et al.The Analgesic Ef fi cacy of Subcostal Transversus Abdominis Plane Block Compared with Thoracic Epidural Analgesia and Intravenous Opioid Analgesia After Radical Gastrectomy.Anesth Analg,2013, 117( 2): 507 ~ 513.
[6] Hartrick CT.Multimodal postoperative pain management.Am J Health Syst Pharm, 2004, 61(Suppl 1):S4 ~ 10.
[7] Skinner HB.Multimodal acute pain management.Am J Orthop (Belle Mead NJ), 2004, 33(5 Suppl):5 ~ 9.
[8] 杨莉.超声引导肋缘下多点腹横肌平面阻滞在胃癌开腹手术的临床疗效.长春:吉林大学, 2014.
[9] 黄东升.超声引导腹横肌平面阻滞用于半结肠切除术后镇痛效果.杭州:浙江大学, 2014.
[10] 张静, 刘飞, 左云霞, 等.腹横肌平面阻滞联合静脉镇痛或硬膜外镇痛对胃肠道肿瘤切除术后疼痛和早期康复的影响.四川医学, 2015, 36(9):1212 ~ 1216.
[11] Gordon DB, Polomano RC, Pellino TA,et al.Revised American Pain Society Patient Outcome Questionnaire(APS-POQ-R) for quality improvement of pain management in hospitalized adults: Preliminary psychometric evaluation.J Pain, 2010, 11(11): 1172 ~ 1186.
[12] 胡夏菊.北京市三甲医院住院癌症患者的疼痛控制结局现状及影响因素的研究.北京: 北京协和医学院, 2010.
[13] Chou R, Gordon DB, Leon-Casasola OAD,et al.Management of postoperative pain: a clinical practice guideline from the American pain society, the American Society of Regional Anesthesia and Pain Medicine, and the American Society of Anesthesiologists’ committee on Regional Anesthesia, Executive Committee, and Administrative Council.J Pain, 2016, 17(2);131-157.
[14] Im CK, Rha SY, Jeung HC,et al.A phase II feasibility study of weekly paclitaxel in heavily pretreated advanced gastric cancer patients with poor performance status.Oncology, 2009, 77(6): 349 ~ 357.
[15] 王慧, 朱力, 都菁, 等.胸腔镜辅助开胸手术患者术后慢性疼痛及影响因素的研究.中华护理杂志,2014, 49(1): 844 ~ 849.
[16] El Sherif FA, Othman AH, Abd El-Rahman AM,et al.Effect of adding intrathecal morphine to a multimodal analgesic regimen for postoperative pain management after laparoscopic bariatric surgery: a prospective,double-blind, randomized controlled trial.Br J Pain,2016, 10(4): 209 ~ 216.
[17] 申乐, 黄宇光.规范化术后多模式镇痛治疗对加速腹盆部手术后康复的意义.中国医学科学院学报,2016, 38 (4): 458 ~ 463.
[18] 秦朝生, 柳元铭, 刘敬臣.腹横机平面阻滞的临床应用进展.临床麻醉学杂志, 2016, 32(7): 713 ~ 716.
[19] Carney J, Finnerty O, Rauf J,et al.Ipsilateral transversus abdominis plane block provides effective analgesia after appendectomy in children:a randomized controlled trial.Anesth Analg, 2010,111(4):998 ~ 1003.
[20] Niraj G, Kelkar A, Hart E,et al.Comparison of analgesic ef fi cacy of four-quadrant transversus abdominis plane(TAP) block and continuous posterior TAP analgesia with epidural analgesia in patients undergoing laparoscopic colorectal surgery: an open-label, randomised, noninferiority trial.Anaesthesia, 2014, 69(4): 348 ~ 355.
[21] 种皓, 周雁, 赵旸, 等.经腹横筋膜平面阻滞时使用不同浓度罗哌卡因对剖宫产术后镇痛效果的影响.中国医药导报, 2015, 12(5):72 ~ 76.
[22] 吴媛媛, 方剑乔, 陈利芳, 等.慢性疼痛患者疼痛因素与伴发情绪障碍的相关性分析.中国疼痛医学杂志 , 2015, 21 (11):873 ~ 875.
[23] 张振宇, 安友仲, 冯艺.ICU腹部外科术后患者疼痛与睡眠关系的研究.中国疼痛医学杂志, 2012,18(2):95 ~ 98.
[24] Williams DA, Keefe FJ.Pain beliefs and use of cognitive-behavioral coping strategies.Pain, 1991,46(2): 185 ~ 190.
[25] 王婷.消化系统恶性肿瘤化疗期患者疼痛信念及治疗性沟通系统干预的预实验研究.合肥:安徽医科大学, 2015.
10.3969/j.issn.1006-9852.2017.08.017
国家自然科学基金面上项目(81571039);安徽省自然科学基金项目(1508085MH160)。
△通讯作者 liuxuesheng@ahmu.edu.cn

