神经外科危重颅脑外伤患者的临床治疗研究
曹浪
(景德镇市第三人民医院,江西景德镇333000)
神经外科危重颅脑外伤患者的临床治疗研究
曹浪
(景德镇市第三人民医院,江西景德镇333000)
目的探究神经外科为发生危重颅脑外伤的患者所采取的治疗方法及相应治疗效果。方法择取危重颅脑外伤患者80例,按照治疗方法的不同为患者分组:行常规开颅减压术的40例患者归入对照组,行大骨瓣开颅减压术的40例患者归入研究组。组间对比两组患者的治疗效果及相关临床指标(如GCS昏迷评分、BI生活指数)。结果就治疗总有效率而言,研究组为77.50%(31/40),对照组为52.50%(21/ 40);就治疗后的GCS评分而言,研究组为(13.39±2.46)分,对照组为(9.28±2.30)分;就治疗后的BI指数而言,研究组为(67.49±6.47)分,对照组为(52.10±3.14)分。研究组就上述指标而言均要优于对照组,差异有统计学意义(P<0.05)。结论神经外科可以为发生危重颅脑外伤的患者实行大骨瓣减压术,此术法疗效显著,患者昏迷状况将会减轻,术后生活能力能够得到改善。
神经外科;危重颅脑外伤;BI指数;GCS评分;大骨瓣减压术
颅部外伤在神经外科中较为常见,一般因高空跌落或车祸撞击而发生,按照轻重程度的不同,可以分为头皮等软组织的损伤、颅骨骨折损伤以及脑血管、脑膜等颅内组织的损伤,这三类损伤同时发生,患者的脑组织经过伤口外通于外界,累及颅内组织出现严重损伤,即为危重颅脑外伤[1]。由于脑组织在生理功能上占有非常特殊的地位,一旦发生严重损伤将会危及生命,因此危重颅脑外伤所带来的死亡率(约为19%)要远远高于身体其他部位外伤[2]。为了挽救患者的生命,临床需要为危重颅脑外伤患者给予神经外科治疗。本研究择取80例危重颅脑外伤患者,试分析其神经外科治疗方法及治疗效果。
1 资料与方法
1.1 临床资料择取2014年4月~2016年4月期间于本院治疗危重颅脑外伤的80例患者,按照治疗方法的不同为患者分组:行常规开颅减压术的40例患者归入对照组,行大骨瓣开颅减压术的40例患者归入研究组。研究组:男19例,女21例;年龄44~74岁,平均(59.23±10.66)岁;受伤至接受治疗时间1~6 h,平均(3.53±0.67)h;受伤原因:车祸23例,高空坠落12例,重物砸伤5例。对照组:男21例,女19例;年龄43~75岁,平均(59.34±10.72)岁;受伤至接受治疗时间2~5 h,平均(3.66±0.73)h;受伤原因:车祸22例,高空坠落11例,重物砸伤7例。两组患者临床资料比较差异无统计学意义,具有可比性。
1.2 方法患者入院后接受呼吸道清理与伤口包扎,使用止血剂并将骨折部位复位与固定好。对于存在呼吸衰竭的患者应给与气管切开或气管插管操作,为其充分提供氧气。同时,给与患者颅脑检查,评估其病情轻重,并选择适宜的时机给予手术治疗。
对照组行开颅减压手术,医师在患者额颞顶部取切口,去除骨瓣,大小约为60 mm×85 mm,暴露硬脑膜,继续取切口,作弧形切开,将坏死的脑组织、颅内血肿清除,待患者颅内压力明显降低后将硬脑膜缝合,并在缝合前为患者留置引流管。
研究组则实行大骨瓣开颅减压手术,医师选择颞弓上耳屏前方10 mm处作为起点,作弧形切开,自耳廓上方向顶骨延伸,直至中线处,再从正中线开始向前额发际切开,完毕后将皮瓣和骨瓣全部翻开,将硬膜外血肿全部清除。医护人员凭借自身经验与相关仪器检查硬脑膜张力,并基于硬脑膜张力的大小判断颅内压力。若硬脑膜张力过大,则切口则为“十”字;反之,则应从正中线向中线作蒂翻转,将额颞叶充分暴露,再将硬膜下发生挫伤的组织与血肿全部清除,待张力降低后缝合并留置引流管。而为了确保充分减压,术中应保持患者舒张压在80 mmHg左右。同时,还需监测患者的脉搏、血压、血氧饱和度等生命体征。
此外,两组患者在治疗期间接受高压氧治疗,护理人员将空气加压器与吸氧面罩或气管切开部位相连接,为患者提供浓度高达100%的辅助吸氧治疗,每天1次,每次120 min,以4周为1个疗程[3]。两组患者的区别是研究组在发病30 d即接受高压氧治疗,而对照组则在发病30 d后才接受高压氧治疗。
1.3 观察指标
1.3.1 GCS评分使用格拉斯哥评分评估患者的昏迷状况,并按照评分结果与伤后昏迷时间衡量患者颅脑损伤的轻重程度。若GCS评分在13分以上,昏迷时间<0.5 h,则为轻型损伤;若GCS评分在9~12分之间,昏迷时间在0.5~6 h之间,则为中型损伤;若GCS评分在3~8分之间,昏迷时间在6 h以上,或是受伤后的24 h内患者意识恶化发生二次昏迷,则为重型损伤;若GCS评分在3~5分之间,则为特重型损伤[4]。
1.3.2 BI指数本文选择改良指数为患者进行生活能力评定,评测项目包括:①进食;②洗澡;③修饰;④穿衣;⑤控制大、小便;⑥上厕所;⑦床椅转移;⑧上下楼梯;⑨平地行走45 m。总分为100分,分值高低与生活能力呈正相关联系,即分值越高患者生活能力越好,分值越低则患者生活能力越差。一般而言,指数>60分则代表生活功能有轻度障碍,在41~60分之间为生活功能有重度障碍,≤4 0分则为生活功能重度障碍,轻度障碍者可独立完成部分行为,中度障碍者需给予一定协助才可完成部分行为,重度障碍者完全无法完成[5]。
1.3.3 疗效评价标准显效:患者独立行动能力完全恢复,生活质量较高;有效:患者需他人协助才能正常生活,日常行动需借助轮椅或拐杖;无效:患者意识不清醒,认知功能和语言能力丧失严重,甚至死亡[6]。总有效率=有效率+显效率。
1.4 统计学方法采用SPSS21.0统计软件包对数据进行处理分析。计数资料以百分数和例数表示,组间比较采用χ2检验;计量资料采用“x±s”表示,组间比较采用t检验;以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者GCS评分比较治疗前两组患者在GCS评分上比较差异无统计学意义;治疗后,两组患者在GCS评分上均有显著变化,但研究组的GCS评分远远高于对照组,差异有统计学意义(P<0.05)。见表1。
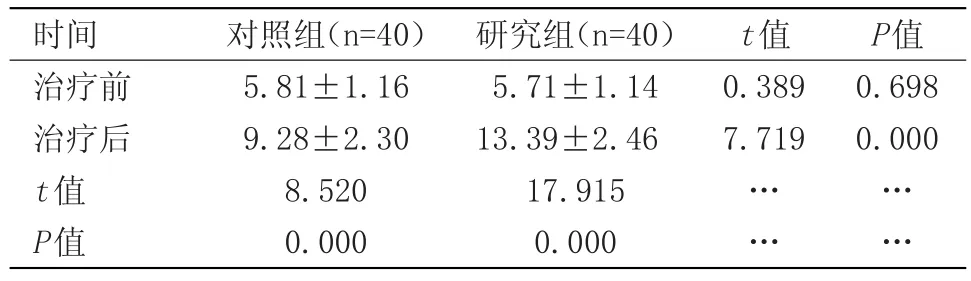
表1 两组患者GCS评分比较(x±s)
2.2 两组患者BI指数比较治疗前两组患者在BI指数上比较差异无统计学意义;治疗后,两组患者在BI指数上均有显著变化,但研究组的BI指数远远高于对照组,差异有统计学意义(P<0.05)。见表2。
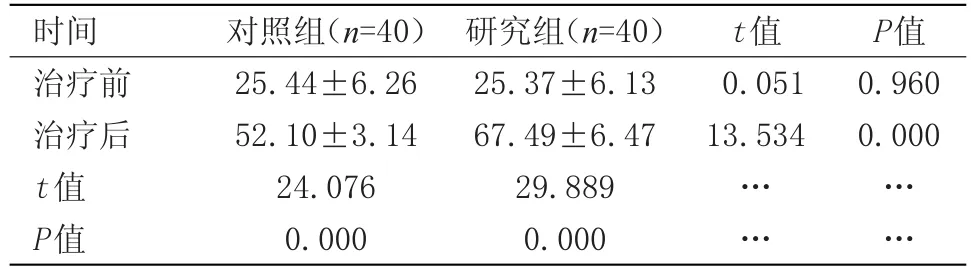
表2 两组患者BI指数比较(x±s)
2.3 两组患者疗效比较研究组总有效率为77.50%,对照组总有效率为52.50%,研究组在疗效上优于对照组,差异有统计学意义(P<0.05)。见表3。
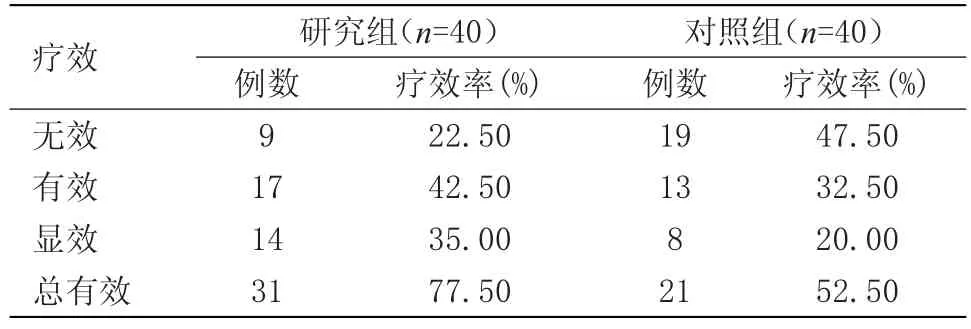
表3 两组患者疗效比较(n)
3 讨论
危重颅脑外伤是一种常见神经外科损伤,患者受伤后普遍处于意识模糊状态,若得不到及时有效的治疗将会导致患者肢体功能出现异常,患者生活质量也将受到严重影响。对于这种致死致残率极高的疾病,临床需要给予准确恰当的诊疗,虽然近些年来神经外科引入各种新技术来提高危重颅脑外伤的诊断准确率,但是患者依然预后结果较差,究其根本原因主要是临床治疗手段不够彻底。若要实现理想疗效,需要采取相应的手术来清除患者的颅内血肿,降低患者的颅内压力,恢复患者脑组织的血流灌注[7]。而这需要医护人员首先为患者提供呼吸道护理,确保患者呼吸通畅;同时给予常规处理,稳定患者的循环,预防休克的发生;随后给予相应的手术处理,清除血肿,减轻脑组织受到的压迫;最后给予高压氧,提高患者血氧饱和度,改善脑组织的代谢状况,实现对坏死神经组织的有效修复。
[1]Feinberg M,Mai JC,Ecklund J.Neurosurgical management in traumatic brain injury.[J].Seminars in Neurology,2015,35(1):50-56.
[2]潘彦波.神经外科危重颅脑外伤的临床治疗分析体会[J].中国伤残医学,2016,24(3):63-64.
[3]王魁先.探讨危重颅脑外伤患者神经外科临床治疗效果[J].中国伤残医学,2014,22(7):164-165.
[4]张鹏飞.神经外科危重颅脑外伤的临床治疗分析[J].中国实用医药,2016,11(21):47-48.
[5]胡振华.重度颅脑外伤并发症的临床分析及治疗体会[J].当代医学,2012,18(31):58-59.
[6]袁红新,许文婷,宋振海.神经外科危重颅脑外伤的临床治疗研究[J].中国当代医药,2015,22(28):42-43,46.
[7]符平.神经外科危重颅脑外伤患者125例临床护理探讨[J].吉林医学,2016,37(2):491-492.
10.3969/j.issn.1009-4393.2017.26.041

