儿童心脏性猝死心电图分析
吴雪飞 连子亮 赵丽娜 孙萌 刘丽英 尹树昆
·论著·
儿童心脏性猝死心电图分析
吴雪飞 连子亮 赵丽娜 孙萌 刘丽英 尹树昆
目的分析儿童心脏性猝死的危险因素,探讨儿童心脏性猝死(SCD)的防治措施。方法对11例发生心脏性猝死患儿的家族史、不良习惯、既往病史、生前高危因素、疾病构成、活动状态加以详细分析,总结儿童SCD的特点。结果儿童心脏性猝死的高危因素,以频发室早、Q-T间期延长、Brugada综合征、室速、预激综合征风险较高;多数儿童SCD发生于院外;以日常活动及剧烈活动时发生者居多。结论对心脏性猝死的高危儿童,予以重点关注,针对不同危险因素,采取必要的、有针对性的预防措施,减少儿童心脏性猝死的发生。
心脏性猝死;儿童;危险因素;预防
儿童心脏性猝死(sudden cardiac death,SCD)并不常见,资料显示,美国每年21岁以下死于 SCD人数大约500~1 000例/年[1]。国内缺乏这方面统计资料。本文汇总11例SCD患儿的生前高危因素,并加以分析,旨在警示临床医生,提高对儿童SCD的认识,对存在SCD高危因素的患儿,予以重点关注,评估其SCD发生的风险,及早采取必要的预防措施,避免SCD的发生。
1 资料与方法
1.1 一般资料 选择1996年7月至2016年1月确定为SCD的患儿11例,其中男7例,女4例;年龄3个月~14岁。包括频发室性早搏3例,结构性心脏病2例,心肌炎4例,川崎病1例,既往体健1例。
1.2 SCD诊断标准 心脏性猝死是指由于心脏原因所致的突然死亡。在急性症状出现后1 h内死亡[2]。
1.3 方法 搜集整理该11例SCD患儿的家族史、不良习惯、既往病史,SCD发生时的活动状态、所处环境,对患儿SCD发生前的心电图加以分析。
2 结果
2.1 SCD患儿既往疾病构成比 11例SCD患儿中,心肌炎4例(36.36%)、室性早搏3例(27.27%)、结构性心脏病和Q-T间期延长各2例(18.18%)、川崎病1例(9.09%)、既往体健1例(9.09%)。见表1。

表1 11例SCD患儿既往疾病构成比
2.2 SCD患儿的心电图表现 儿童SCD前的心律失常类型,最为常见的是室早,该组统计资料室早占36.36%;其次为Q-T间期延长、预激综合征伴快速心律失常,分别占18.18%;室速、Brugada综合征和高度房室传导阻滞分别占9.09%。提示临床医生关注SCD风险因素,针对不同情况,及时采取有效治疗手段,阻止心律失常的恶化,避免SCD的发生。见表2。

表2 11例SCD患儿的心电图表现
2.3 SCD患儿SCD发生时所处环境与活动状态情况 11例SCD患儿中,SCD发生前所处的状态:睡眠时发生3例(27.27%);住院期间发生1例(9.1%);日常活动4例(36.36%);剧烈运动3例(27.27%)。有资料显示,68%的儿童SCD发生在家中;睡眠中和日常活动发生的 SCD 分别占41%;9%的儿童SCD 发生于学校。年龄<10 岁儿童发生SCD之前多无先兆,而15~19岁器质性心脏病患儿,SCD发生之前通常出现非特异性先兆症状[3];在美国,大约有20%~25%发生于运动中[4]。本组资料由于病例数较少,无法体现上述分布特征。但亦显示儿童SCD发生于家中及剧烈运动时较多的特点。上述结果亦显示,儿童SCD发生的主要场所并非在医院。见表3。
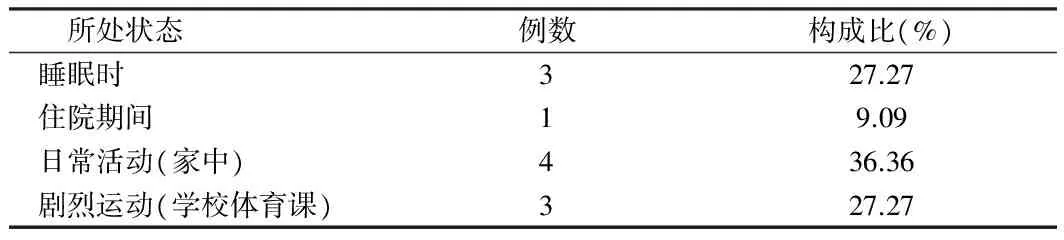
表3 11例SCD患儿SCD发生时所处环境与活动状态情况
3 讨论
猝死的机制是心室颤动或心脏停搏[5]。本组资料显示,即便是结构性心脏病或炎性心肌病变,SCD发生前都表现为各种形式的心律失常,并最终导致室颤或心脏骤停。故此,应将避免心律失常恶化或出现心律失常作为防止儿童SCD发生的关键。
3.1 Spach等[6,7]报道,激动传导方向上的细胞的几何形状、肌束、阻力、细胞之间的连接范围等,在心律失常的形成中,有很重要的作用。国内学者报道,正常心室肌细胞之间存在侧-侧电连接,其各向异性属“均匀型”,还发现同一组织的各向异性在出生后的生长、发育、衰老过程中,或在损伤后的愈合边缘区,由均匀型向不均匀型演变[6]。提示任何心肌形态,都会影响心肌细胞的功能,影响心肌细胞自律性、兴奋性和传导性,在此基础上,易发生各种形式的心律失常。国内亦有学者报道,心脏结构改变与心律失常可以互为因果,心律失常的持续发作,可导致心肌细胞的心电重塑[8]。心力衰竭患者的主要电生理改变为心电不稳定性。主要表现为:动作电位时程延长,Q-T间期延长,Q-T离散度增加。心电不稳定性和心肌各向异性均增加,是形成后除极和折返激动的病理基础,加重心力衰竭程度、增加室性心律失常和SCD的风险[9]。
75%~80%的SCD者首先记录到的心律失常是心室颤动[2],而室性早搏是最容易诱发心室颤动的心律失常形式。按照Lown及Woff提出的室早严重程度分级方法,室早的分级愈高,SCD的机会也愈大。对此类患儿,及时向其家长解释清楚病情,避免情绪紧张,必要时给予镇静剂,保证充足睡眠。若无效果,可酌情选用抗心律失常药物。对于儿童快速心律失常的处理,国内已有学者介绍此方面的治疗经验[10]:先单药应用,其中应用普罗帕酮有效者占24.3%、美托洛尔有效者占16.8%、胺碘酮有效者占17.8%、西地兰/地高辛有效者占6.5%、索他洛尔有效者占4.7%。单药不能控制者联合用药,两种抗心律失常药物联用效果:胺碘酮+美托洛尔、西地兰/地高辛+美托洛尔、胺碘酮+地高辛合用者有效者占23.4%;三药联用效果:胺碘酮+地高辛+美托洛尔合用有效者占2.8%。对Ⅱ度Ⅱ型以上的房室传导阻滞,可试用阿托品,风险大者可植入临时或永久起搏器。
3.2 Q-T间期延长可诱发尖端扭转型室性心律失常,最终进展为心室颤动,导致SCD发生。本症多见于儿童和青少年,常有家族史,属遗传性心脏电生理异常,但部分病例可无家族史。先天性LQTS包括Romano-Wawd综合征(RWS)和Jervell-Lange-Nelsen综合征(JLN)两种类型。RWS综合征属常染色体显性遗传,后者属常染色体隐性遗传,常伴有先天性耳聋。先天性LQTS多因反复短暂性晕厥就诊,其原因是LQTS诱发的尖端扭转性室速,患者极易发生SCD。大多在40岁前出现症状,发作时无前驱症状,主要在儿童和青少年期表现为晕厥前兆或晕厥发作。剧烈的体力活动、强烈的情感波动、突然的声音刺激为其诱因。部分病例无家族史。后天性LQTS多与电解质异常如低钙和应用某些药物、心肌缺血、心动过缓等有关。Q-T 间期离散度(Q-Tcd)是衡量潜在性心室兴奋性恢复不均一的指标,反映节段性心室肌的复极差异,且与左心室射血分数有关[11](晕厥发作的原因)。Q-T间期延长与心律失常尤其是一些致命心律失常如室颤有着非常紧密的关系,亦是SCD常见原因。国内学者报道,发生SCD的患者,Q-T离散度可长达130 ms 左右[12]。特发性Q-T间期延长亦诱发尖端扭转型室性心动过速发作,最终诱发心室颤动,极易出现SCD。Q-T间期延长的儿童,应避免精神紧张,运动量适度、避免劳累。无晕厥发作,无复杂的室性心律失常或猝死的家族史者,可不必治疗,但需定期随访。对Q-T 间期延长、Q-T离散度大的患者,建议予以必要药物干预。情绪紧张者可适当使用镇静剂、避免使用Q-T间期延长的药物,可试用钾盐。β-受体阻滞剂常为首选,药物治疗无效,发作频繁者,可行左胸星状神经节切除术,或双侧胸星状神经节切除术。Ⅲ类抗心律失常药物有延长动作电位时间的作用,如索它洛尔、胺碘酮等禁用。
3.3 预激综合征可发生于任何年龄段的人群,如不合并其他快速心律失常,多无血液动力学改变,可暂时无症状,但依然有一定的危险,原因是此种情况极易合并快速心律失常,诱发SCD。国内学者研究发现,儿童预激综合征有如下特点[12]:(1)无性别差异;(2)左侧旁道的发生率比其他年龄组低;(3)手术成功率相对较低。合并快速心律失常时,患者常有胸闷、心悸、气短等症状,如不及时处理,后果极其严重。防治措施:(1)预激综合征合并快速心律失常且伴QRS波增宽者,首选心律平,ORS波不增宽,应用胺碘酮;(2)射频消融术是预激综合征安全而有效的根治方法,其成功率达95.0%以上[13];(3)对于无症状的预激综合征,是否需要预防性射频消融尚存在争议。
3.4 Brugada 综合征(Brugada syndrome,BS)是一种遗传性心律失常病,心脏结构正常,但离子通道异常,右心室心肌Na+通道失活加速和瞬时外向钾电流(Ito)增强,使跨膜电压梯度增加,该梯度通过2 相折返机制,导致室性心动过速或心室颤动,以典型的心电图表现及高猝死发生率为特征。对于 BS 的诊断需结合心电图特征和临床表现,同时除外其他原因引起 BS 样心电图表现后方可确诊。文献报道,在 Brugada 综合征患者中,有典型心电图特征、晕厥发作史者,预示近期发生心脏性猝死的高危风险[14]。Brugada 综合征的治疗,有药物和非药物治疗2种选择。药物治疗无效者,可考虑适时植入ICD。
3.5 近年来,由于不良环境因素的影响,先心病患儿数量有增加趋势,随之而来的先天性心脏病患儿并发心律失常的病例数量,也呈上升态势[15]。电起搏、电击复律、射频消融术等非外科手术方法治疗儿童先天性心脏病合并心律失常,固然可在短时间内达满意治疗效果[16]。但此种方法仍不能从根本上去除患儿心脏的器质性病变,心律失常依然会反复发作。故此,很多学者建议,应用使用抗心律失常药物对患儿的心律失常予以初步控制,然后再根据不同情况,施以根治性心脏外科手术,以期根除心律失常反复发作的本质病因,使先心病患儿获得最佳预后[17]。
3.6 小儿病毒性心肌炎的发病机制与自身免疫反应和(或)病毒感染后病毒持续复制有关[18],是儿科常见的心血管疾病。炎症心肌会产生异位兴奋点,破坏心肌细胞膜的电生理状态,此时,心肌细胞的膜电位发生变化,心肌细胞除极和复极过程的不同步、不均一,进而导致心肌传导系统发生异常,极易引起心律失常的发生[19],甚至恶性心律失常,易诱发SCD的发生。针对心肌炎并发心律失常的治疗,包括抗心律失常药物、超速心脏起搏和电击除颤等药物及物理治疗手段[20]。
3.7 儿童抗心律失常药物的应用原则。(1)病因治疗: 即原发病控制及诱发因素的去除;(2)依据心律失常的危险程度进行治疗:某些心律失常:如偶发早搏、窦性心律不齐、游走性节律及间歇的交界性心律等可暂不予特殊治疗;而极易诱发SCD的阵发性室性心动过速、心室颤动等,则需紧急处理;(3)频发、自觉症状较重、影响心功能的心律失常,应及时给予相应治疗;(4)患儿同时存在多种类型心律失常时应予及时治疗;(5)先单用一种抗心律失常药物时,无效时再改用另一种,多种药物交替应用无效时,可联合用药,但剂量宜小,注意配伍禁忌;(6)关注抗心律失常药物的毒、副作用:多数抗心律失常药物有减慢心率、抑制传导和负性肌力作用,甚至引起严重的房室传导阻滞和(或)心功能恶化,应用时,及时观察患儿的临床表现、监测心电图;(7)儿童应用抗心律失常药物,必须做到:严格掌握适应证;剂量个体化,有条件可进行血药浓度监测;禁忌同类抗心律失常药物的联合应用;(8)对于小儿难治性心律失常,在药物治疗效果不佳时,应考虑非药物治疗,小儿心律失常的非药物治疗手段包括[21]:快速心律失常可考虑射频消融、缓慢性心律失常可考虑植入式永久心脏起搏器、恶性心律失常应用埋藏式心脏复律除颤器,以预防SCD的发生。
目前国内外有关于婴儿、儿童及青少年 SCD 流行病学资料及疾病谱研究报道不完全一致。国内对儿童SCD发病率及病因学分布缺乏大样本统计。因而,针对国内婴儿、儿童及青少年,归纳、分析、汇总SCD的危险因素,进而明确疾病构成谱,并制定合理的防治指南,有效减少SCD发生,意义深远。
1 白新凤,田杰.加强对儿童心脏性猝死的认识与防范.临床儿科杂志,2010,7:614.
2 陈灏珠主编.实用内科学.第12版.北京:人民卫生出版社,2006.1406,1409,1590.
3 秦淑辉,陈静,张秋平.心室电风暴的抢救配合及护理.河北医药,2014,36:1276-1278.
4 童玉翠,李永亮,胡克峰.257例成年猝死患者临床分析.中华全科医学,2014,12:1260-1262.
5 石毓澍主编.冠心病.第2 版.天津:天津科学技术出版社,1996.304.
6 Spach MS,张杏.心肌的各向异性结构与折返性心律失常.临床心电学杂志,1992,2:899.
7 张存泰.心肌结构的异向性及其与心律失常的关系.国外医学心血管疾病分册,1990,5:82.
8 Sun HB,Khoury DS.心房颤动的电生理重构.中华心律失常学杂志,2000,4:309-312.
9 Taggart P,Sutton PM,Opthof T,et al.Transmural repolarisation in the left ventricle in humans during normoxin and ischaemin.Cardiovasc Res,2001,50:454-462.
10 徐萌,肖婷婷,沈捷,等.儿童快速型心律失常107例临床诊治分析.临床儿科杂志,2016,4:260.
11 Higham PD,Campbell RWF.QT dispersion.Br Heart J,1994,6:508.
12 钱炜春,张丰富,丁竞竞,等.儿童及青年预激综合征患者的临床及电生理特点分析.海南医学,2014,24:3467.
13 Chen S,姚焰.阵发性室上性心动过速的射频消融治疗.中华心律失常学杂志,1998,3:234-235.
14 杨新春,石亮.Brugada 综合征危险分层和诊治.中国实用内科杂志,2013,1:11.
15 颜幸燕,黄朝宁.胎儿先天性心脏病的产前超声诊断研究进展.现代医药卫生,2016,32:702-704.
16 叶赞凯,马坚,张澎,等.83 例小儿心律失常射频消融手术治疗效果分析.中国循环杂志,2013,28:33-36.
17 Kaltman J,Shah M.Evaluation of the child with an arrhythmia.Pediatric Clinics of North America,2004,51:1537-1551.
18 Ayelet S,Israel G,Andre K,et al.Acute viral myocarditis:current concepts in diagnosis and treatment.Isr Med Assoc J,2013,15:180-185.
19 Akuzawa N,Harada N,Hatori T,et al.Myocarditis,hepatitis,and pancreatitis in a patient with coxsackievirus A4 infection:a case report.Virol J,2014,11:3.
20 Patil KG,Salagre SB,Itolikar SM.Left ventricular non-compaction with viral myocarditis:a rare presentation of a rarer disease.J Assoc Physicians India,2014,62:261-263.
21 李小梅.心律失常的非药物治疗现状及进展.实用儿科临床杂志,2007,22:8-11.
项目来源:邢台市科技局计划内项目(编号:2016ZC118)
055500 河北省宁晋县医院
10.3969/j.issn.1002-7386.2017.19.024
R 725.41
A
1002-7386(2017)19-2968-03
2017-01-28)

