胰岛素泵强化血糖控制危重病并发高血糖患者的分析
吴伟婷 黄泽虹 詹添福
胰岛素泵强化血糖控制危重病并发高血糖患者的分析
吴伟婷 黄泽虹 詹添福
目的 探讨胰岛素泵强化血糖控制危重病并发高血糖的临床疗效。方法 320例危重病并发高血糖患者, 随机分为对照组(150例)与观察组(170例)。对照组采用静脉滴注胰岛素治疗, 观察组采用胰岛素泵强化治疗。比较两组血糖水平达标时间、入住重症加强护理病房(ICU)时间、胰岛素使用量、不良反应以及死亡情况。结果 ①观察组患者血糖水平达标时间、入住ICU时间与胰岛素使用量均优于对照组, 差异均具有统计学意义(P<0.05)。②观察组患者治疗后低血糖发生率、多器官功能障碍综合征(MODS)发生率以及死亡率分别为18.24%、20.00%及6.47%, 均低于对照组的40.00%、41.33%、20.00%, 差异均具有统计学意义(P<0.05)。结论 胰岛素泵强化血糖控制危重病并发高血糖患者的疗效十分显著, 可有效缩短患者住院时间, 改善患者预后状况, 安全性更高, 应加以推广。
胰岛素泵强化治疗;危重病;高血糖;低血糖
当机体处于创伤以及感染等应激条件下, 往往会引起糖代谢的异常反应, 糖的生成量大于糖的清除量, 从而导致应激性高血糖的产生[1]。高血糖通过对机体代谢状态以及免疫功能所产生的影响, 从而使得感染等并发症的发生率显著升高, 且成为独立因素对危重症患者的预后状况产生影响[2,3]。对此, 应该注意对应激性高血糖尽快加以控制。本研究选择ICU危重病合并高血糖患者作为研究对象, 着重探讨胰岛素泵强化血糖控制的疗效, 现报告如下。
1 资料与方法
1.1一般资料 将2013年4月~2015年4月入住本院ICU病室的320例危重病并发高血糖患者作为研究对象, 将其随机分为对照组(150例)与观察组(170例)。对照组:男79例,女71例;年龄35~74岁, 平均年龄(56.60±7.12)岁;入住本院ICU时的血糖水平平均(13.19±2.31)mmol/L;急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分平均(20.29±2.77)分。观察组:男92例, 女78例;年龄34~76岁,平均年龄(56.77±7.23)岁;入住本院ICU时的血糖水平平均(13.25±2.39)mmol/L;APACHEⅡ评分平均(20.43±2.86)分。两组患者一般资料对比差异无统计学意义(P>0.05), 具有可比性。
1.2入选及排除标准 入选标准:①ICU的所有内科患者, APACHEⅡ评分均>15分;②合并高血糖(随机血糖水平为11.1 mmol/L以上)。排除标准:糖尿病酮症酸中毒、非酮症高血糖性昏迷、合并严重循环障碍的各类休克以及肿瘤者。
1.3治疗方法 首先使用血糖仪[达而泰(天津)实业有限公司生产的欧姆龙血糖仪]对患者实施每1小时1次的血糖水平检测;待患者血糖水平降低至目标水平之后, 每4 小时1次对血糖水平进行测定分析。两组患者的血糖水平控制目标设置在4.9~6.1 mmol/L范围之内。观察组采用胰岛素泵强化血糖控制, 具体方法为:胰岛素初始给药剂量为0.5 U/(kg·d),总给药剂量分为基础剂量与餐前剂量, 各为一半。餐前剂量根据早中晚各为1/3的餐前进行追加, 在肠外营养期间, 胰岛素的总用药剂量可100%作为基础剂量给予。对照组采用静脉滴注胰岛素进行治疗, 具体方案为:0.9%生理盐水100 ml与6 U普通胰岛素静脉滴注, 滴注速度为0.1 U/(h·kg)。注意在治疗过程中, 应按照患者血糖水平的变化情况, 对胰岛素的使用剂量加以调整。两组患者病情好转鼻饲或者进食之后,则给予餐时剂量治疗, 两组其他方面的治疗(如营养支持治疗、抗感染以及吸氧等)均完全一致。
1.4观察指标 比较两组血糖水平达标时间、入住ICU时间、胰岛素使用量、低血糖、MODS以及死亡情况。
1.5统计学方法 采用SPSS18.0统计学软件处理数据。计量资料以均数±标准差表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1两组患者血糖水平达标时间、入住ICU时间与胰岛素使用量比较 观察组患者血糖水平达标时间、入住ICU时间与胰岛素使用量均优于对照组, 差异均具有统计学意义(P<0.05)。见表1。
2.2两组患者治疗后低血糖、MODS发生率以及死亡率比较 观察组患者治疗后低血糖发生率、MODS发生率以及死亡率分别为18.24%、20.00%及6.47%, 均低于对照组的40.00%、41.33%、20.00%, 差异均具有统计学意义(P<0.05)。见表2。
表1 两组患者血糖水平达标时间、入住ICU时间与胰岛素使用量比较

表1 两组患者血糖水平达标时间、入住ICU时间与胰岛素使用量比较
注:与对照组比较,aP<0.05
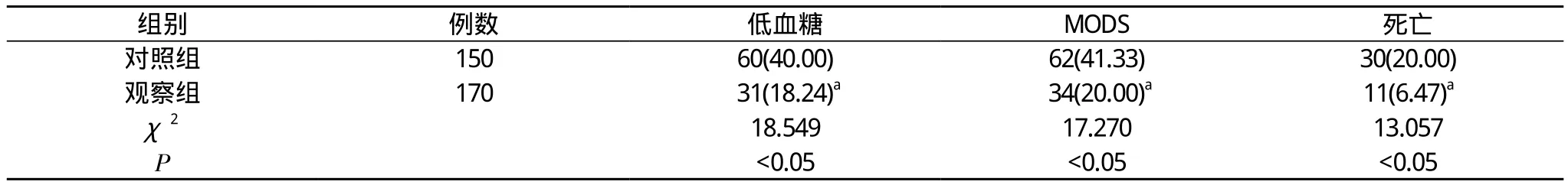
表2 两组患者治疗后低血糖、MODS发生率以及死亡率比较[n(%)]
3 讨论
ICU危重病患者往往存在着应激性高血糖的现象, 其中最为常见的一种病理生理学机制为胰岛素严重不足[4]。当机体处于应激条件之下, 胰高血糖素、生长激素以及皮质醇等抗调节激素的分泌量显著升高, 使得生理条件的内稳态平衡被完全打破, 分解代谢要显著大于合成代谢水平, 使得体内的糖分大量地分解与异生为小分子的葡萄糖, 糖的利用率降低, 从而诱发高血糖现象的产生[5-7]。若未采取强有效的措施对应激性高血糖进行控制, 则极易造成内环境紊乱等方面的合并症的产生, 对患者的预后状况极为不利。国内有研究者研究结果表明:患者并发症的发生率与术后应激性血糖水平呈正比关系, 与患者预后状况呈反比例关系[8]。对此, 应该对患者血糖水平进行有效地控制尤为关键。
临床文献资料报道称:将机体血糖水平控制在4.9~ 6.1 mmol/L, 可以大大降低高血糖所产生的各种并发症的发生风险, 加速疾病的康复, 对患者预后状况极为有利。还有研究结果显示:强化对血糖水平的控制, 可以很好地促使急性心肌梗死合并应激性高血糖患者住院期间心绞痛与严重心律失常的发生率大大降低。胰岛素泵强化治疗可以将血糖水平控制在上述目标值范围之内。在强化胰岛素治疗应激性高血糖的过程中, 由于多因素影响, 患者血糖波动较大。血糖波动可使细胞氧化应激增加, 加重内皮细胞损伤, 影响患者预后。
本研究分别对比分析了胰岛素静脉滴注治疗与胰岛素泵强化血糖控制治疗危重病并发高血糖患者, 结果表明:观察组患者血糖水平达标时间、入住ICU时间与胰岛素使用量均显著优于对照组(P<0.05), 此结果提示:虽然静脉滴注胰岛素也可以有效降低血糖水平, 但是胰岛素泵强化治疗, 降糖效果较静脉滴注胰岛素更为显著, 且可以大大缩短患者住院时间以及胰岛素使用量, 胰岛素泵强化治疗能够使得血糖水平更加平稳, 血糖水平波动幅度非常小。此外, 本研究结果还显示:观察组患者治疗后低血糖发生率、MODS发生率以及死亡率分别为18.24%、20.00%及6.47%, 均低于对照组的40.00%、41.33%、20.00%(P<0.05), 此结果提示:胰岛素泵强化治疗, 不良反应发生率以及死亡率均显著降低, 与相关文献报道相符[9,10]。
综上所述, 胰岛素泵强化血糖控制危重病并发高血糖患者的疗效十分显著, 可有效缩短患者住院时间, 改善患者预后状况, 安全性更高, 应加以推广。
[1] 王大明, 朱滨, 丁良才, 等.严重脓毒症和脓毒性休克患者复苏治疗与血糖控制的非线性相关分析研究.中华危重病急救医学, 2010, 22(6):358-360.
[2] 贾志, 郭牧, 宋昱, 等.强化血糖控制对急性心肌梗死合并应激性高血糖患者的预后影响.重庆医学, 2012, 41(10):954-955.
[3] 唐健, 顾勤.危重患者早期血糖波动与预后的相关性研究.中华危重病急救医学, 2012, 24(1):50-53.
[4] 孙同文, 吴琼, 阚全程, 等.高钠血症对重症监护病房患者预后影响的荟萃分析.中华危重病急救医学, 2014, 26(4):228-232.
[5] 樊桂玲, 樊越涛.强化胰岛素治疗综合ICU患者应激性高血糖的临床效果.包头医学院学报, 2015, 31(2):72-74.
[6] 于洪涛, 李飞, 王红军, 等.呼吸重症监护病房患者血糖控制与28天病死率的关系.中华临床营养杂志, 2013, 21(6):378-379.
[7] 符加红, 臧彬.重症监护病房患者低磷血症的发生及对预后的影响.中华危重病急救医学, 2012, 24(1):29-32.
[8] 詹俊鲲, 李文俊, 张平, 等.血糖波动及其控制与老年内科危重症短期死亡率的关系.中国现代医学杂志, 2011, 21(4):503-506.
[9] 邱海波 .现代重症监护诊断与治疗.北京: 人民卫生出版社, 2011:613.
[10] 周波, 李竟, 张国胜.应激高血糖和内科重症监护病房患者预后关系的探讨.中国医师杂志, 2010, 12(2):178-181.
Analysis of insulin pump enhanced blood glucose control in critically ill patients with hyperglycemia
WU Wei-ting, HUANG Ze-hong, ZHAN Tian-fu.Puning City People’s Hospital, Puning 515300, China
ObjectiveTo investigate the clinical efficacy of insulin pump enhanced blood glucose control in critically ill patients with hyperglycemia.MethodsA total of 320 critically ill patients with hyperglycemia were randomly divided into control group (150 cases) and observation group (170 cases).The control group was treated with intravenous infusion of insulin, and the observation group was treated with intensive treatment with insulin pump.Comparison were made on blood glucose standard time, time to intensive intensive care (ICU), insulin dosage, adverse effects, and death condition in two groups.Results①the observation group had better blood glucose standard time, time to ICU and insulin dosage than the control group, and their difference had statistical significance (P<0.05).②after treatment, the observation group had hypoglycemia, the incidence of multiple organ dysfunction syndrome (MODS), and death rate respectively as 18.24%, 20.00% and 6.47%, which were all lower than 40.00%, 41.33% and 20.00% in the control group.Their difference had statistical significance (P<0.05).ConclusionInsulin pump enhanced blood glucose control shows remarkable efficacy in critically ill patients with hyperglycemia, and it can effectively shorten the hospitalization time, improve the prognosis of patients with higher safety.So it should be popularized.
Intensive treatment with insulin pump; Critically ill; Hyperglycemia; Hypoglycemia
10.14164/j.cnki.cn11-5581/r.2017.17.012
2017-06-26]
515300 普宁市人民医院

