不同分娩方式对瘢痕子宫再次妊娠产妇分娩结局的影响
刘纯
(驻马店市中医院 妇二科 河南 驻马店 463000)
不同分娩方式对瘢痕子宫再次妊娠产妇分娩结局的影响
刘纯
(驻马店市中医院 妇二科 河南 驻马店 463000)
目的探讨不同分娩方式对瘢痕子宫再次妊娠产妇分娩结局的影响。方法选取2014年1月至2015年12月驻马店市中医院收治的188例瘢痕子宫再次妊娠产妇进行观察,根据分娩方式不同将其分为阴道分娩组(98例)和剖宫产组(90例),比较两组孕产妇感染发生率、产后出血量、住院时间以及新生儿Apgar评分。结果阴道分娩组孕产妇感染发生率、产后出血量和住院时间均优于剖宫产组,差异有统计学意义(P<0.05);阴道分娩组新生儿Apgar评分与剖宫产组比较,差异无统计学意义(P>0.05)。结论瘢痕子宫并非剖宫产分娩指征,对于具有阴道试产条件的孕产妇可采取阴道试产,以降低剖宫产率及剖宫产后并发症发生率。
分娩方式;瘢痕子宫;产妇;分娩结局
剖宫产分娩术是临床上较常见的一种分娩方式。近几年来,国内剖宫产手术率逐年增加。对于剖宫产手术后瘢痕子宫再次妊娠者,不同分娩方式的选取成为临床产科重点关注的问题。为了保障母婴安全,选取合适的分娩方式,在一定程度上限制剖宫产的应用,有助于减少高危孕产妇以及新生婴儿的死亡率,同时也能明显降低剖宫产术后并发症发生率[1]。本研究旨在探讨不同分娩方式对瘢痕子宫再次妊娠产妇分娩结局的影响。
1 资料和方法
1.1临床资料选取2014年1月至2015年12月驻马店市中医院瘢痕子宫再次妊娠分娩的188例孕产妇,根据分娩方式将其分为阴道分娩组(98例)和剖宫产组(90例)。剖宫产组孕产妇年龄为22~38岁,平均(28.9±3.1)岁,孕周为38~41周,平均(39.1±0.6)周,该次分娩距离上次剖宫产术时间为3~8 a,平均(4.8±0.3)a;阴道试产组孕产妇年龄为21~36岁,平均(28.6±3.3)岁,孕周为38~42周,平均(39.0±0.8)周,该次分娩距离上次剖宫产术时间为3~7 a,平均(4.6±0.6)a。两组孕产妇一般资料比较,差异无统计学意义(P<0.05),具有可比性。
1.2纳入和排除标准纳入标准:所有孕产妇经诊断为初次剖宫产后瘢痕子宫再次妊娠产妇且签署知情同意书,无麻醉药物和手术禁忌证,阴道试产产妇无相关剖宫产指征和感染并发症,符合自然分娩条件。排除标准:严重脏器功能障碍;具有心理和精神疾病;意识和理解能力较差;不愿意配合;临床资料不完整等。
1.3分娩方法收集孕产妇病史,包括剖宫产术后瘢痕子宫妊娠孕产妇首次来院分娩手术时间、指征、术中和术后情况,B超检查结果以及本次妊娠经过等。入院后第1天对其腹围、胎心、胎位、宫高等进行常规监测,查看孕产妇子宫颈成熟度、胎先露高低和软产道等情况,同时对胎儿及其附属物采用B超监测,对孕产妇上次剖宫产瘢痕厚度进行测量,选择分娩方式。阴道试产条件:孕产妇上次剖宫产手术切口为子宫下段横切口,术后未见感染和流血,B超检查显示子宫下段生长较好;上次剖宫产距离本次妊娠时长>3 a,无剖宫产手术指征,对骨盆内外侧检查均正常,胎头先入盆,胎儿体质量预计在3 500 g左右,子宫颈成熟度评分>7分;孕产妇要求且同意顺产。试产流程建立:产前预先做好手术、术中输血和急救准备,分娩时密切观察孕产妇产程变化以及先兆子宫破裂情况,对于产程过慢或者胎儿宫内窘迫的,即刻采取剖宫产手术;对孕产妇进行针对性心理疏导,提高孕产妇阴道试产信心。
1.4观察指标观察并比较两组孕产妇分娩后感染发生率、出血量、住院时间和新生儿Apgar评分。Apgar评分标准根据新生儿身体实际情况进行评估,总分为10分,<4分为重度窒息,4~7分为轻度窒息,7~10分为基本正常。
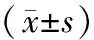
2 结果
阴道分娩组孕产妇感染发生率为1.0%(1/98),低于剖宫产组的8.9%(8/90)(P<0.05)。阴道分娩组产后出血量小于剖宫产组,住院时间短于剖宫产组,差异有统计学意义(P<0.05)。两组Apgar评分比较,差异无统计学意义(P>0.05)。见表1。
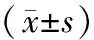
表1 两组相关指标比较
3 讨论
瘢痕子宫再次妊娠孕产妇在产科较常见,对该类产妇如何选取合理的分娩方式对降低瘢痕子宫破裂发生率以及产妇分娩期间并发症发生率具有重要意义[2-3]。目前,临床上仍有多数医务人员存在“一次剖宫产,次次剖宫产”的观念。不少产科医生认为对于具有剖宫产手术史的孕产妇,若上次剖宫产切口为子宫下段横切口,且该次分娩无剖宫产指征,则此次阴道试产机会类似于正常孕产妇。对于前次剖宫产孕产妇,子宫下段横切口愈合良好者子宫破裂的发生率较低[4]。有研究报道,剖宫产术后再次妊娠孕产妇阴道分娩不会提高子宫破裂的发生率[5]。虽然对于手术指征明确的瘢痕子宫妊娠再次分娩孕产妇而言,剖宫产手术是一种较好的分娩方式,然而再次剖宫产术后并发症发生率较阴道分娩高,如腹腔严重粘连导致进腹时间增加,进腹困难,手术时间和术中出血量明显增加,术后住院时间以及经济费用显著增多等。
本研究结果显示,阴道分娩组孕产妇感染发生率低于剖宫产组,产后出血量较剖宫产组小,差异有统计学意义(P<0.05),这表明对于瘢痕子宫再次妊娠分娩孕产妇,在严格把握适应证的情况选择阴道分娩更具有优势。综上,瘢痕子宫并非剖宫产分娩指征,对于具有阴道试产条件的孕产妇可采取阴道分娩试产,从而降低剖宫产率以及剖宫产后并发症发生率。
[1] 陆宣平,陈友国,韩冰.剖宫产术后瘢痕子宫再次妊娠不同分娩方式的研究进展[J].实用妇产科杂志,2014,30(4):260-262.
[2] 申恒春.剖宫产术后瘢痕子宫再次妊娠93例分娩方式探讨[J].实用妇产科杂志,2013,29(3):234-236.
[3] 侯琴,何艳,陈燕,等.瘢痕子宫再次足月妊娠分娩方式的临床分析[J].中国妇幼健康研究,2012,23(3):398-399.
[4] 陆向群.瘢痕子宫再次妊娠不同分娩方式选择的调查分析[J].中国妇幼保健,2013,28(27):4582-4583.
[5] 侯美芹.瘢痕子宫患者再次足月妊娠的分娩方式选择[J].山东医药,2014,58(24):54-55.
R 719.8doi:10.3969/j.issn.1004-437X.2017.15.040
2017-02-21)

