联合用药治疗亚急性甲状腺炎临床疗效分析
何晓娟
联合用药治疗亚急性甲状腺炎临床疗效分析
何晓娟
目的 观察小剂量强的松联合吲哚美辛(消炎痛)治疗亚急性甲状腺炎(SAT)的临床疗效。方法 74例SAT患者, 随机分为观察组与对照组, 各37例。对照组采用小剂量强的松单一治疗,观察组在对照组的基础上加服消炎痛治疗, 对于两组出现一过性甲状腺功能亢进(甲亢)症状者给予普萘洛尔口服, 缓解期出现甲状腺功能减退(甲减)症状者给予L-甲状腺素片口服, 观察两组治疗效果。结果 治疗后观察组较对照组在退热时间和甲状腺疼痛缓解或消除时间上明显缩短, 差异具有统计学意义(P<0.05);而两组甲状腺肿大消退时间比较差异无统计学意义(P>0.05)。治疗4周后, 两组血沉(ESR)及血清促甲状腺激素(TSH)、游离三碘甲状腺原氨酸(FT3)及游离四碘甲状腺原氨酸(FT4)水平均恢复正常或趋于正常, 与治疗前比较差异具有统计学意义(P<0.05);治疗4周后两组ESR、TSH、FT3、FT4水平比较差异无统计学意义(P>0.05)。治疗后随访6个月, 观察组与对照组治愈率(89.19% VS 83.78%)比较差异无统计学意义(P>0.05);但观察组复发率5.41%明显低于对照组21.62%, 差异具有统计学意义(P<0.05)。结论 小剂量强的松加消炎痛联合用药治疗SAT缓解症状迅速、病情控制稳定、复发率低、临床疗效确切, 适合基层医院应用。
亚急性甲状腺炎;强的松;小剂量;疗效
亚急性甲状腺炎(subacute thyroiditis, SAT)临床较为常见,是由病毒引起机体免疫反应的一种自限性甲状腺疾病, 主要以甲状腺组织结构短暂损伤伴全身炎症反应为特征[1]。临床表现为持续高热、疲乏无力、甲状腺肿痛和压痛明显。目前临床多采用常规剂量的糖皮质激素(GC)或非甾体类抗炎药(NSAIDs)治疗SAT, 短期疗效较好, 但长期随访复发率较高。2014年6月~2016年11月本院采用小剂量强的松联合消炎痛治疗37例SAT患者, 取得了较为满意的疗效, 现报告如下。
1 资料与方法
1.1 一般资料 选自本院2014年6月~2016年11月收治的S A T患者74例, 均符合中华医学会内分泌学分会《中国甲状腺疾病诊治指南》有关S A T诊断标准[2]。其中男17例,女57例, 年龄27~63岁, 平均年龄(37.26±10.53)岁, 平均病程(15.70±3.26)d。临床表现:患者发病前有明确上呼吸道感染病史, 且均伴有发热(体温37~39℃)、肌痛、疲乏无力等全身症状;所有患者均出现不同程度的颈前区疼痛, 并沿两侧颈部放射至下颌、耳部、枕后等部位, 咀嚼或吞咽时疼痛加重;所有患者体检触诊时甲状腺不同程度肿大, 一侧或两侧触痛, 伴有坚硬的结节。14例患者出现精神过敏、怕热、多汗、体重下降等一过性甲状腺机能亢进症状。将74例S A T患者随机分为观察组与对照组, 各37例。
1.2 方法 对照组:强的松15mg/d, 分3次口服, 5mg/次,连续服用2周待患者临床症状、体征明显改善或消失及ESR降至正常后开始减量, 每周剂量递减2.5mg/d, 减至5mg/d维持, 疗程4~6周治疗结束。观察组在对照组小剂量强的松治疗的基础上加服消炎痛25mg/次, 3次/d, 饭后服用, 连续服用6周。对于两组出现一过性甲亢症状者给予普萘洛尔10mg, 3次/d, 口服;缓解期出现甲减症状者给予L-甲状腺素片50μg, 1次/d, 口服。
1.3 观察指标及疗效判定标准
1.3.1 观察指标 ①临床症状、体征改善时间:观察两组患者治疗后退热时间、甲状腺疼痛缓解或消除时间、甲状腺肿大消退时间。②实验室检测指标:观察两组患者治疗前及治疗4周后的ESR、TSH、FT3及FT4水平。③治疗后随访:两组患者治疗后随访6个月, 记录比较治愈率及复发率。
1.3.2 疗效判定标准[3]治愈:患者发热、甲状腺肿痛等症状、体征完全消失或恢复正常, ESR、血清TSH等实验室检测指标均恢复正常, 超声检查正常, 保持疗效≥3个月。有效:患者发热、甲状腺肿痛等症状、体征基本消失或明显改善, ESR、血清TSH等实验室检测指标基本恢复正常, 超声检查散在性片状低回声病灶缩小。无效:患者发热、甲状腺肿痛等症状、体征无改善, ESR、血清TSH等实验室检测指标异常, 超声检查显示存在低回声病灶。
1.4 统计学方法 采用SPSS 17.0统计学软件进行统计分析。计量资料以均数±标准差()表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组治疗后临床症状、体征改善时间比较 治疗后观察组较对照组在退热时间和甲状腺疼痛缓解或消除时间上明显缩短, 差异具有统计学意义(P<0.05);而两组甲状腺肿大消退时间比较差异无统计学意义(P>0.05)。见表1。
2.2 两组实验室检测指标比较 治疗4周后, 两组ESR、TSH、FT3、FT4水平均恢复正常或趋于正常, 与治疗前比较差异具有统计学意义(P<0.05);治疗4周后两组ESR、TSH、FT3、FT4水平比较差异无统计学意义(P>0.05)。见表2。
2.3 两组治愈率及复发率比较 治疗后随访6个月, 两组治愈率比较差异无统计学意义(P>0.05);但观察组复发率明显低于对照组, 差异具有统计学意义(P<0.05)。见表3。
表1 两组患者治疗后临床症状、体征改善时间比较(, d)
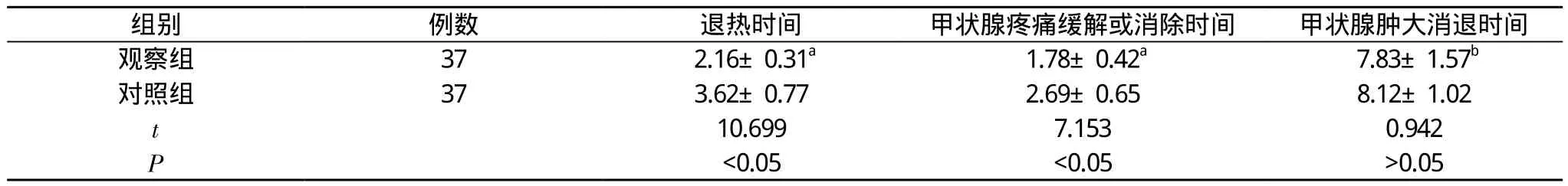
表1 两组患者治疗后临床症状、体征改善时间比较(, d)
注:与对照组比较,aP<0.05,bP>0.05
组别例数退热时间甲状腺疼痛缓解或消除时间甲状腺肿大消退时间观察组372.16±0.31a1.78±0.42a7.83±1.57b对照组373.62±0.772.69±0.658.12±1.02 t 10.6997.1530.942 P <0.05<0.05>0.05
表2 两组患者实验室检测指标比较()
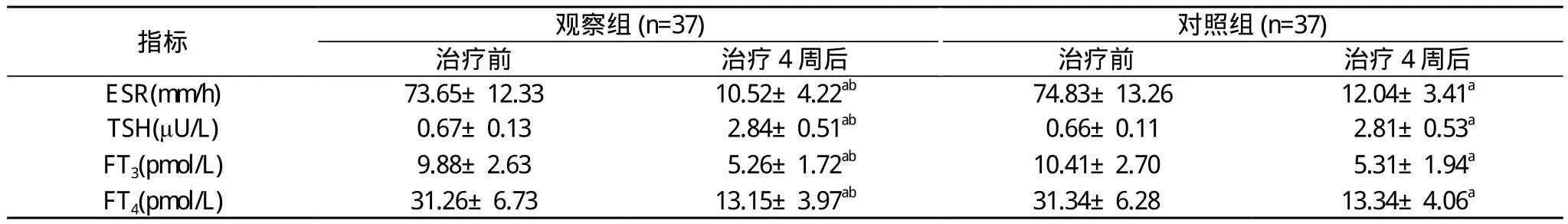
表2 两组患者实验室检测指标比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP>0.05
指标观察组(n=37)对照组(n=37)治疗前治疗4周后治疗前治疗4周后ESR(m m/h)73.65±12.3310.52±4.22ab74.83±13.2612.04±3.41aTSH(μU/L)0.67±0.13 2.84±0.51ab0.66±0.11 2.81±0.53aFT3(p m o l/L)9.88±2.63 5.26±1.72ab10.41±2.70 5.31±1.94aFT4(p m o l/L)31.26±6.7313.15±3.97ab31.34±6.2813.34±4.06a

表3 两组治疗后疗效及复发率比较[n(%)]
3 讨论
SAT于1904年由瑞典医生De Quervain首先描述, 又称Quervain甲状腺炎, 也称肉芽肿性甲状腺炎、假结核性甲状腺炎、巨细胞性甲状腺炎等, 是一种自限性、非细菌感染性甲状腺疾病[4]。目前, SAT的发病机制尚未完全阐明, 一般认为与病毒感染有关, 常继发于上呼吸道感染或流行性腮腺炎, 发病时患者血清中某些病毒的抗体滴度增高, 包括腮流感病毒、柯萨奇病毒、埃可病毒(ECHO)、腺病毒等, 但近年来,利用组织化学、免疫组织化学等方法研究认为该病与自身免疫异常有关, T抑制细胞机能的异常, 可能是发病的主导因素[5]。临床上SAT患者血清中出现一过性抗甲状腺自身抗体滴度增高, 有25%的患者甲状腺球蛋白抗体(TGA)呈阳性,这些均提示在SAT的发病中, 除病毒感染造成甲状腺损伤外,自身免疫反应, 即自身抗体和淋巴因子在其疾病的发生、发展过程中也起到一定作用[6]。
SAT临床多见于30~50岁中年妇女, 发病率是男性的3~4倍[7]。典型患者整个病期可分为早期(甲亢期)、中期(甲减期)和恢复期。大多数患者发病前有明确上呼吸道感染病史, 而发病早期具有特征性的是甲状腺部位疼痛, 并逐步向下颌、耳部、枕后等部位放射, 根据病变侵犯范围的大小,检查时可发现甲状腺弥漫性肿大, 触诊有坚硬的结节。辅助检查显示发病早期由于甲状腺滤泡被破坏, 甲状腺素释放入血循环中, 实验室测定血清三碘甲状腺原氨酸(T3)、甲状腺素(T4)明显升高, 甲状腺摄碘率降低两者呈分离现象, 为本病特征性表现[8]。同时, 此阶段, 血清T3、T4水平较高, 可抑制TSH的分泌, 血清TSH水平降低, TRH兴奋试验无反应,血沉显著加快。
对于SAT发病早期即给予一定剂量的GC治疗, 可迅速缓解症状已成为普遍共识。GC是经扩散方式通过细胞膜进入靶细胞浆内, 与特异性受体结合成糖皮质激素-受体复合物, 此复合物穿过核膜进入胞核与DNA结合, 通过基因表达促使DNA转录合成诱导蛋白, 进而产生抗炎、免疫抑制、抗过敏、退热等多种生物效应。在GC中临床首选强的松治疗。消炎痛属于NSAIDs类药物, 是最强的前列腺素(PG)合成酶抑制剂, 具有显著的抗炎及解热作用, 并对炎性疼痛有明显的镇痛效果。黎克江等[9]研究表明, 小剂量糖皮质激素联合消炎痛用于SAT治疗, 效果较单一用药疗效显著, 不良反应少。本研究显示, 观察组(联合用药)在退热时间和甲状腺疼痛缓解或消除时间上明显短于对照组(单一用药), 且随访6个月, 观察组复发率明显低于对照组, 差异具有统计学意义(P<0.05), 与国内文献报道一致[10]。表明小剂量强的松联合消炎痛治疗SAT缓解症状迅速、病情控制稳定、复发率低、临床疗效确切, 可作为SAT的首选治疗方法。
[1] 丁佳, 吴国富.小剂量糖皮质激素治疗亚急性甲状腺炎的临床观察.上海预防医学, 2013, 25(5):280-281.
[2] 中华医学会内分泌学分会.中国甲状腺疾病诊治指南-甲状腺炎:亚急性甲状腺炎.中华内科杂志, 2008(9):784-785.
[3] 邙建波, 周冬仙, 廖兵飞.小剂量泼尼松治疗亚急性甲状腺炎的临床观察.山西医科大学学报, 2015, 46(5):472-474.
[4] 王娜琴.泼尼松与吲哚美辛治疗亚急性甲状腺炎36例对比研究.山西医药杂志, 2014, 43(11):1310-1312.
[5] 金国玺, 徐二琴, 毕娅欣, 等.亚急性甲状腺炎41例临床分析.中华全科医学, 2011, 9(7):1012-1013.
[6] 李娟.亚急性甲状腺炎诊治研究进展.医学综述, 2011, 17(17): 2647-2649.
[7] 王云, 李江妹, 陈俊生, 等.亚急性甲状腺炎33例临床分析.中国临床研究, 2013, 26(5):443-444.
[8] 钱国.亚急性甲状腺炎85例临床诊治分析.现代实用医学, 2014, 26(9):1103-1105.
[9] 黎克江, 雷永红, 刘新华.小剂量糖皮质激素联合消炎痛用于亚急性甲状腺炎治疗效果的分析.河北医药, 2014, 36(1):65-67.
[10] 李茂盛.小剂量糖皮质激素联合消炎痛治疗亚急性甲状腺炎的临床分析.现代诊断与治疗, 2012, 23(8):1134-1135.
Analysis of clinical efficacy of combination therapy for subacute thyroiditis
HE Xiao-juan.Department Three of Internal Medicine, Chengdu 610000, China
Objective To observe the clinical efficacy of small dose prednisone combined with indometacin in the treatment of subacute thyroiditis (SAT).Methods A total of 74 SAT patients were randomly divided into observation group and control group, with 37 cases in each group.The control group was treated with small dose prednisone, and the observation group was treated with indometacin on the basis of the control group.Patients with transient hyperthyroidism symptoms
oral propranolol, and patients with transient hyperthyroidism symptom in remission period received oral L- thyroxine tablets.Treatment effect in two groups was observed.Results After treatment, the observation group had obviously shorter fever clearance time and thyroid pain relief or elimination time than the control group, and their difference had statistical significance (P<0.05).Both groups had no statistically significant difference in thyromegaly extinction time (P>0.05).After 4 weeks of treatment, both group had normal or tend to normal erythrocyte sedimentation rate (ESR), serum thyroidstimulating hormone (TSH), free triiodothyronine (FT3) and free tetraiodothyronine (FT4) level, and there were statistically significant difference comparing with before treatment (P<0.05).After 4 weeks of treatment, there were no statistically significant difference in ESR, TSH, FT3and FT4level (P>0.05).After treatment, the observation group and control group had no statistically significant difference in cure rate (89.19% VS 83.78%) in 6 months follow-up (P>0.05).The observation group had obviously lower recurrence rate as 5.41% than 21.62% in the control group, and the difference had statistical significance (P<0.05).Conclusion Combination of small dose prednisone and indometacin shows affirmative clinical efficacy in treating SAT, and it can alleviate the symptoms quickly, stable condition and lower recurrence rate.So it is suitable for primary hospital applications.
Subacute thyroiditis; Prednisone; Small dose; Efficacy
10.14164/j.cnki.cn11-5581/r.2017.16.005
2017-06-29]
610000 成都市新华医院内三科

