两种不同术式+尿道扩张治疗TURP后尿道狭窄的疗效比较
董滢 雷普 卜小斌
1陕西省榆林市第二医院泌尿外科 719000 陕西榆林
论 著
两种不同术式+尿道扩张治疗TURP后尿道狭窄的疗效比较
董滢1雷普1卜小斌1
1陕西省榆林市第二医院泌尿外科 719000 陕西榆林
目的:评价Otis刀尿道狭窄内切开+硬质尿道探子尿道扩张与S形丝状尿道探子+硬质尿道探子尿道扩张两种方法治疗TURP后尿道狭窄的疗效及安全性。方法:收治TURP后尿道狭窄患者41例,按患者治疗意愿分为两组,一组22例患者采取经尿道Otis刀尿道狭窄内切开+硬质尿道探子扩张术,另一组19例患者行S形丝状尿道探子+硬质尿道探子尿道扩张术。所有患者术后留置F20Foley尿管1个月,拔除尿管后行规律尿道扩张3个月,随访6个月后比较两组患者术前、术中、术后临床相关指标,包括生活质量评分(QOL)、最大尿流率(Qmax)、剩余尿(RUV)、手术时间、术中出血量、住院时间、治愈率及术后尿失禁并发症情况。结果:两组患者随访6个月后QOL、Qmax、RUV均明显改善,组间差异无统计学意义(P>0.05);术中出血量、治愈率、术后尿失禁组间比较差异无统计学意义(P>0.05);手术时间、住院时间Otis刀内切开组明显高于S形丝状尿道探子+硬质尿道探子扩张组,组间差异有统计学意义(P<0.05)。结论:两种方法均可治疗TURP后尿道狭窄,S形丝状+硬质尿道探子扩张法手术时间及住院时间短、无尿失禁风险,易为患者接受。
Otis刀;S形丝状尿道探子;内切开;尿道扩张;尿道狭窄
前列腺电切(transurethral resection of the prostate, TURP)术后尿道狭窄较为常见。我们于2009年3月~2015年2月收治41例TURP后单纯性尿道狭窄患者,按患者治疗意愿用Otis刀内切开法或S形丝状尿道探子+硬质尿道探子扩张法手术治疗,现回顾分析临床资料报告如下。
1 资料与方法
1.1 临床资料
本组41例,年龄61~76岁,平均65.4岁。TURP后尿道狭窄病程3~11个月,平均5.6个月。狭窄部位:前尿道狭窄18例(其中球部狭窄11例,前尿道其他部位狭窄7例),后尿道狭窄23例(其中尿道膜部狭窄17例,前列腺尿道狭窄2例,膀胱颈狭窄4例),狭窄长度0.3~0.5 cm(尿道造影测量狭窄长度),均为单处尿道狭窄。
所有患者入院均行生活质量评分(quality of life, QOL)、最大尿流率(maximum flow rate, Qmax)、剩余尿(residual urine volume, RUV)测定,并根据患者治疗意愿按手术方法分为Otis刀组和S形丝状探子组。两组患者组间术前相关指标比较差异无统计学意义(P>0.05)(表1),术前均行尿道镜及膀胱尿道造影检查,以明确狭窄程度及长度,行泌尿系B超了解有无双肾积水情况,尿路感染者术前常规行尿细菌培+药敏试验,给予敏感抗生素抗感染对症治疗。
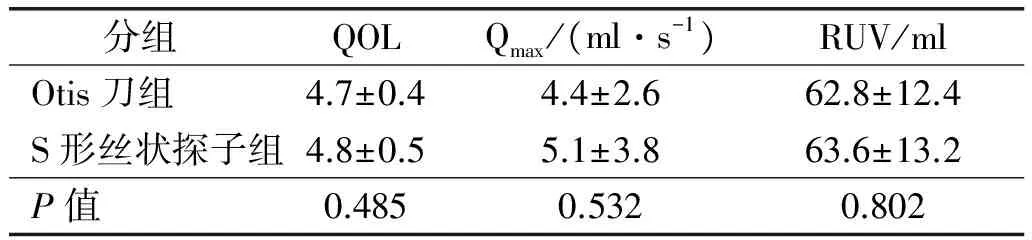
表1 两组患者术前相关指标比较
患者入组标准:TURP术后发生尿道狭窄,狭窄段位于尿道外口以内、膀胱颈以下。
患者排除标准:①TURP后外部因素致肛周皮肤感觉灵敏度明显下降、肛门括约肌松弛者或神经源性膀胱者;②10年以上重症糖尿病患者合并BPH行TURP致尿道狭窄者;③B超、CT、膀胱镜等检查示膀胱有巨大憩室、肿瘤等需手术或者影响膀胱肌力收缩者;④尿道狭窄同时伴有其他严重尿道疾病者(如尿道畸形、尿道瘘等);⑤尿道外口狭窄患者行单纯尿道尿道扩张或尿道外口狭窄切开、尿道外口成形术治疗,因不适合Otis刀内切开手术治疗未列入本研究组;⑥TURP后由于前列腺残余腺体增生引起尿道狭窄者;⑦TURP后严重狭窄致尿道闭锁者。
1.2 手术方法
1.2.1 Otis刀内切开法组 椎管内麻醉(持续硬膜外或蛛网膜下腔麻醉)后患者取截石位,经尿道外口置入F18号0°尿道膀胱镜,直视下找到尿道狭窄处,经膀胱镜操作孔置斑马导丝(0.89 mm,L-1 500,大连库利艾特医疗制品有限公司)入膀胱(经斑马导丝置入F6尖端开口的输尿管导管入膀胱,其尾端流出尿液可证实导丝位于膀胱内),退膀胱镜,循斑马导丝经尿道外口置入Otis刀(杭州好克医疗器械有限公司),在斑马导丝引导下于尿道狭窄环3、9、12点处分别切开瘢痕组织,切开长度为超过近端狭窄环0.5 cm,切开深度为直视下可见狭窄环外疏松结缔组织,Otis刀越过尿道狭窄段后继续边观察边前行入膀胱,确认尿道无狭窄后退刀、拔除斑马导丝,改用金属尿道探子扩张尿道至F24,拔除尿道探子,经尿道外口留置F20Foley三腔尿管接冲洗引流袋,行持续膀胱冲洗。
1.2.2 S形丝状尿道探子+硬质尿道探子扩张法组 椎管内麻醉(持续硬膜外或腰麻)后患者取截石位,尿道膀胱镜留置斑马导丝经过同上,用美国COOK公司产S形丝状尿道探子在尿道外口外循斑马导丝逐渐扩张尿道至F20,留置丝状探子约5 min后拔除丝状探子及导丝,改用金属尿道探子继续扩张至F24,保留金属尿道探子约10 min后拔除,经尿道外口留置F20Foley三腔尿管接冲洗引流袋,行持续膀胱冲洗同尿道内切开组。
两种方法术后均常规持续膀胱冲洗24 h停止,保留尿管1个月后拔除。拔除尿管后定期扩张尿道,第1个月每周1次,第2个月每2周1次,第3个月月末扩张1次。
1.3 治愈标准
治疗后患者能排尿通畅,尿线增粗且持续有力,Qmax>15 ml/s,随访6个月病情无反复,F18~24尿道探子能顺利通过尿道进入膀胱,尿道镜检查无尿道狭窄复发。
1.4 统计学方法

2 结果
所有患者扩张尿道3个月后均获随访,时间6~11个月,平均7.6个月,随访6个月后,两组术后QOL、Qmax、RUV较各自术前明显改善,两组组间比较差异无统计学意义(P>0.05)。Otis刀内切开法组治愈19例,3例效果欠佳,尿线细、排尿困难症状与术前比较改善不明显,尿道造影示尿道仍有狭窄,经再次尿道冷刀内切开并定期尿道扩张治疗后症状改善。S形丝状尿道探子+硬质尿道探子扩张法组治愈16例,3例效果欠佳(行定期尿道扩张症状改善)。术后10个月(拔除尿管后9个月)两组治愈率分别为86.4%,84.2%,组间比较差异无统计学意义(P>0.05)。两组术中出血量、术后尿失禁并发症比较组间差异无统计学意义(P>0.05), 但Otis刀内切开法组有术后尿失禁1例,为尿道膜部狭窄患者。两组手术时间、住院时间S形丝状尿道探子+硬质尿道探子扩张法组短于Otis刀内切开法组,组间差异有统计学意义(P<0.05),详见表2。
3 讨论
男性尿道狭窄的原因除肿瘤、先天性疾病外,均可追问到外伤史、炎症史或尿道、直肠等手术史[1]。TURP术后尿道狭窄的原因与尿路感染、操作损伤、术后留置尿管过粗、置管时间过长、腺体残留等因素密切相关[2],发生率为1.8%~6.9%[3]。其好发部位为尿道外口、膜部尿道、膀胱颈及悬垂部。本组41例球部和膜部尿道狭窄、膀胱颈部尿道狭窄患者分别为11例、17例和4例,共32例,约占患者总数的78.0%,提示TURP后单纯性尿道狭窄患者好发于这些部位(本组去除了TURP后尿道外口狭窄患者),与李新等[4]报道狭窄好发位置相符。TURP术后尿道狭窄多发生于术后1年内,术后4~6个月为尿道狭窄高发时期[4],其临床表现与前列腺增生症状相似,为排尿不畅、尿线细或尿潴留等[5]。尿道狭窄的治疗方法主要包括:尿道扩张,直视下尿道内切开术,尿道狭窄段切除端端吻合术、尿道成形术[6]。近年激光也被应用在此项技术上,但总体远期效果不佳,复发率高,治疗效果并不优于尿道扩张[7, 8]。自1972年Saches首先应用尿道冷刀在内窥镜下行尿道内切开手术(direct visual internal urethrotomy, DVIU)以来,其应用日趋广泛,目前已成为治疗尿道狭窄的主要方法[9]。但由于尿道狭窄解剖部位的特殊性及病因的多样性,疗效尚不能令人满意[10]。
TURP术后尿道狭窄的治疗方法与其他原因引起的尿道狭窄治疗方法大致相同。DVIU对于合适的病例来说具有创伤小、疗效好、恢复快、可重复手术等优点,是一种安全、简单且有效的手术方法[11]。本组患者中行冷刀法治疗19例,治愈16例,一次手术治愈率86.4%,与王军等[12]报道的88.9%的治愈率相近,3例一次手术疗效欠佳的患者经再次尿道冷刀内切开并定期尿道扩张治疗后症状明显改善,充分说明其具有可重复治疗的优点。但DVIU法治疗膜部尿道狭窄时有尿失禁风险,术前要向患者充分说明手术风险。斑马导丝引导下S形尿道探子扩张法相对而言操作更加简便、手术时间及住院时间更短、也更易患者接受,其与Otis刀组相比差异有统计学意义(P=0.000)。对于本组TURP术后单纯性尿道狭窄患者而言,S形尿道探子扩张法组治愈率达84.2%,效果令人满意。与Otis刀组比较组间差异无统计学意义(P=0.859)。
通过本组治疗经验,我们认为:①TURP后单纯性尿道狭窄患者首先可选择椎管内麻醉下、经斑马导丝引导下S形丝状尿道探子扩张法治疗,S形尿道扩张器的曲线与男性尿道的生理弯曲相符,表面有AQ涂层保持表面光滑,这使尿道扩张相对容易。在扩张尿道时一定要注意手法轻柔,并根据S形尿道扩张器的型号从最小号F8依次递增F3循序扩张,不宜一次扩张过大,最大限度减少尿道再次损伤。②Otis刀内切开法作为经典的尿道狭窄治疗方法,亦为TURP后单纯性尿道狭窄患者的不错选择。我们主张对于尿道狭窄环于3、9、12点多点切开,且切开长度、深度要足够(如前方法所述),但对于尿道膜部狭窄患者,术后有尿失禁风险,术前需与患者及家属充分说明。③TURP后尿道狭窄并泌尿系严重感染者,先对
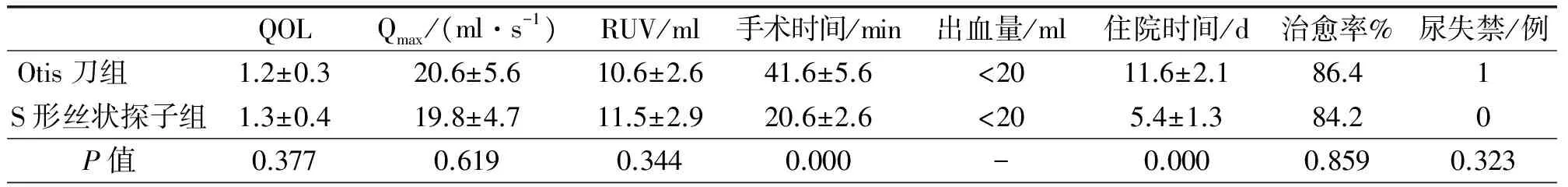
表2 两组患者术后、围手术期相关指标比较
症消炎治疗,必要时膀胱造瘘,待感染控制后手术治疗尿道狭窄。④术前患者行非直视下尿道扩张造成假道者,估计术中辨认尿道困难时可术前憋尿,术中膀胱注射2 ml亚甲蓝,真性尿道有蓝色尿液排出。⑤两种方法术中均需扩张尿道至F22~24,否则不易经尿道置入F20号Foley尿管入膀胱,术后留置尿管拔出后仍需规律扩张尿道3个月(如前手术方法所述),尿道狭窄术后尿道瘢痕的反应期一般为1~3个月[13],从而降低术后尿道狭窄的复发率。Tunc等[14]亦认为术后定期尿道扩张能明显降低狭窄的复发率。⑥术后尿道支架管(尿管)的留置是必要的,留置尿管可给予尿道黏膜创面以充分愈合的时间,具体拔管时间应根据尿道狭窄的长度、程度、数目及术中所见而定,不宜过长也不宜过短[15, 16],亦有研究表明留置尿管与尿道治愈率呈正相关,即留置时间越长,愈合率越高,远期疗效也越好,但存在争议[17]。我们认为不宜过长或过短,术后留置尿管以F20~22三腔尿管为宜,尿管管径过大易压迫尿道影响尿道黏膜血供,术后尿道黏膜上皮爬行生长修复将受到影响[18]。尿管管径过小则不易压迫止血,术后易再发狭窄。尿管留置时间以1个月为宜。时间过短尿道黏膜创面不易愈合,过长易致持续泌尿系感染,影响尿道黏膜愈合且增加术后狭窄复发率。⑦尿道狭窄术后行持续膀胱冲洗24 h,术前尿路无感染者预防性使用抗生素1 d,术前尿路感染者术前、术后常规应用敏感抗生素抗感染,留置尿管期间鼓励患者多饮水,每日饮水量应大于3 000 ml,可在门诊行间歇性膀胱冲洗,降低术后尿路感染概率。⑧对于TURP后尿道狭窄长度超过2 cm、多段尿道狭窄、尿道闭锁等复杂尿道狭窄的患者,我们建议采取尿道狭窄切除、尿道端端吻合术、替代尿道成形术(口腔颊黏膜、舌黏膜、结肠黏膜等)等术式行个体化治疗[11]。
综上所述,尿道狭窄为TURP术后常见并发症,可选择经斑马导丝引导下S形丝状尿道探子+硬质尿道探子尿道扩张法或Otis刀内切开+硬质尿道探子尿道扩张法治疗,两者治疗后6个月内治疗效果相近,长期疗效仍有待观察。术后留置管径适中尿管,适时拔除尿管后定期、规律尿道扩张,防止尿路感染,可降低尿道狭窄复发率,经斑马导丝引导下S形丝状尿道探子扩张法因手术时间及住院时间短、无尿失禁风险,更易为患者接受。
[1]梅骅,陈凌武,高新.泌尿外科学手术学.北京:人民卫生出版社,2008:721-721.
[2]杨飞,周祥福,湛海伦,等.经尿道前列腺电切术后尿道狭窄的原因分析.中华腔镜泌尿外科杂志(电子版),2012,6(1):57-59.
[3]Nabi G, Devinder S, Doga RN, et al. Malignant anterior urethral strictures: a rare complication of transurethral resection of malignant prostate. Int Urol Nephrol, 2002,34(1):73-74.
[4]李新,宋思吉,蒋涛,等.TURP后尿道狭窄临床分析及对策研究.第三军医大学学报,2013,35(15):1596-1598.
[5]韩见知,庄乾元.实用腔内泌尿外科学.广州:广东科技出版社,2001:143-146.
[6]Oosterlinck W. Treatment of bulbar urethral strictures a review, with personal critical remarks. Sci World J, 2003,27:443-454.
[7]Rourke KF, Jordan GH. Primary urethral reconstruction: the cost minimized approach to the bulbous urethral stricture. J Urol, 2005,173(4):1206-1210.
[8]Kamp S, Knoll T, Osman MM, et al. Low-power holmium: YAG laser urethrotomy for treatment of urethral strictures: functional outcome and quality of life. J Endourol, 2006,20(1):38-41.
[9]刘晓龙,单玉喜,阳东荣.经尿道绿激光瘢痕汽化与尿道狭窄内切开及电切术治疗尿道狭窄的疗效比较.中华腔镜泌尿外科杂志(电子版),2009,3(4):30-32.
[10]Morey AF, McAninch JW. Reconstruction of posterior urethral disruption injuries: outcome analysis in 82 patients. J Urol, 1997,157(2):506-510.
[11]徐月敏,宋鲁杰.尿道狭窄最佳术式选择的探讨.现代泌尿外科杂志,2011,16(2):91-92.
[12]王军,刘会范,贾占奎,等.直视下尿道内切开术联合尿道扩张治疗男性尿道狭窄36例疗效分析.临床泌尿外科杂志,2013,28(4):276-277,281.
[13]李天明,王伟,刘德祥.尿道内切开及电切术治疗男性尿道狭窄36例报告.中国医师杂志,2006,8(2):251.
[14]Tunc M, Tefekli A, KadiogluA, et al. A prospective randomized protocol to examine the efficacy of postinternalurethrotomy dilations for recurrent bul-bomembranous urethral Strictures. Urology, 2002,60(2):239-244.
[15]Dogra PN, Ansari MS, Gupta NP, et al. Holmium laser core through urethrotomy for traumatic obliterative strictures of urethra: initial experience.Urology, 2004,64(2):232-236.
[16]孙晨明,廖继强,张志成,等.尿道内切开术治疗24例外伤性尿道狭窄.中华腔镜泌尿外科杂志(电子版),2011,5(3):225-227.
[17]董自强,宋兴福,许晓明,等.尿道内切开术后支架管导尿管留置时间的研究.中国现代医学杂志,2006,16,(10):1589-1591.
[18]何建光,范郁会,党建功,等.经尿道内切开术治疗尿道狭窄和闭锁.临床泌尿外科杂志,2009,24(12):931-932.
The comparison of two different surgical approachesand urethral dilation for urethral stricture following TURP
DongYing1LeiPu1BoXiaobin1
(1Department of Urology, the Second Hospital of Yulin, Yulin 719000, China)
Corresponding author: Dong Ying, ylddy@126.com
Objective: To assess the efficacy and safety of two ways (Otis knife cutting and hard urethral probe dilation, S-shaped urethral probe and hard urethral probe dilation) to treat urethral stricture after TURP. Methods: Forty-one cases of urethral stricture after TURP were divided into two groups according to the will of patients: one group of 22 patients given transurethral Otis knife cutting and hard urethral dilation probe, and one group of 19 patients undergoing S-shaped urethral probe and hard urethral probe dilation. All patients were subjected to implantation of No. F20Foley catheter for 1 month, and regular urethral dilation was performed for 3 months after urethral catheter removal. All patients were followed up for 6 months. The preoperative, operative and postoperative clinical parameters were compared between two groups, including quality of life score (QOL), maximum flow rate (Qmax), residual urine volume (RUV), operative time, blood loss, hospital stay, the curative rate, complications and postoperative incontinence. Results: After two groups of patients were followed up for 6 months, QOL, Qmax, and RUV were significantly improved, and no statistically significant difference was found between two groups (P>0.05). Blood loss, the curative rate, and urinary incontinence between tow groups showed no significant difference (P>0.05). The operation time and hospital time were signififcantly longer in the patients with the Otis knife incision group than in those with S-shaped urethral probe dilatation group (P<0.05) . Conclusions: Both ways can be used to treat urethral stricture after TURP. S-shaped urethral probe and hard urethral probe dilation had shorter operative time and hospital stay, no risk of urinary incontinence, and can be easily accepted by patients.
Otis knife; S-shaped urethral probe; inside incision; urethral dilation; urethral stricture
董滢,ylddy@126.com
2017-01-16
R695
A
10.19558/j.cnki.10-1020/r.2017.04.013

