骶管应用右美托咪定对小儿全麻苏醒期躁动的影响
郑昌健,郭文俊,金孝岠
(皖南医学院第一附属医院 弋矶山医院 麻醉科,安徽 芜湖 241001)
·麻醉医学·
骶管应用右美托咪定对小儿全麻苏醒期躁动的影响
郑昌健,郭文俊,金孝岠
(皖南医学院第一附属医院 弋矶山医院 麻醉科,安徽 芜湖 241001)
目的:探讨骶管中应用右美托咪定(Dex)对小儿全麻苏醒期躁动(EA)的影响。方法:选择择期行腹股沟疝修补术的患儿160例,年龄2~6岁,ASA Ⅰ~Ⅱ,无椎管内麻醉禁忌证。随机分为4组:0.25%布比卡因组(C组、n=40)、0.5 μg/kg Dex+0.25%左旋布比卡因组(Dex1组、n=40)、0.75 μg/kg Dex+0.25%左旋布比卡因组(Dex2组、n=40)、1 μg/kg Dex+0.25%左旋布比卡因组(Dex3组、n=40),药液总量为10 mL。全麻诱导置入喉罩后行骶管麻醉,4组药物30 s推入骶管。分别予麻醉诱导前(T0)、置入喉罩后即刻(T1)、手术开始后10 min(T2)、拔除喉罩即刻(T3)、拔管后10 min(T4)、30 min(T5)监测平均动脉压(MAP)、心率(HR)、手术时间、苏醒时间、阿托品使用情况、躁动发生情况。拔管后记录1 h、2 h的FLACC疼痛评分、Ramsay镇静评分。结果:4组患儿年龄、体质量、手术时间差异均无统计学意义(P>0.05);T0、T1时刻,4组患儿HR、MAP无统计学意义(P>0.05)。T2~T5时刻,与C组相比,Dex2组、Dex3组HR、MAP明显下降(P<0.05)。与C组对比,Dex1组、Dex2组、Dex3组术后躁动发生率、术后疼痛明显减少(P<0.05),镇静水平明显增加(P<0.05)。结论:骶管应用Dex可减少小儿全麻苏醒期躁动发生率,具有镇静、镇痛作用,0.75 μg/kg Dex不延长苏醒时间,同时心血管不良事件更少。
右美托咪定;苏醒期躁动;小儿麻醉
由于术前焦虑、疼痛以及药物等多方面影响,小儿苏醒期躁动(emergence agitation,EA)的发生率较高,尤其是七氟醚麻醉发生率更高[1],经静脉或者滴鼻给予各类药物,如镇静药物、曲马多、阿片类药物均可减少苏醒期躁动的发生,但考虑到患儿不配合及药物的呼吸抑制作用,临床应用仍不够理想[8],骶管麻醉操作简单、药物吸收缓慢、副作用少,已广泛应用于小儿麻醉。右美托咪定(dexmedetomidine,Dex)是一种高选择性的α2肾上腺受体激动剂,具有镇静、镇痛、抗焦虑等作用,国外已有很多右美托咪定应用于小儿骶管麻醉的报道[2-3]。本研究观察骶管中应用右美托咪定对小儿全麻EA的影响,并且探究其可能的机制。
1 资料与方法
1.1 一般资料 本研究经本院伦理委员会通过批准并签署患者知情同意书,纳入标准:选择行腹股沟疝修补术的2~6岁(ASA Ⅰ~Ⅱ)患儿160例。排除标准:有椎管内麻醉禁忌证、智力异常、发育迟缓、上呼吸道感染的患儿。
1.2 麻醉方法 所有患儿均禁饮4 h,禁食6 h,抱入手术室后用七氟烷(8%)混合氧气(8 L/min)面罩诱导,在患儿睫毛反射消失后常规开放静脉,监测心电图、无创血压、血氧饱和度、BIS值。1 min后将七氟烷设置为6%,氧气浓度设置为6 L/min,3 min后按照0.6 mg/kg静脉给予罗库溴胺,推入罗库溴胺2 min后关闭吸入麻醉药,并置入喉罩。将患儿调整为左侧卧位,使用22G静脉套管置入骶管间隙,回抽无血液及脑脊液后,推入预先配好的C组、Dex1组、Dex2组、Dex3组药物,缓慢将患儿平卧,术中采用0.2 μg/(kg·min)瑞芬太尼+七氟烷维持。根据BIS值调整七氟烷浓度,将BIS值维持在42~45之间。术中如出现心率低于80 次/分钟给予0.01 mg/kg的阿托品,术中如血压低于基础值的20%,静脉给予麻黄碱0.3 mg/kg。手术结束时停止吸入七氟烷,送至PACU,待患儿有自主呼吸,肌力良好时拔出喉罩,并记录拔管时间。
1.3 数据监测 记录麻醉诱导前(T0)、置入喉罩后即刻(T1)、手术开始后10 min(T2)、拔除喉罩即刻(T3)、拔除喉罩10 min(T4)、拔除喉罩后30 min(T5)的MAP、心率HR。同时记录手术时间(切皮至缝皮时间结束)、苏醒时间(入PACU至拔出喉罩时间)、阿托品、麻黄碱使用情况。
分别记录T3、T4、T5时刻患儿的躁动情况(躁动评分按照5级评分法:0级嗜睡,1级平静,2级轻度烦躁,但是可以安静下来,3级中度烦躁,不容易平静下来,4级为重度烦躁及喊叫,判断躁动的标准为0~2级为无躁动,3~4级为术后躁动),拔管后1 h及2 h FLACC疼痛评分(0~3分为轻度疼痛,4~7分为中度疼痛,8~10分为重度疼痛)和Ramsay镇静评分(1~2分为镇静不全,3~4分为镇静良好,5~6分为镇静过度)。
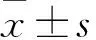
2 结果
2.1 一般临床资料 4组患儿年龄、性别、体质量、手术时间差异无统计学意义(P>0.05)。见表1。
2.2 血流动力学变化 T0、T1时刻,4组比较HR、MAP差异无统计学意义。T2~T5时刻,与C组相比,Dex1组HR、MAP无明显变化;Dex2组、Dex3组HR、MAP明显下降(P<0.05)。其中Dex3组有3例患儿术中HR低于80次/分钟,静脉给予阿托品后恢复到正常范围。见表2、3。
2.3 4组各时间点FLACC疼痛评分、Ramsay镇静评分 与C组相比,Dex1、Dex2、Dex3组镇静水平评分增加(P<0.05),疼痛评分减少(P<0.05)。Dex3组患儿发生睡眠例数较其他组增多。见表4。
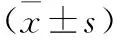
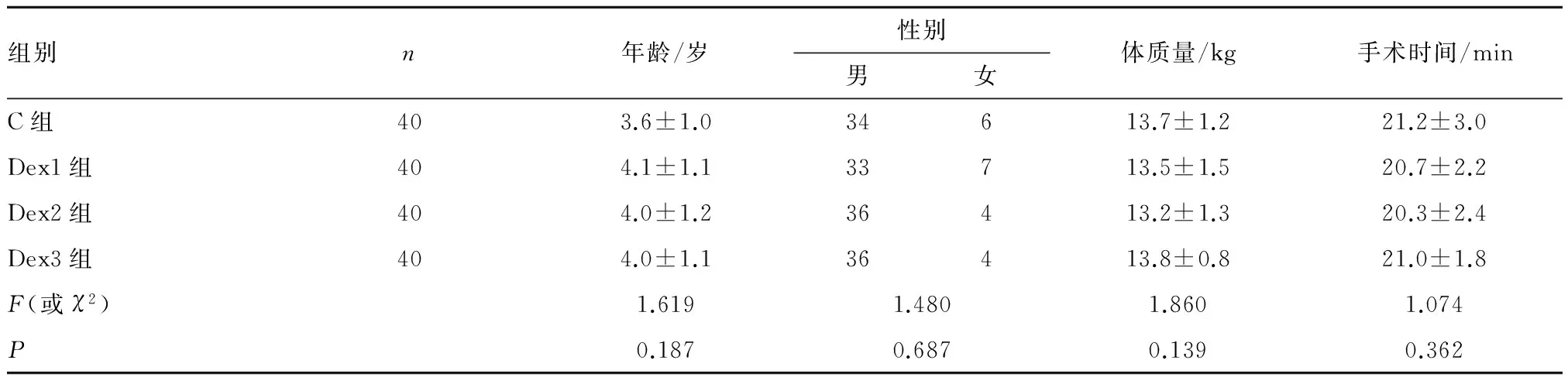
组别n年龄/岁性别男女体质量/kg手术时间/minC组403.6±1.034613.7±1.221.2±3.0Dex1组404.1±1.133713.5±1.520.7±2.2Dex2组404.0±1.236413.2±1.320.3±2.4Dex3组404.0±1.136413.8±0.821.0±1.8F(或χ2)1.6191.4801.8601.074P0.1870.6870.1390.362
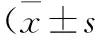

组别T0T1T2T3T4T5C组113.7±8.8111.±7.5109.3±10.5107.4±10.8119.0±10.7115.9±8.5Dex1组109.1±11.3108.6±10.5105.2±6.3106.8±6.2114.0±8.9120.2±6.3#Dex2组108.3±10.0109.2±9.597.1±8.7#96.6±7.7#93.7±5.9#98.5±9.5#Dex3组113.1±12.7111.6±9.498.1±9.2#93.1±7.1#86.5±8.4#95.6±10.4#F1.3020.59817.53831.496131.14178.097P0.2800.6180.0000.0000.0000.000
#与C组相比P< 0.05。
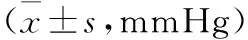
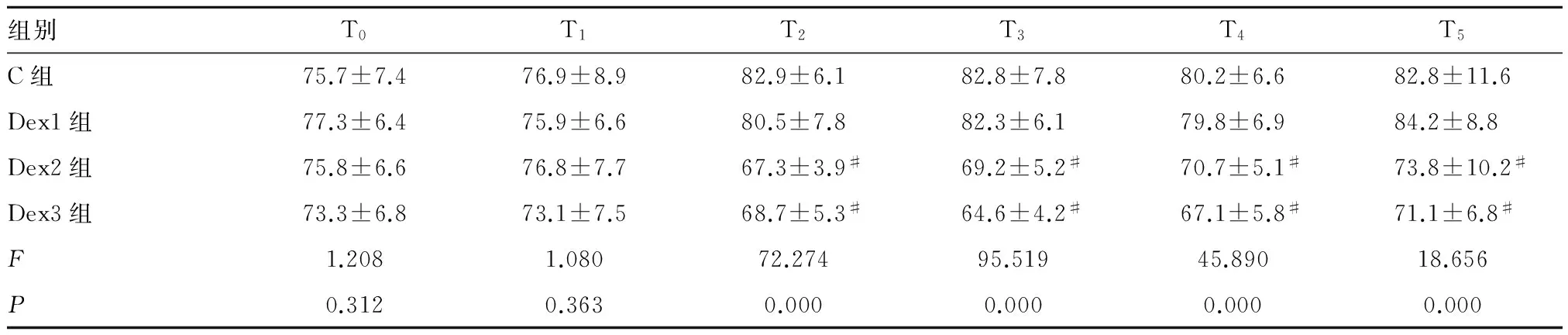
组别T0T1T2T3T4T5C组75.7±7.476.9±8.982.9±6.182.8±7.880.2±6.682.8±11.6Dex1组77.3±6.475.9±6.680.5±7.882.3±6.179.8±6.984.2±8.8Dex2组75.8±6.676.8±7.767.3±3.9#69.2±5.2#70.7±5.1#73.8±10.2#Dex3组73.3±6.873.1±7.568.7±5.3#64.6±4.2#67.1±5.8#71.1±6.8#F1.2081.08072.27495.51945.89018.656P0.3120.3630.0000.0000.0000.000
#与C组相比P< 0.05。
表4 4组患儿Ramay镇静评分、FLACC疼痛评分比较
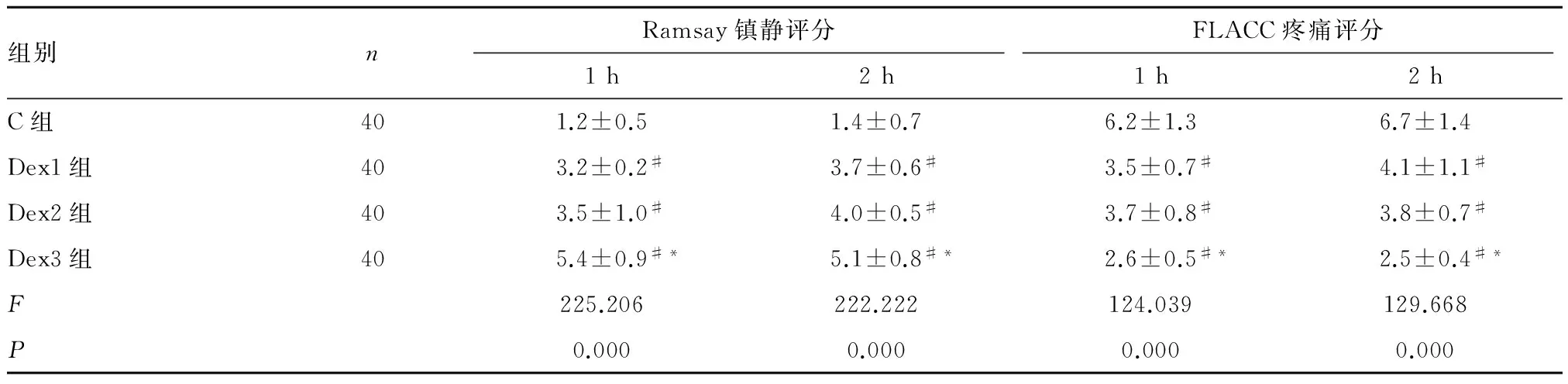
组别nRamsay镇静评分FLACC疼痛评分1h2h1h2hC组401.2±0.51.4±0.76.2±1.36.7±1.4Dex1组403.2±0.2#3.7±0.6#3.5±0.7#4.1±1.1#Dex2组403.5±1.0#4.0±0.5#3.7±0.8#3.8±0.7#Dex3组405.4±0.9#*5.1±0.8#*2.6±0.5#*2.5±0.4#*F225.206222.222124.039129.668P0.0000.0000.0000.000
#与C组相比P<0.05,*与Dex2组相比P<0.05。
2.4 4组躁动发生率 与C组相比,Dex1组、Dex2组、Dex3组躁动发生率明显减少(P<0.05),与Dex2组相比,Dex3组苏醒时间明显延长(P<0.05)。见表5。
表5 4组患儿躁动评分及苏醒时间比较
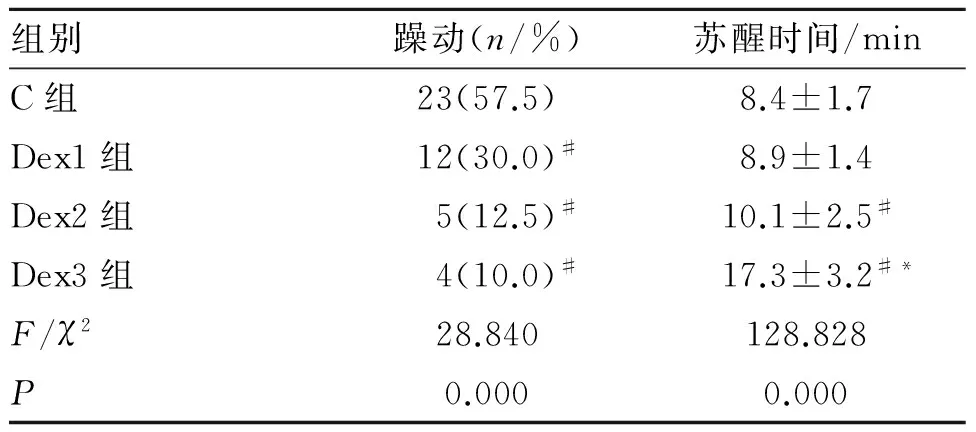
组别躁动(n/%)苏醒时间/minC组23(57.5)8.4±1.7Dex1组12(30.0)#8.9±1.4Dex2组5(12.5)#10.1±2.5#Dex3组4(10.0)#17.3±3.2#*F/χ228.840128.828P0.0000.000
#与C组相比P<0.05,*与Dex2组相比P<0.05。
3 讨论
全麻苏醒期躁动是指全麻苏醒期出现的一种意识与行为分离的精神状态,引起患儿苏醒期躁动的因素很多,包括术前焦虑、术前用药、手术部位、疼痛、快速苏醒等,有报道显示七氟醚吸入麻醉后小儿的苏醒期躁动(EA)发生率高达80%[1],报道显示七氟醚导致的苏醒期躁动与患儿麻醉后快速苏醒后的疼痛感知及苏醒迅速有关。镇静药物、阿片类药物、可乐定等多种药物均可以减少术后躁动的发生[3-4],但均不够理想。
Guler、Ibacache等研究发现0.3~1 μg/kg的右美托咪定能有效抑制七氟醚麻醉后的小儿苏醒期躁动[6-7]。一项前瞻性、随机实验包含200名1~5岁的儿童术前鼻内给予咪达唑仑0.2 mg/kg、鼻内(2 μg/kg)或者静脉(2.5 μg/kg)给予芬太尼也可以减少EA的发生率[8-9],但也有患儿不配合及药物的呼吸抑制的缺点,在临床上应用受到限制。因此如何使患儿平稳度过麻醉苏醒期一直是临床亟待解决的问题。
骶管麻醉是将麻醉药物通过骶裂孔注入硬膜外的一种单次硬膜外麻醉,具有定位清楚、简单易行、安全、并发症少等优点,常用于小儿麻醉,缺点是单次注药后的维持时间较短,且无明显的镇静作用。右美托咪定作为一种高度选择性的α2肾上腺受体激动剂,亲和力是可乐定的8倍,其可以通过作用于脊髓及脊髓上、外周的α2受体(AAR)参与镇痛作用,同时作用于脑内α2AAR产生接近生理睡眠的中枢镇静作用,对呼吸中枢无抑制作用。Bock等研究提示在七氟烷麻醉下静脉或骶管给予3 μg/kg的可乐定均可以有效预防躁动的发生[5], She等研究说明右美托咪定应用于骶管麻醉可以有效降低左旋布比卡因的最小有效浓度(MLAC),减轻患儿的术后疼痛,同时可以延长区域麻醉的维持时间而不造成神经损伤[10-11]。但骶管使用右美托咪定对小儿全麻EA的影响还未知。
我们的研究显示,Dex2、Dex3组围术期血流动力学更平稳,患儿Ramsay镇静明显改善,疼痛明显好转,可减少患儿术后躁动的发生率。Dex3组较Dex2组苏醒时间明显延长,在苏醒室睡眠例数增多,其机制可能是与较大剂量右美托咪定所导致的中枢镇静效应有关,从而导致患儿镇静过度,苏醒事件延长,增加PACU停留时间,在临床中应值得警惕。
综上所述,骶管应用右美托咪定可有效预防小儿术后苏醒期躁动,0.75 μg/kg右美托咪定应用于骶管具有更少的心血管不良事件发生,同时无明显影响患儿苏醒时间。
[1] LAPIN SL,AUDEN SM,GOLDSMITH LJ,etal.Effects of sevoflurane anaesthesia on recovery in children:a comparison on with halothane[J] Paediatr Anaesth,1999,9:299-304.
[2] NASR DA,ABDELHAMID HM.The efficacy of caudal dexmedetomidine on stress response and postoperative pain in pediatric cardiac surgerg[J].Ann Card Anaesth,2013,16:109-114.
[3] EIHENNAWY AM,ABDELWAHAB AM,ABDELMAKSOUD AM,etal.Addition of clonidine or dexmedetodimine to bubivacaine prolongs caudal analgesia in children[J].Br J Anaesth, 2009,103:268-274.
[4] KUMAR P,RUDRA A,PAN AK,etal.Caudal additives in pediatrics:a comparison among midazolam,ketamine,andneostigmin coadministered with bupivacaine[J].Anesth Analg,2005,101:69-73.
[5] BOCK M,KUNZ P,SCHRECKENBERGER R,etal.Comparison of caudal and intravenous clonidine in the prevention of agitation after sevoflurane in children[J].Br J Anaesth,2002,88:790-796.
[6] GULER G,AKIN A,TOSUN Z,etal,Single-dose dexmedetomidine reduces agitation and provides smooth extubation after pediatric adenotonsillectomy[J].Pediatr Anesth,2005,15(9):762-766.
[7] IBACACHE ME,MUNOZ HR,BRANDES V,etal.Single-dose dexmedetomidine reduces agitation after sevoflurane anesthesia in children[J].Anesth Analy,2004,98(1):60-63.
[8] COHEN IT,HANNALLAH RS,HUMMER KA.The incidence of emergence agitation associated with desflurane anesthesia in children is reduced by fentanil[J].Anesth Analg,2001,93:88-91.
[9] GALINKIN JL,FAZI LM,CUY RM,etal.Used of intranasal fentanyl in children undergoing myringotomy and tube placement during halothane and sevoflurane anesthesia[J].Anesthesiology,2000,93:1378-1383.
[10] SHE YJ,ZHANG ZY,SONG XR.Caudal dexmedetomidine decreases the required concentration of levobupivacaine for caudal block in pediatrcpatients:a randomized tria[J].Paediatr Anaesth,2013,23(12):1205-1212.
[11] NASR DA,ABDELHAMID HM.The efficacy of caudal dexmedetomidine on stress response and postoperative pain in pediatric cardiac surgerg[J].Ann Card Anaesth,2013,16:109-114.
文章编号:1002-0217(2017)04-0389-03
Effects of caudal dexmedetomidine on emergence agitation in children during postanesthetic recovery
ZHENG Changjian,GUO Wenjun,JIN Xiaoju
Department of Anesthesiology,The First Affiliated Hospital of Wannan Medical college,Wuhu 241001,China
Objective:To investigate the effects of caudal dexmedetomidine (Dex) on emergence agitation in children during postanesthetic recovery.Methods:A total of 160 children,aged 2 to 6 years(ASA I~II),scheduled to undergo inguinal hernia repair without contraindications to spinal anesthesia,were randomized to receive 0.25% levobupivacaine (group C,n=40),0.5 μg/kg dexmedetomidine +0.25% levobupivacaine (Dex1 group,n=40),0.75 μg/kg dexmedetomidine + 0.25% levobupivacaine (Dex2 group,n=40),or 1 μg/kg dexmedetomidine +0.25% levobupivacaine (Dex3 group,n=40).The total amount was set to 10mL.Anesthetic was injected into the sacral canal within 30 s after general anesthesia induction and laryngeal mask airway(LMA) insertion.Mean arterial pressure (MAP),heart rate (HR),operative time,recovery time,one hour and two hour FLACC scores,Ramsay scores after larygeal mask removal and incidence of postanesthetic excitement were documented at different time points,including pre-anesthetic induction (T0),time of intubation (T1),10 min after operation (T2),time of LMA removal (T3),10 min after extubation(T4) and 30 min (T5).Results:There was no significant difference regarding the age,weight,operative as well as changes of HR and MAP at T0and T1in the 4 groups(P>0.05),yet HR and MAP were significantly fallen in Dex2 and Dex3 groups at between T2and T5compared to group C(P<0.05).Children in Dex 1,Dex 2 and Dex 3 groups had lower incidence of postanesthetic excitement and postoperative pain than those in group C(P<0.05),and the sedation appeared better.Conclusion:Caudal dexmedetomidine may reduce the incidence of emergence agitation in children during postanesthetic recovery,and produce better sedation and pain control effects.Dosage of 0.75 μg/kg Dex will not prolong the recovery time or result in adverse cardiac events.
dexmedetomidine;agitation;pediatric anesthesia
1002-0217(2017)04-0385-04
皖南医学院中青年科研基金(F201427)
2016-11-20
郑昌健(1988-),男,住院医师,(电话)18365390153,(电子信箱)13758437060@163.com; 郭文俊,男,主任医师,硕士生导师,(电子信箱)gwj8581@sina.com,通信作者。
R 726.1;R 614
A
10.3969/j.issn.1002-0217.2017.04.025

