产后出血伴凝血功能障碍应用不同成分血液抢救效果的临床观察
李兰霞 马涛 贾新勇
产后出血伴凝血功能障碍应用不同成分血液抢救效果的临床观察
李兰霞 马涛 贾新勇
目的 探讨分析应用不同成分血液在抢救产后出血伴凝血功能障碍中的临床应用效果。方法 采用回顾性分析方法,选取2013-12—2016-10于某院诊治的产后出血伴凝血功能障碍产妇16例,依据抢救前患者血流动力学以及凝血功能指标,判断血流动力学状态及凝血功能障碍所缺乏的主要凝血成分,进而给予针对性输注各类血液成分。分别于抢救后1 h、2 h再次检测平均动脉压(MAP)、中心静脉压(CVP)等血流动力学指标,于抢救后6 h、12 h检测血小板(PLT)计数及凝血酶原时间(PT)等凝血功能指标。结果 16例患者中,输注血小板6例,输注冷沉淀9例,输注新鲜冰冻血浆15例,输注红细胞制品16例。抢救前、抢救后1 h及2 h患者MAP、CVP、红细胞比容(HCT)均呈升高趋势,而心率(HR)呈下降趋势,差异均有统计学意义(P<0.05)。抢救前、抢救后1 h及2 h患者PT、活化部分凝血活酶时间(APTT)以及凝血酶时间(TT)呈下降趋势,而纤维蛋白原(FIB)呈升高趋势,差异均有统计学意义(P<0.05)。抢救后PLT下降,但差异无统计学意义(P>0.05)。结论 产后出血伴凝血功能障碍多存在外周循环不足以及凝血因子消耗性缺乏,依据血流动力学和凝血功能指标,给予针对性的成分输血可有助于改善患者循环状态,重建凝血功能。
产后出血;凝血功能障碍;成分输血;血流动力学
产后出血是分娩期严重的并发症,指剖宫产时失血量超过1 000 mL,或自然分娩时胎儿娩出后24 h内失血量超过500 mL[1]。产后出血发生率占分娩总数为2%~3%,在我国产妇死亡中该并发症列居首位,是导致产妇死亡的主要原因[2]。大量出血可导致产妇体内有效循环的血量减少,组织器官血液灌注不足,血管细胞损伤,血液处于高凝状态,且组织发生无氧代谢引发酸中毒,进而造成一系列并发症[3]。伴有凝血功能障碍的产后出血,病情凶险,发病急骤,极易发生休克并发多器官功能障碍,死亡率较高[4]。随着临床输血研究的进展,悬浮红细胞、血浆、冷沉淀以及血小板等成分输血在改善大量失血时机体血流动力学和凝血功能方面发挥了重要作用,本文即对不同血液成分输注在抢救产后出血伴凝血功能障碍中的临床应用效果进行探讨。
1 资料与方法
1.1 临床资料 采用回顾性分析方法,选取2013-12—2016-10于我院诊治的产后出血伴凝血功能障碍产妇16例,其中产妇年龄22~38岁,平均(28.6±2.4)岁;孕周37~40周,平均(38.7±0.6)周;体质量52~79 kg,平均(60.5±2.3)kg;分娩方式:自然分娩7例,剖宫产9例。
1.2 纳入标准 ①符合严重产后出血标准:产后24 h内出血超过1 000 mL;未输血情况下血红蛋白下降30 g/L,或输血500 mL,血红蛋白下降20 g/L;血压下降30 mmHg(1 mmHg=0.133 kPa)。②凝血酶时间(TT)、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)以及纤维蛋白原(FIB)等凝血指标至少有两项异常。③抢救过程中未使用重组凝血因子等影响凝血功能的药物。
1.3 排除标准 ①合并肝脏功能异常等其他可能导致凝血功能紊乱的疾病。②在给予输注血液制品前,TT、PT、APTT或FIB等凝血指标处于正常水平。
1.4 方法
1.4.1 检测设备及指标 采用7600s型全自动血细胞分析仪[天津市冠嘉医疗设备有限公司,药(械)准字:粤食药监械(准)字2009第2400607号]进行血常规检测,参考范围:PLT计数(100~300)×109/L,HCT为37%~48%。采用RAC-20全自动凝血分析仪[美国普朗医疗,国食药监械(进)字2013第2221857号]检测凝血功能指标,参考范围:TT 16~18 s,PT 9~13 s,APTT 20~40 s,FIB 1.8~3.5 g/L。中心静脉置管监测中心静脉压(CVP)。心电监护仪[深圳迈瑞生物医疗电子股份有限公司,粤食药监械(准)字2011第2210466号]监测平均动脉压(MAP)和心率(HR)。
1.4.2 血液制品 依据抢救前HCT和凝血功能指标,对产妇凝血物质和血液成分缺乏情况进行判断,并给予针对性输注悬浮红细胞、血小板、新鲜冰冻血浆或冷沉淀。本次研究所用血液成分均由本市血液中心提供,血小板均为单采血小板,每人份含血小板2.5×1011个。200 mL全血液制备新鲜冰冻血浆100 mL、红细胞1 U、冷沉淀1 U。以首袋血液成分输注时间为抢救计时。
1.5 观察指标 分别于抢救前、抢救后1 h、2 h检测MAP、CVP等血流动力学指标,于抢救后6 h、12 h检测PLT计数、TT、PT、APTT及FIB等凝血功能指标,比较各时间点血流动力学指标及凝血功能指标变化。
1.6 统计方法 采用SPSS 20.0软件,各时间点血流动力学及凝血功能指标比较均采用配对样本t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 成分血输注 16例患者中,输注血小板6例,输注量1~5人份,平均(1.9±0.6)人份;输注冷沉淀9例,输注量6~50 U,平均(24.6±5.4)U;输注新鲜冰冻血浆15例,输注量400~2 400 mL,平均(1 060.5±100.8)mL;输注红细胞制品16例,输注量2~12 U,平均(8.4±1.2)U。
2.2 血流动力学指标(表1) 抢救前、抢救后1 h及2 h患者MAP、CVP、HCT均呈升高趋势,而HR呈下降趋势,差异均有统计学意义(P<0.05)。
表1 各时间点血流动力学指标变化(±s)

表1 各时间点血流动力学指标变化(±s)
注:与抢救前比较,*P<0.05;与抢救1 h比较,#P<0.05。
时间点 MAP/mmHg CVP/mmHg HCT/% HR/(次·min-1)抢救前 50.2±4.7 4.8±1.3 25.4±3.1 115.7±9.3抢救1 h 56.8±6.4* 6.4±1.6* 30.2±3.6* 100.3±10.6*抢救2 h 63.7±6.9*# 8.4±2.2*# 36.6±3.2*# 87.6±11.2*#
2.3 凝血功能指标(表2) 抢救前、抢救后1 h及2 h患者PT、APTT以及TT呈下降趋势,而FIB呈升高趋势,差异均有统计学意义(P<0.05)。抢救后PLT下降,但差异无统计学意义(P>0.05)。
表2 各时间点凝血指标比较(±s)
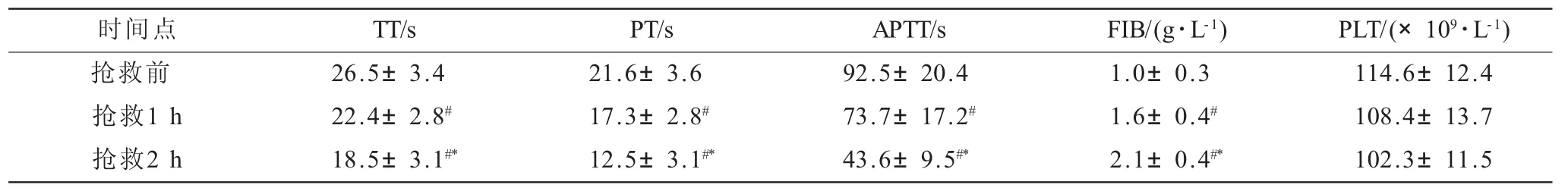
表2 各时间点凝血指标比较(±s)
注:与抢救前比较,#P<0.05;与抢救1 h比较,*P<0.05。
时间点 TT/s PT/s APTT/s FIB/(g·L-1) PLT/(×109·L-1)抢救前 26.5±3.4 21.6±3.6 92.5±20.4 1.0±0.3 114.6±12.4抢救1 h 22.4±2.8# 17.3±2.8# 73.7±17.2# 1.6±0.4# 108.4±13.7抢救2 h 18.5±3.1#* 12.5±3.1#* 43.6±9.5#* 2.1±0.4#* 102.3±11.5
3 讨论
产后出血在产妇中发病率能够占到2%~3%,是一种较为常见的产科疾病[5-6]。产后大出血是大量凝血物质消耗,进而引发纤溶系统激活所造成的一种凝血功能障碍的表现。妊娠期由于生理性纤溶酶原、凝血因子增加,可导致产妇纤溶活性下降、血液处于高凝状态[7-8]。此时一旦出现妊娠高血压、多胎妊娠、宫内感染、胎盘早剥以及多胎妊娠等高危因素,可促使致凝物质进入母体血液循环,并导致凝血系统被快速、广泛的启动,引发凝血异常,且发展迅猛,检测凝血指标可见FIB明显减少,TT、PT、APTT较产前有明显的延长,PLT下降,严重者可出现弥散性血管内凝血(DIC),患者预后不佳。
产后出血并凝血功能异常的抢救关键是及时去除病因,及时补充外周循环量,减少促凝物质持续进入血液循环,控制触发凝血功能障碍的病理过程,进而防止休克、延缓凝血障碍等病情发展,争取抢救时间,改善患者预后。
外周循环衰竭和凝血因子的消耗性减少是休克和凝血功能障碍的启动因素,尽早、足量补充液体和凝血因子就是输血治疗的关键[9],同时给予补充红细胞以改善血液携氧量。成分输血是当前临床输血的原则,成分血液的补充在保障重要脏器供氧、改善凝血功能以及纠正休克方面具有重要的作用。
在凝血障碍时,即使给予大量输红细胞、输液,只可导致患者体温下降、血液稀释,体内凝血物质被稀释而难以发挥正常的凝血功能,因而难以控制出血。及时有效重建机体的凝血能力可彻底逆转病情进展,而只有当血液中的凝血因子达到一定的浓度,才能纠正凝血异常,进而减少血液的继续丢失[10]。冷沉淀和新鲜冰冻血浆含有凝血所需的各类凝血因子,能有效补充血液中的凝血因子。本组16例患者在抢救期间输注冷沉淀9例,平均输注量为(24.6±5.4)U;输注新鲜冰冻血浆15例,平均输注量(1 060.5±100.8)mL;输注血小板6例,平均输注量(1.9±0.6)人份;进而有效的改善了凝血功能,为进一步治疗赢得了时间,在避免DIC的同时,减少了子宫切除的可能。而对HCT降低者,及时给予补充悬浮红细胞可有效改善血液携氧量,改善组织氧供。本研究中输注红细胞制品16例,平均输注量(8.4±1.2)U。
总之,产后出血伴凝血功能障碍发病紧急,病情进展迅速,针对患者病情和实验室检查结果,及时给予补充血液成分,可有效改善凝血功能紊乱,防止病情进一步发展,具有较高的临床应用价值。
[1]陈敏,王心,尚丽新,等.产妇5 272例产后出血发生情况分析[J].人民军医,2016,59(8):849-851.
[2]许娜.子宫动脉结扎术联合水囊压迫用于前置胎盘产妇剖宫产术中及产后出血的临床效果分析[J].中国疗养医学,2016,25(12):1282-1284.
[3]刘凯.创伤失血性休克早期不同液体复苏效果及对血气指标和凝血功能的影响[J].临床和实验医学杂志,2016,15(15):1534-1537.
[4]陈捷.探讨抢救羊水栓塞产后大出血成功的关键因素的早期发现[J].中国妇幼健康研究,2016,27(S1):422-423.
[5]沙金星.宫腔填塞纱条联合注射欣母沛在剖宫产后出血中的临床价值[J].中国疗养医学,2014,23(10):922-923.
[6]胡勇.双侧子宫动脉栓塞介入治疗在产后大出血治疗中的疗效及护理体会[J].齐齐哈尔医学院学报,2014,35(16):2365-2367.
[7]郭永建.英国孕产妇出血管理系列指南主要推荐及其启示(一)——《产科输血指南》[J].中国输血杂志,2016,29(1):113-121.
[8]曾青峰,李京华,鄢火秀.产妇产后大出血的影响因素及实施高质抢救及护理的应用效果研究[J].临床合理用药杂志,2016,9(27):166-167.
[9]林毅,张仕铜,严海雅,等.凶险性前置胎盘行剖宫产时两种自体血回输应用比较[J].实用妇产科杂志,2016,32(1):38-41.
[10]时慧挺.成分输血对产科急性弥散性血管内凝血患者凝血功能及治疗效果的影响[J].血栓与止血学,2016,22(1):43-46.
2016-12-20)
1005-619X(2017)06-0653-03
10.13517/j.cnki.ccm.2017.06.044
462000 漯河市医学高等专科学校第二附附属医院

