脐动脉血气异常相关危险因素的病例对照研究
邱佳琳 魏洁玲
(广州市海珠区妇幼保健院妇产科,广东 广州 510000)
脐动脉血气异常相关危险因素的病例对照研究
邱佳琳 魏洁玲
(广州市海珠区妇幼保健院妇产科,广东 广州 510000)
目的 探讨脐动脉血气异常的相关危险因素。方法 本研究采用病例对照研究设计,以270例脐动脉血pH值<7.2的新生儿为病例组,以270例脐动脉血pH值≥7.2的新生儿为对照组。采用单因素和多因素Logistic回归分析模型,分析两组中与脐动脉血气相关的危险因素的差别,以判断哪些危险因素与脐动脉血气异常相关。结果 单因素分析显示产新生儿性别、生产次数、孕周、胎儿分娩方式、羊水性质、胎儿窘迫、宫缩乏力、瘢痕子宫等因素在两组中的分布存在显著性的差异(P<0.05)。把这些因素引入Logistic回归分析模型,多因素的分析结果显示,新生儿性别(OR95%CI:1.040~2.261)、产次(OR95%CI:1.348~2.614)、孕周(OR95%CI:0.298~0.956)、胎儿分娩方式(OR95%CI:1.729~3.057)和羊水性质(OR95%CI:0.575~0.849)、胎儿窘迫(OR95%CI:0.029~0.416)与脐动脉血气PH值的异常降低有关。另外对经阴道分娩的新生儿的研究发现,pH值异常组的第一产程的平均时间(406.26 min)和第二产程的平均时间(48.87 min)显著高于pH值正常组第一产程(310.18 min)和第二产程(35.24 min)(P<0.05)。结论 新生儿性别(男性)、生产次数(初产妇)、孕周(>40)、胎儿娩出方式(经阴道分娩)、羊水性质(III度)、胎儿窘迫以及产程时间长是引起新生儿脐动脉血气异常的重要危险因素。
新生儿;脐动脉血气分析;病例对照研究;危险因素
脐动脉血气分析是评价胎儿氧合和酸碱状况的重要依据[1],美国妇产科学会(ACOG)和美国儿科学会(AAP)已将其列为诊断围生期窒息必须的指标[2],我国近几年多数医院也把它作为诊断新生儿窒息的辅助指标,它弥补了单纯使用Apgar评分的不足[3]。脐动脉血气分析指标主要包括氧分压(PO2)、二氧化碳分压(PCO2),pH值和血液碱剩余(BE),其中pH值最为重要,因其在短时间内变化很小,可以较为准确地反映胎儿的缺氧和酸中毒的程度,目前国内多以pH值小于7.2诊断为脐动脉血气异常[4]。脐动脉血气异常与很多因素有关,包括母体因素,胎儿因素,分娩过程等。探讨这些因素与脐动脉血气异常之间的关系非常重要,不但可以帮我们理解造成脐动脉血气异常的原因,也可以为我们提前采取预防和改善脐动脉血气状况指明方向。本研究旨在探讨与脐动脉血气异常相关的危险因素,为其提前预防提供依据。
1 对象与方法
1.1 研究设计 采用成组病例对照研究,以脐动脉血pH值<7.2的新生儿为病例组,以脐动脉血pH值≥7.2的为对照组。分别调查分析两组中与脐动脉血气异常相关的危险因素,以确定哪些危险因素与血气pH值的降低有关,以及关联程度有多大。
1.2 研究对象的选择 研究对象来源于广州市海珠区妇幼保健院2016年度出生的新生儿,采用nove phox 全自动血气分析仪检测脐动脉血,筛选出所有脐动脉血pH值<7.2的新生儿作为病例组,符合纳入标准的共270人。对照组来自于脐动脉血pH值≥7.2的新生儿的一个随机样本,样本量确定为270人。
1.3 研究内容 主要包括产妇因素(年龄、孕次、产次、孕周、胎膜破裂方式、胎儿娩出方式、产时出血量、产程时间、羊水量及羊水性质、妊娠糖尿病、甲状腺功能、贫血、炎症、子宫状况等)和胎儿及新生儿因素(性别、出生体重、胎儿生长受限、胎儿窘迫等),所有相关数据均来自于分娩记录和病案记录。
1.4 统计方法 用SPSS22.0建立数据库,所有相关数据录入数据库,核对无误。首先进行单因素分析,计量资料的比较用t检验,四格表资料用χ2检验,等级资料使用秩和检验,确定P≤0.05,差异具有统计学意义。然后把差异具有统计学意义的因素引入Logistic回归分析模型进行多因素分析,以P≤0.05为差异具有统计学意义。
2 结 果
2.1 产妇年龄与脐动脉血pH值异常之间的关系 产妇年龄按≤18岁,19~34岁,≥35岁进行分组统计,pH正常组高龄产妇(≥35岁)略多于pH值异常组,但是各年龄组分布的差异没有统计学意义(Z=-1.645,P=0.100),结果提示脐动脉血pH值异常可能与产妇年龄无关(见表1)。

表1 产妇年龄与脐动脉血pH值异常之间的关系
*此处为秩和检验
2.2 新生儿性别、出生体重与脐动脉血pH值异常之间的关系 研究结果发现,pH值异常组男性新生儿所占的比例是55.56%,高于正常组(49.62%),两者的差异具有统计学意义(χ2=5.047,P=0.025)(见表2),这表明男性胎儿脐动脉血pH值异常的危险性高于女性胎儿。新生儿的出生体重在两比较组中的分布差异没有统计学意义(见表3)。

表2 新生儿性别与脐动脉血pH值异常之间的关系
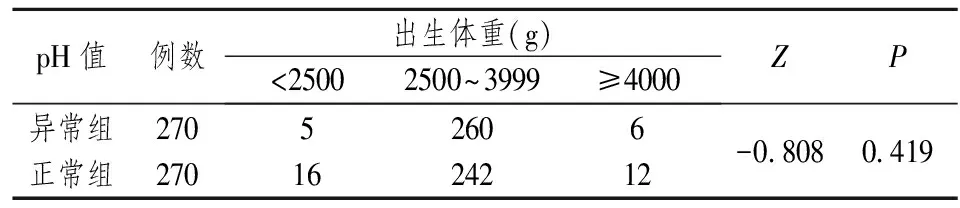
表3 新生儿出生体重与脐动脉血pH值异常之间的关系
2.3 生产次数、孕周与脐动脉血pH值异常之间的关系 从生产次数来看,pH值异常组与pH值正常组之间产妇产次的构成存在显著性差异(Z=-5.481,P=0.000),pH值异常组初产妇的比例(69.26%)要高于对照组初产妇的比例(46.67%)(见表4)。从产妇分娩时的孕周来看,pH异常组大月份(>40周)的产妇所占的比例较高(11.48%),早产(<37周)的比例较低(1.48%),而pH值正常组早产比例较高(7.41%),大月份产妇比例较低(5.93%),两组产妇孕周的分布差异具有统计学意义(Z=-3.674,P=0.000)(见表5)。
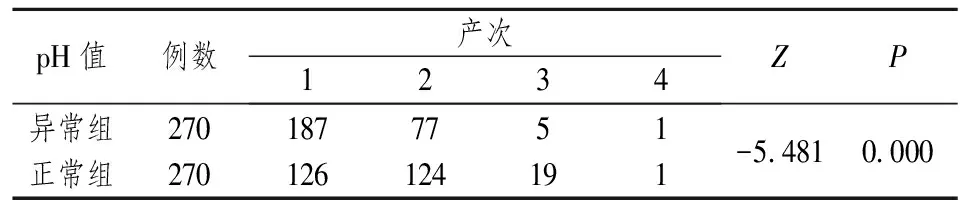
表4 生产次数与脐动脉血pH值之间的关系

表5 孕周与脐动脉血pH值异常的关系
2.4 胎膜破裂方式、胎儿娩出方式与脐动脉血pH值异常之间的关系 胎膜破裂方式包括人工破膜和自然破膜,两种破膜方式在两组的分布差异没有统计学意义(χ2=2.799,P=0.094)(见表6)。胎儿娩出方式按经阴道分娩和剖宫产两种方式统计,pH值异常组经阴道分娩所占的比例较高,达到了94.81%,剖宫产的比例只有5.19%,而pH值正常组经阴道分娩的比例是67.04%,剖宫产的比例是32.96%,两组的差异具有统计学意义(χ2=64.278,P=0.000)(见表7),结果表明经阴道分娩更容易引起脐动脉血pH值的异常。

表6 胎膜破裂方式与脐动脉血pH值异常之间的关系
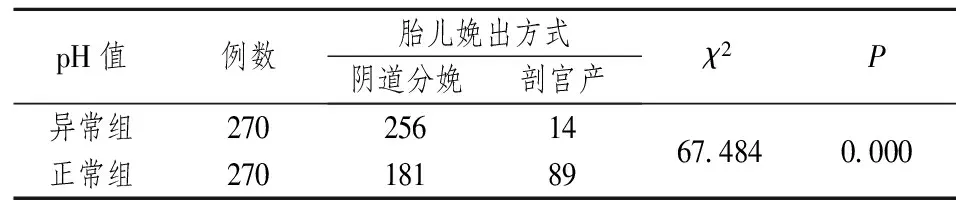
表7 胎儿娩出方式与脐动脉血pH值异常之间的关系
2.5 脐带状况、羊水状况与脐动脉血pH值异常之间的关系 从胎儿脐带绕颈和脐带扭转的统计来看,两组的分布差异没有统计学意义(见表8)。pH值异常组的羊水量的分布与正常组的差异也没有统计学意义(见表9),但是羊水性质与pH值的异常存在关系,结果显示,在pH异常组中3度羊水的比例较高(见表10)。

表8 胎儿脐带状况与脐动脉血pH值异常之间的关系
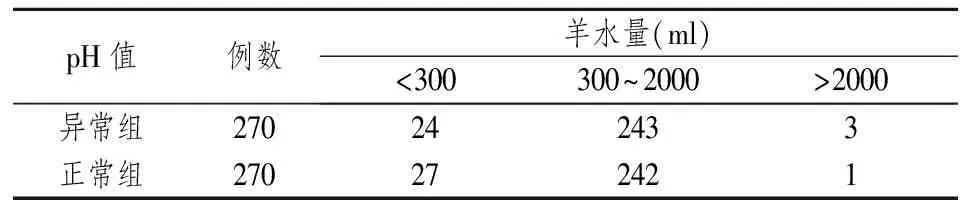
表9 羊水量与脐动脉血pH值异常之间的关系
注:两组比较,Z=-0.680,P=0.496。

表10 羊水性质与脐动脉血pH值异常之间的关系
注:两组比较,Z=-4.700,P=0.000。
2.6 产程与脐动脉血pH值之间的关系 研究只统计了经阴道分娩产妇的产程时间,pH异常组样本量为256人,pH正常组样本量是181人。pH值异常组的第一产程和第二产程的平均时间均显著高于正常组(P=0.000)(见表11),pH值正常组急产的发生率(12.15%)显著高于异常组(5.47%),见表12,这表明产程较长可能是引起脐动脉血pH值异常的一个原因。
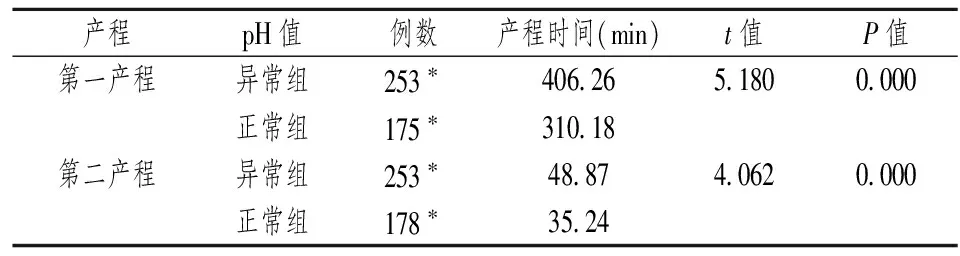
表11 产程与脐动脉血pH值异常之间的关系
*此处样本量少于实际样本量是由于缺失值的存在
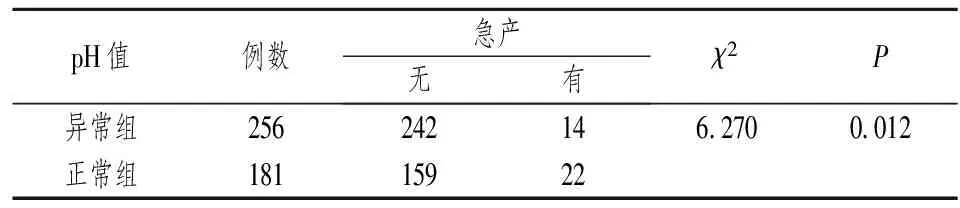
表12 急产与脐动脉血pH值异常之间的关系
2.7 产妇疾病与脐动脉血pH值异常之间的关系 对产妇产前以及分娩时的疾病进行统计分析,结果表明胎儿窘迫和宫缩乏力在pH值异常组的发生率分别为5.93%和11.48%,均显著高于pH值正常组(1.85%和4.81%)。瘢痕子宫在pH值正常组的发生率为14.07%,显著高于pH值异常组的1.85%,这提示胎儿窘迫、宫缩乏力可能与瘢痕子宫、新生儿脐动脉血pH值异常有关。而胎膜早破、妊娠糖尿病、地中海贫血、妊娠合并贫血等与脐动脉血pH值异常无关(见表13)。
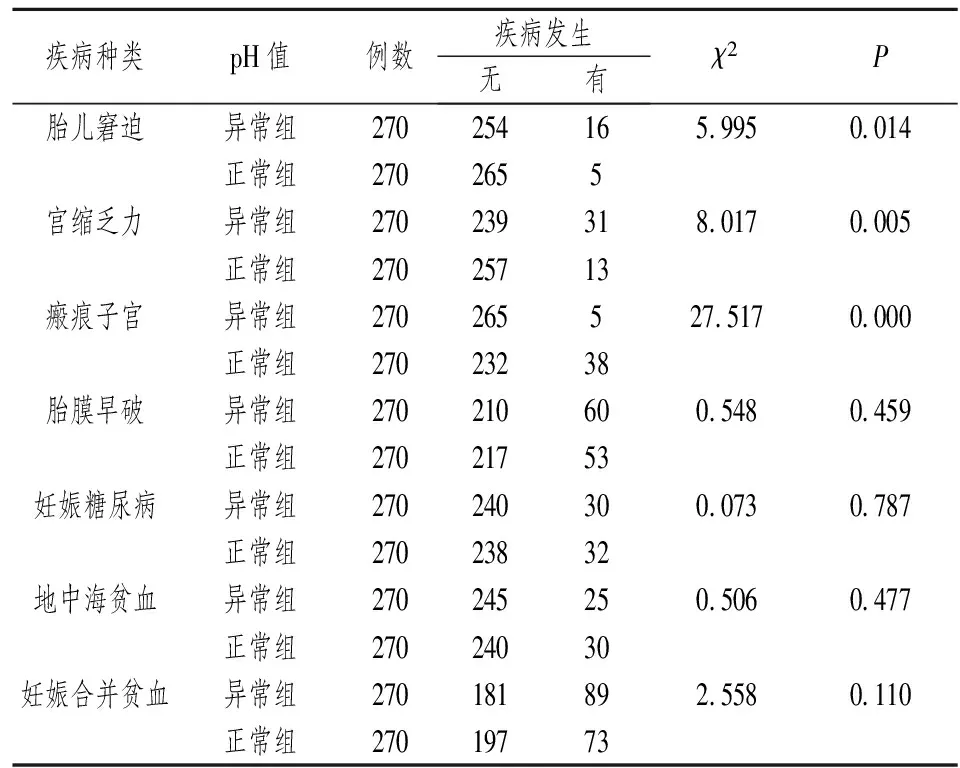
表13 产妇疾病与脐动脉血pH值异常之间的关系
2.8 多因素分析 单因素分析显示胎儿性别、产次、孕周、产程时间、胎儿娩出方式、羊水性质、胎儿窘迫、宫缩乏力和瘢痕子宫等因素与脐动脉血pH值的异常有关。因剖宫产没有记录产程时间,因此除产程时间外,其他的因素引入Logistic回归分析模型,多因素分析结果显示胎儿性别、产次、孕周、胎儿娩出方式、羊水性质、胎儿窘迫等因素与脐动脉血pH值异常有关(见表14)。
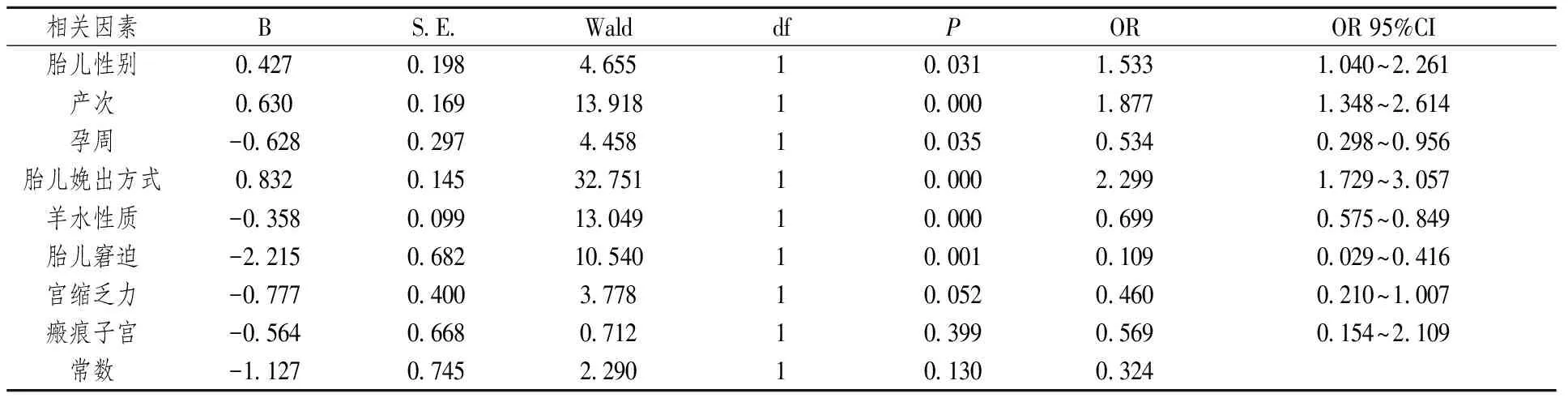
表14 多因素Logistic回归分析结果
3 讨 论
胎儿通过胎盘与母体进行气体交换,摄入氧气,排出二氧化碳[5]。另外胎儿体内新陈代谢产生的非挥发性酸不能经胎儿肾脏排出,只能缓慢通过胎盘进入母体循环系统[6]。因此母体、胎盘以及胎儿的异常都会引起胎儿的缺氧和酸中毒,胎儿的缺氧和酸中毒最终可能造成新生儿窒息的发生[7]。新生儿出生时马上进行脐动脉血气分析可以准确客观的反映胎儿的缺氧和酸中毒状况[1]。
本研究分析了与脐动脉血气异常有关的危险因素,这些因素包括产妇因素,分娩过程和新生儿因素等。母体孕期合并症与胎儿脐动脉血气异常存在一定程度的相关性,但由于我院收治妊娠期合并症孕妇病种及高危程度的局限性,单因素分析发现胎儿性别、产次、孕周、产程时间、胎儿娩出方式、羊水性质、胎儿窘迫、宫缩乏力和瘢痕子宫等因素与脐动脉血pH值的异常有关,新生儿出生体重、胎膜破裂方式、脐带绕颈和脐带扭转、羊水量、胎膜早破、妊娠糖尿病、地中海贫血以及妊娠合并贫血等因素与脐动脉血pH值异常无关。多因素分析又排除了瘢痕子宫和宫缩乏力等因素,最终确定只有胎儿性别、生产次数、孕周、胎儿娩出方式、羊水性质和胎儿窘迫与脐动脉血pH值异常有关。
胎儿娩出方式主要包括经阴道娩出和剖宫产,经阴道分娩对母体和胎儿都是一个巨大的考验,分娩的过程中氧耗量增加以及持续宫缩引起的胎盘血流气体交换的障碍,胎儿的PO2下降,PCO2上升,随着产程的进展,pH值也进行性下降,随着第二产程的延长,脐动脉血pH值下降的幅度越大[8-9]。本研究也发现在脐动脉血pH值异常组中经阴道分娩的比例显著高于pH值正常组,这表明经阴道分娩是引起脐动脉血pH值异常的一个重要的危险因素,国外的一些研究也得到了相似的结论[10-12]。经阴道分娩引起的脐动脉血pH值异常可能与助产方式和产程延长有关,本研究发现在经阴道分娩的产妇中有8例钳产,这8例钳产脐动脉血pH值均小于7.2,另外研究也发现pH值异常组的产程时间明显长于正常对照组。因此严密监测产程中的母胎情况尤其重要,可通过监测胎儿头皮血pH值加强监护,出现产程停滞、胎头下降受阻及第二产程延长等产程异常情况时应积极寻找原因,迅速处理,权衡利弊,尽早经阴道助产或剖宫产终止妊娠。合理选择和使用助产方式,控制产程时间尤其是第二产程时间,是改善脐动脉血气的重要手段。
本研究发现羊水性状与脐动脉血气异常相关,pH值异常组羊水污染的总发生率为31.11%,远高于正常对照组的15.19%,尤其是羊水III度污染所占的比例最高。羊水污染的出现可能是成熟胎儿生理性肠蠕动或脐带偶然受压所致,但其仍是诊断胎儿窘迫的重要指标之一[10],羊水污染且合并胎监异常者诊断为胎儿窘迫。本研究也发现pH值异常组胎儿窘迫的发生率要远高于正常对照组。胎儿宫内缺氧必须马上进行处理,如果缺氧造成持续性的酸中毒,如分娩时脐动脉血pH值过低,新生儿发生缺血缺氧性脑病和窒息的概率就会急剧增加[14-15]。
本研究发现在pH值异常组中初产妇的比例较高,这提示初产妇与经产妇相比,更容易引起脐动脉血气的异常。这可能是由于经产妇有生产经验,分娩过程比初产妇更加顺利和产程更短[16]。研究还发现胎儿性别也是一个危险因素,男性的危险性可能高于女性,OR值是1.533(1.040,2.261),这可能与女性胎儿的耐受性与代偿性比男性要高有关。
总之,脐动脉血气分析反映的是出胎瞬间的氧合及酸碱状况,它反映的是胎儿在宫内的缺氧情况,在了解了与脐动脉血气异常相关的危险因素后,可以早期进行预防和处理,使得脐动脉血气结果趋于正常,从而减少新生儿窒息的发生。
[1] Blickstein I, Green T.Umbilical cord blood gases[J].Clin Perinatol,2007, 34(3):451-459
[2] ACOG Committee on Obstetric Practice.ACOG Committee Opinion No.348,November 2006: Umbilical cord blood gas and acid-base analysis[J].Obstet Gynecol,2006,108(5):1319-1322.
[3] 赵燕凤,张志群,芦蕙,等.脐动脉血气分析联合Apgar评分对新生儿窒息多器官损害的诊断意义[J]. 中华全科医学,2017,15(2):267-269.
[4] 陈自励.脐动脉血气分析在围生期医学领域的正确应用[J]. 中国当代儿科杂志,2010,2(1):1-4.
[5] Proietti F,De Bernardo G,Longini M,et al.Neonatal oxidative stress depends on oxygen blood pressure in umbilical artery[J].J Biol Regul Homeost Agents,2016,30(3):929-934.
[6] Bobiński R, Mikulska M.The ins and outs of maternal-fetal fatty acid metabolism[J]. Acta Biochim Pol,2015,62(3):499-507.
[7] 赵宇红,朱丽敏,卢旭,等.脐动脉血气分析与新生儿窒息的相关性[J]. 中国妇幼保健,2012,(17):2719-2720.
[8] Tomimatsu T, Kakigano A, Mimura K,et al.Maternal hyperventilation during labor revisited: its effects on fetal oxygenation[J].Reprod Sci,2012,19(11):1169-74.
[9] 李细茶,王雪舟,黄明珠,等. 第二产程延长与新生儿预后以及脐动脉血气分析的相关性研究[J]. 中国农村卫生事业管理,2013,(11):1297-1298.
[10] Prior T,Kumar S.Mode of delivery has an independent impact on neonatal condition at birth[J]. Eur J Obstet Gynecol Reprod Biol,2014,181:135-139.
[11] Watanabe K, Iwasaki A, Mori T,et al.Differences in levels of oxidative stress in mothers and neonate: the impact of mode of delivery[J].J Matern Fetal Neonatal Med,2013,26(16):1649-1652.
[12] Zanardo V,Dal Cengio V,Parotto M,et al.Elective caesarean delivery adversely affects preductal oxygen saturation during birth transition[J].Arch Dis Child Fetal Neonatal Ed,2016,101(4):F339-343.
[13] 余海燕,刘兴会.胎儿窘迫诊断标准的国外指南解读[J].现代妇产科进展,2011,20(10):764-767.
[14] 赵仙芝.胎儿窘迫及新生儿窒息的围产期高危因素分析[J].实用临床医药杂志,2016,18(11):201-202.
[15] 蔡伟霞,项艺鑫.羊水污染与新生儿窒息的相关性研究[J].中国医学工程,2014,26(4):34-36.
[16] 石琪,漆洪波.产程图研究进展[J].中国实用妇科与产科杂志,2013,15(1):68-70.
A case control study on risk factors of umbilical arterial blood gas
QIU Jia-lin WEI Jie-ling
(Haizhu District Maternal and Child Health Care Hospital of Guangzhou, Guangzhou 510000,China)
Objective:To investigate the risk factors of umbilical arterial blood gas. Methods:In this study, a case-control study was designed. A total of 270 neonates with umbilical artery blood pH<7.2 were included in the case group. 270 neonates with umbilical artery blood pH value of 7.2 were included in the control group. Univariate and multivariate Logistic regression models were used. The risk factors of umbilical artery blood gas in two groups were analyzed to determine the risk factors associated with umbilical arterial blood gas. Results:Univariate analysis showed that the distribution of newborn sex, number, gestational age, fetal childbirth, the amniotic fluid, fetal distress, uterine atony, uterine scar and other factors were significant in the two groups (P<0.05). These factors were introduced into Logistic regression model, and the results of multivariate analysis showed that neonatal sex(OR95%CI:1.040~2.261),yield(OR95% CI:1.348~2.614), gestational age(OR95%CI:0.298~0.956), fetal delivery mode(OR 95%CI:1.729~3.057), amniotic fluid properties(OR95%CI:0.575~0.849), fetal distress(OR95%CI:0.029~0.416)were associated with an abnormal reduction in umbilical arterial blood gas. Abnormal group the first stage of labor time and the time of the second stage of labor time were 406.26 min and 48.87 min, which were significantly higher than those of the normal group 310.18 min and 35.24 min(P<0.05). A study showed that the delivery of newborn babies, the operation time, dietary recovery time and hospitalization time of the observation group were significantly shorter than control group(P<0.05). Conclusion:Neonatal sex(male), frequency of production(primipara), gestational age(>40),fetal childbirth(vaginal delivery),amniotic fluid properties (III), fetal distress and long duration of labor are important risk factors for neonatal umbilical arterial blood gas.
newborn;umbilical arterial blood gas analysis;case control study;risk factor
广东省人口和计划生育委员会科研项目(20133070)。
邱佳琳(1978—),女,本科,主治医师,主要从事妇产科工作。
R722
A
1004-7115(2017)07-0721-04
10.3969/j.issn.1004-7115.2017.07.001
2017-04-02)

