血清维生素D与体外受精-胚胎移植治疗结局的相关性
陈雅,黄学锋,杨海燕,王佩玉
(温州医科大学附属第一医院 生殖医学中心,浙江 温州 325015)
・临 床 经 验・
血清维生素D与体外受精-胚胎移植治疗结局的相关性
陈雅,黄学锋,杨海燕,王佩玉
(温州医科大学附属第一医院 生殖医学中心,浙江 温州 325015)
目的:探讨维生素D缺乏是否影响体外受精-胚胎移植(IVF)的治疗结果及血清维生素D水平是否能有效预测IVF妊娠结局。方法:选取2016年2月至6月在温州医科大学附属第一医院生殖中心行IVF/单精子卵胞浆内注射长方案治疗的不孕患者,共321例,其中307例患者完成IVF治疗。根据IVF治疗前一月经周期第2~第5天血清总25(OH)D水平(基础VD)分:<50 nmol/L,即维生素D缺乏组(173例);≥50 nmol/L,即对照组(134例);将有新鲜胚胎移植的196例(维生素缺乏组107例和对照组89例)分妊娠组(107例)和未妊娠组(89例)。比较各组的基础VD水平、促排卵及妊娠结果。结果:维生素D缺乏组基础VD水平显著低于对照组,分别为(38.2±7.8)nmol/L和(63.8±11.1)nmol/L(P<0.01)。维生素D缺乏组年龄显著低于对照组(P<0.01)。2组体质量指数、基础卵泡刺激素值、雌二醇峰值、获卵数、受精率、优质胚胎率、种植率及临床妊娠率等差异均无统计学意义(P>0.05)。妊娠组和未妊娠组的基础VD水平差异均无统计学意义(P>0.05)。妊娠组的卵子成熟率、受精率及优质胚胎率均显著高于未妊娠组(P<0.01)。结论:血清基础VD水平和不孕妇女的IVF治疗结局没有相关性,不能作为预测IVF成功率的良好指标。
维生素D;胚胎移植;妊娠;长方案
维生素D是维持体内钙、磷平衡的重要物质。对维生素D的深入研究发现,维生素D不仅和心血管疾病、自身免疫性疾病、糖尿病等代谢性疾病有关,而且可能参与调节生殖系统功能。动物实验证实维生素D和生殖系统之间有密切的关系。研究[1-2]发现喂养缺乏维生素D的食物的大鼠生育能力下降,出生的幼崽个头也更小。敲除维生素D受体的小鼠表现为子宫发育不全、腺体功能不足、芳香化酶基因表达下降、卵泡生成受损及不孕[3-4]。但维生素D缺乏是否对人类生殖能力有同样的影响,目前的研究结果并不一致[5-9]。从皮肤或食物来的维生素D在人体中可代谢产生各种衍生物,由25羟化酶在肝脏代谢为25羟维生素D[25(OH)D]是血液循环中浓度最高的维生素D衍生物,包括25(OH)D2和25(OH)D3,不受摄取的钙的量所影响,而且半衰期长,故可代表体内维生素D的状态,被认为是评价体内维生素D水平的最佳指标[10]。目前研究认为,总25(OH)D≥30 ng/mL(75 nmol/L)为维生素D充足,20 ng/mL≤25(OH)D<30 ng/mL为维生素D相对不足,<20 ng/mL (50 nmol/L)为维生素D缺乏[11]。本研究旨在探讨维生素D缺乏是否影响体外受精-胚胎移植(in vitro fertilization and embryos transfer,IVF)的治疗结果,以及血清基础维生素D水平是否能成为IVF/单精子卵胞浆内注射(intracytoplasmic sperm injection,ICSI)妊娠结局的有效预测因子。
1 对象和方法
1.1 对象 选取2016年2月至6月在温州医科大学附属第一医院生殖中心行IVF/ICSI长方案治疗的不孕患者,共321例,其中307例患者完成IVF治疗,14例患者因以下原因取消治疗:2例家庭原因,6例注射促性腺激素释放激素激动剂后发现妊娠,6例卵巢低反应。纳入标准:年龄≤40岁,基础卵泡刺激素(basal follicle stimulating hormone,bFSH)<12 IU/L,排除卵巢储备功能下降、卵巢手术史、子宫手术史、子宫畸形、子宫肌瘤、子宫内膜异位症、多囊卵巢综合征、高泌乳素血症、甲状腺疾病等内分泌疾病及其他全身系统性疾病。本研究经温州医科大学附属第一医院伦理委员会批准,所有研究对象均签署知情同意书。
根据IVF治疗前一月经周期第2~第5天血清总25(OH)D水平分:<50 nmol/L,即维生素D缺乏组(VD缺乏组173例);≥50 nmol/L,即对照组(134例)。在有新鲜胚胎移植的周期中,根据是否妊娠分妊娠组(107例)和未妊娠组(89例)。
1.2 促排卵方案 所有患者均采用黄体期长方案,月经周期第19~第22天(即排卵后7 d)皮下注射短效促性腺激素释放激素激动剂(达必佳,醋酸曲普瑞林注射液, 德国辉凌制药有限公司)0.1 mg/d, 14 d后达降调标准,即血雌二醇(estradiol,E2)<150 pmol/L,卵泡刺激素(follicle stimulation hormone,FSH)及黄体生成素(luteinizing hormone,LH)<5 IU/L,孕酮(progesterone,P)<5 nmol/L,超声示内膜<5 mm即给予外源性促性腺激素(gonadotropin,Gn,普丽康,重组促卵泡素β注射液,美国默沙东公司)进行控制性超促排卵。根据血激素水平及卵泡发育情况调整Gn剂量,当至少有一个卵泡直径>18 mm或2个卵泡直径>17 mm或3个卵泡直径>16 mm时,当日晚9时左右皮下注射人绒毛膜促性腺激素(human chorionic gonadotropin,HCG,艾泽,注射用重组人绒促性素,德国默克雪兰诺公司)250 μg,36 h后经阴道超声引导下穿刺取卵。卵母细胞培养4~6 h行常规IVF或ICSI。若IVF不受精则受精日次日补行ICSI(Late-ICSI),之后优质胚胎行全胚冷冻。
1.3 胚胎移植和妊娠确定 取卵当天开始肌注黄体酮针(浙江仙琚制药股份有限公司)60 mg/d,口服地屈孕酮片(达芙通,美国雅培公司)1片2 次/d,连续16 d。根据本中心临床手册,HCG日血E2≥15 000 pmol/L或获卵≥15个时取卵当日静滴羟乙基淀粉针500 mL/d,连续3 d,口服强的松片1片2次/d预防卵巢过度刺激综合征(ovarian hyperstimulation syndrome,OHSS),并在胚胎移植日与患者谈话告知OHSS风险,由患者决定行新鲜胚胎移植或全胚冷冻。对受精48 h的胚胎进行形态学评分,卵裂球细胞大小一致,细胞数7~9个,无核碎片≤20%为优质胚胎[12]。选择1~3枚优质胚胎进行移植。胚胎移植后14 d测血HCG确定妊娠,28 d后行超声检测确定孕囊诊断为临床妊娠。
1.4 血清样本收集及测定 在IVF治疗前一月经周期第2~第5天留取患者静脉血5 mL用来检测25(OH)D水平(基础VD),25(OH)D采用ELISA法检测,按照试剂盒(美国R&D公司)说明进行。
1.5 统计学处理方法 采用SPSS17.0进行统计学分析。计量资料以±s表示,组间比较采用两独立样本t检验,计数资料以百分率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 VD缺乏组基础VD<50 nmol/L共173例,107例行新鲜胚胎移植,65例为预防OHSS行全胚冷冻,1例因IVF低受精行Late-ICSI。对照组基础VD≥50 nmol/L共134例,89例行新鲜胚胎移植,1例因移植日宫腔内积液取消移植行全胚冷冻,42例为预防OHSS行全胚冷冻,2例因IVF不受精行Late-ICSI。VD缺乏组年龄显著低于对照组(P<0.01)。2组不孕年限、体质量指数(body mass index,BMI)、bFSH值、基础E2值、Gn天数、Gn总量、HCG日E2值(E2峰值)、HCG日P值、内膜厚度差异均无统计学意义(P>0.05)。见表1。
表1 VD缺乏组和对照组一般情况及治疗结果比较(±s)

表1 VD缺乏组和对照组一般情况及治疗结果比较(±s)
与对照组比:aP<0.01
指标对照组VD缺乏组例数134173基础VD(nmol/L)63.8± 11.1 38.2± 7.8a年龄(岁)31.9± 4.2 30.4± 4.1a不孕年限4.2± 3.0 3.9± 2.5 BMI(kg/m2)22.1± 3.1 21.4± 3.1 bFSH(IU/L)7.5± 1.6 7.3± 1.6基础E2(pmol/L)154.9± 74.6148.5±65.9 Gn天数10.6± 1.9 10.9± 2.0 Gn用量(IU) 2 073.0±1 371.9 1 874.1±6 869.0 E2峰值(pmol/L)11 530.0±6 356.512 533.8±6 586.2 HCG日P值(nmol/L)3.5± 1.5 3.5±1.7内膜厚度(mm)10.9± 2.011.1±1.9获卵数(个)13.6± 6.014.7±7.1移植胚胎数(个)1.4± 1.1 1.3±1.1卵子成熟率(%)81.7(1 488/1 821)84.9(2 164/2 550)a受精率(%)73.6(1 095/1 488)73.1(1 582/2 164)优质胚胎率(%)43.5(476/1 095)47.2(746/1 582)种植率(%)37.7( 69/183)36.3(82/226)临床妊娠率(%)55.1( 49/ 89)54.2(58/107)
在校准年龄、BMI后,对血清基础VD和妊娠率做多因素logistic回归分析,结果显示,基础VD水平和妊娠率无相关性(P>0.05)。
在196例新鲜胚胎移植周期中,除不孕年限和Gn总量外,妊娠组和非妊娠组的年龄、bFSH、基础E2、BMI、Gn天数、E2峰值、HCG日P值、内膜厚度差异均无统计学意义(P>0.05)。见表2。
2.2 治疗结果 VD缺乏组基础VD水平显著低于对照组(P<0.01)。VD缺乏组有58例获得临床妊娠,其中3例发生异位妊娠,1例三胎妊娠后减为一胎;对照组49例获得妊娠,其中包括1例异位妊娠。2组的获卵数、移植胚胎数、受精率、优质胚胎率、种植率及临床妊娠率差异均无统计学意义(P>0.05)。而VD缺乏组卵子成熟率显著高于对照组(P<0.01)。见表1。妊娠组和未妊娠组的基础VD水平差异均无统计学意义(P>0.05)。妊娠组的卵子成熟率、受精率及优质胚胎率均显著高于未妊娠组(P<0.05)。见表2。
表2 妊娠组和非妊娠组一般情况及治疗结果比较(±s)
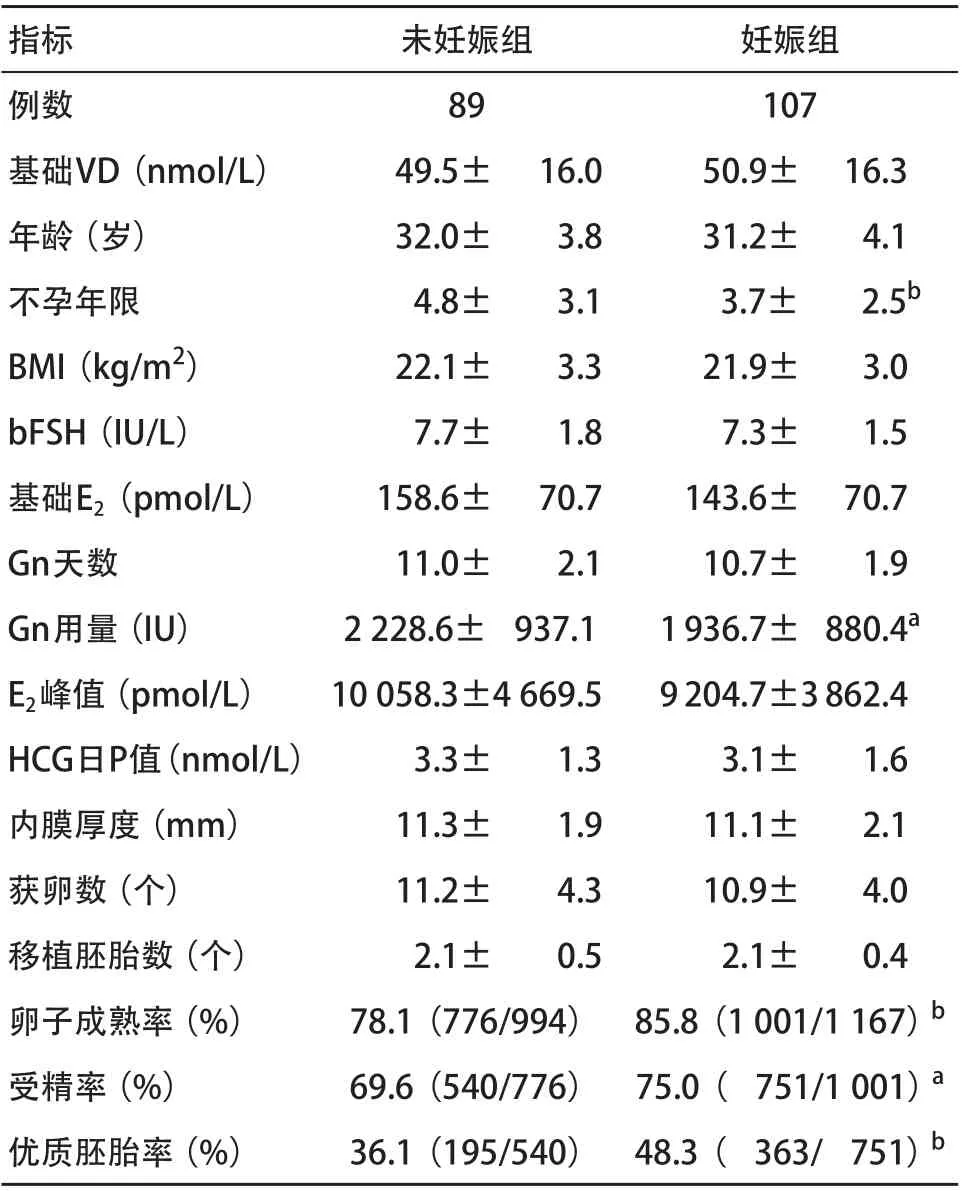
表2 妊娠组和非妊娠组一般情况及治疗结果比较(±s)
与未妊娠组比:aP<0.05,bP<0.01
指标未妊娠组妊娠组例数89107基础VD(nmol/L)49.5±16.050.9±16.3年龄(岁)32.0±3.831.2±4.1不孕年限4.8±3.13.7±2.5bBMI(kg/m2)22.1±3.321.9±3.0 bFSH(IU/L)7.7±1.87.3±1.5基础E2(pmol/L)158.6±70.7143.6±70.7 Gn天数11.0±2.110.7±1.9 Gn用量(IU) 2 228.6±937.11 936.7±880.4aE2峰值(pmol/L)10 058.3±4 669.59 204.7±3 862.4 HCG日P值(nmol/L)3.3±1.33.1±1.6内膜厚度(mm)11.3±1.911.1±2.1获卵数(个)11.2±4.310.9±4.0移植胚胎数(个)2.1±0.52.1±0.4卵子成熟率(%)78.1(776/994)85.8(1 001/1 167)b受精率(%)69.6(540/776)75.0(751/1 001)a优质胚胎率(%)36.1(195/540)48.3(363/751)b
3 讨论
维生素D和生殖的关系只在最近才受到人们的关注。25(OH)D是维生素D的主要循环形态,被众多研究作为检测维生素D的统一指标,但25(OH)D的分类标准并不一致,因此目前尚未提出特定的界限值[5-6,11,13-16]。HANLEY等[13]定义维生素D缺乏是25(OH)D<25 nmol/L,VEITH等[14]则定义维生素D不足为25(OH)D<40 nmol/L。目前较多研究均定义维生素D缺乏为25(OH)D<50 nmol/L[5,11,15-16]。研究表明,维生素D不足在生育年龄的妇女中是非常普遍的。OZKAN等[5]报道在生育年龄的不孕症女性中27%有维生素D缺乏(<50 nmol/L)。ANIFANDIS 等[6]则发现在进行IVF治疗的妇女中79%有维生素D不足(20~30 ng/mL)或缺乏(<20 ng/mL)。本研究共有307例患者完成IVF促排卵治疗,其中有173例维生素D缺乏,占56.35%。因此,探讨维生素D是否对IVF的不良结局有一定影响是非常必要的。研究表明,25(OH)D在整个月经周期中波动较小,因此本研究选择在月经周期第3天进行IVF前体检的同时留取血样本[17]。
有研究指出,取卵日或IVF周期治疗前患者血维生素D充足均更能获得良好的妊娠[7,9]。而FIROUZABADI等[8]则认为血清维生素D水平与IVF临床妊娠率并无相关性。本研究结果提示无论血清中基础VD是否缺乏,其临床妊娠率差异均无统计学意义;同时我们发现,妊娠组和非妊娠组的血清基础VD水平差异并无统计学意义。这与FIROUZABADI等[8]的研究结果一致。有学者对维生素D对生殖系统的影响机制进行了探索。OZKAN等[5]报道卵泡液中25(OH)D水平更高的妇女能显著获得更高的IVF种植率和临床妊娠,提示充足的维生素D有利于卵母细胞的发育;而有研究[6]却与之相反。RUDICK等[18]则通过研究供卵周期认为维生素D可能并不影响卵子质量而是通过子宫内膜影响妊娠率。本研究中维生素D缺乏[25(OH)D<50 nmol/L]时卵子成熟率反而较高,而受精率、优质胚胎率及种植率差异均无统计学意义(P>0.05);并且妊娠组和非妊娠组的基础VD水平并无差异,而卵子成熟率、受精率及优质胚胎率差异均有统计学意义(P<0.05),间接证实血清中维生素D缺乏并不会影响卵子质量。但本研究由于维生素D充足(≥75 nmol/L)例数较少,未单独分组,而GARBEDIAN等[7]则认为维生素D充足(≥75 nmol/L)其临床妊娠率最高,且血清25(OH) D可作为IVF妊娠结局的独立预测因子。因此可扩大样本量来进一步研究维生素D充足和IVF妊娠率的相关性,这对指导补充维生素D具有重要意义。
研究证实,沿着女性生殖腺的许多组织中都存在维生素D受体,包括垂体、子宫、卵巢、胎盘,这提示维生素D是女性生殖系统一个重要的调节因素[17]。当与受体结合时,维生素D的活化型(1,25羟化维生素D3或骨化三醇)作为调节编码芳香化酶的CYP19基因表达的转录因子起作用[3]。同时维生素D通过调整HOXA10基因转录,对胚胎种植和胎盘形成产生影响[19]。但是本研究结果却提示维生素D与IVF临床妊娠率没有相关性,这令我们感到有些困惑。有研究结果表明,在非拉美裔白种人中维生素D水平和IVF成功率呈正相关;然而在亚洲人群中并没有观察到这种现象[20]。这可能是本研究结果和OZKAN等报道结果不同的原因之一[5,7,9]。因此,我们认为维生素D对IVF临床妊娠率的影响存在种族差异性。有研究显示,维生素D代谢是有种族差异的,在亚洲南部地区人群中,使25(OH)D和骨化三醇失活的酶的活性较强[21]。同时,维生素D受体基因多态性的种族差异也可能参与调整维生素D水平和辅助生育结果间的相关性[22]。因此,探索维生素D和生殖系统的关系时,亚洲血统显著的异质性是影响结果的不可忽视的重要因素。
综上所述,本研究结果提示,IVF治疗前维生素D缺乏与IVF促排卵结果没有相关性,基础VD无法预测IVF临床妊娠结局。由于人群种族的差异性及本研究样本量的局限性,对维生素D参与调节人类生殖系统功能的作用机制还需要进一步深入研究。
[1] HALLORAN B P, DELUCA H F. Effect of vitamin D defi -ciency on fertility and reproductive capacity in the female rat[J]. J Nutr, 1980, 110(8): 1573-1580.
[2] HICKIE J P, LAVIGNE D M, WOODWARD W D. Reduced fecundity of vitamin D deficient rats[J]. Comp Biochem Physiol A Comp Physiol, 1983, 74(4): 923-925.
[3] KINUTA K, TANAKA H, MORIWAKE T, et al. Vitamin D is an important factor in estrogen biosynthesis of both female and male gonads[J]. Endocrinology, 2000, 141(4):1317-1324.
[4] YOSHIZAWA T, HANDA Y, UEMATSU Y, et al. Mice lacking the vitamin D receptor exhibit impaired bone formation, uterine hypoplasia and growth retardation after weaning[J]. Nat Genet, 1997, 16(4): 391-396.
[5] OZKAN S, JINDAL S, GREENSEID K, et al. Replete vitamin D stores predict reproductive success following in vitro fertilization[J]. Fertil Steril, 2010, 94(4): 1314-1319.
[6] ANIFANDIS G M, DAFOPOULOS K, MESSINI C I, et al. Prognostic value of follicular fluid 25-OH vitamin D and glucose levels in the IVF outcome[J]. Reprod Biol Endocrinol, 2010, 8: 91.
[7] GARBEDIAN K, BOGGILD M, MOODY J, et al. Effect of vitamin D status on clinical pregnancy rates following in vitro fertilization [J]. CMAJ Open, 2013, 1(2): E77-82.
[8] FIROUZABADI R D, RAHMANI E, RAHSEPAR M, et al. Value of follicular fl uid vitamin D in predicting the pregnancy rate in an IVF program[J]. Arch Gynecol Obstet, 2014, 289(1): 201-206.
[9] PAFFONI A, FERRARI S, VIGANÒ P, et al. Vitamin D defi ciency and infertility: insights from in vitro fertilization cycles [J]. J Clin Endocrinol Metab, 2014, 99(11): E2372-2376.
[10] 李水军. 维生素D代谢及25-羟基维生素D测定方法研究进展[J]. 国际检验医学杂志, 2012, 33(24): 3028-3030.
[11] ROSEN C J. Clinical practice. Vitamin D insuffi ciency[J]. N Engl J Med, 2011, 364(3): 248-254.
[12] 周颖, 黄学锋, 叶碧绿, 等. 体外受精-胚胎移植中胚胎质量和女方年龄与多胎妊娠的相关性[J]. 温州医学院学报, 2004, 34(2): 111-113.
[13] HANLEY D A, CRANNEY A, JONES G, et al. Vitamin D in adult health and disease: a review and guideline statement from Osteoporosis Canada[J]. CMAJ, 2010, 182(12): E610-618.
[14] VIETH R, COLE D E, HAWKER G A, et al. Wintertime vitamin D insuffi ciency is common in young Canadian women, and their vitamin D intake does not prevent it[J]. Eur J Clin Nutr, 2001, 55(12): 1091-1097.
[15] HOLICK M F. Vitamin D deficiency[J]. N Engl J Med, 2007, 357(3): 266-281.
[16] BIKLE D D. Vitamin D: newly discovered actions require reconsideration of physiologic requirements[J]. Trends Endocrinol Metab, 2010, 21(6): 375-384.
[17] JOHNSON L E, DELUCA H F. Vitamin D receptor null mutant mice fed high levels of calcium are fertile[J]. J Nutr, 2001, 131(6): 1787-1791.
[18] RUDICK B J, INGLES S A, CHUNG K, et al. Infl uence of vitamin D levels on in vitro fertilization outcomes in donorrecipient cycles[J]. Fertil Steril, 2014, 101(2): 447-452.
[19] DAFTARY G S, TAYLOR H S. Endocrine regulation of HOX genes[J]. Endocr Rev, 2006, 27(4): 331-355.
[20] RUDICK B, INGLES S, CHUNG K, et al. Characterizing the infl uence of vitamin D levels on IVF outcomes[J]. Hum Reprod, 2012, 27(11): 3321-3327.
[21] AWUMEY E M, MITRA D A, HOLLIS B W, et al. Vitamin D metabolism is altered in Asian Indians in the southern United States: a clinical research center study[J]. J Clin Endocrinol Metab, 1998, 83(1): 169-173.
[22] INGLES S A. Can diet and/or sunlight modify the relationship between vitamin D receptor polymorphisms and prostate cancer risk?[J]. Nutr Rev, 2007, 65(8 Pt 2): S105-S107.
(本文编辑:贾建敏)
The correlation between value of serum vitamin D and outcomes following in vitro fertilization
CHEN Ya, HUANG Xuefeng, YANG Haiyan, WANG Peiyu. Reproductive Medicine Center, the First Affi liated Hospital of Wenzhou Medical University, Wenzhou, 325015
Objective:To investigate the effect of vitamin D defi ciency on the in vitro fertilization (IVF) outcomes and validate the predictive value of serum vitamin D levels on pregnancy outcomes following IVF.Methods:This prospective study randomly chose 321 cases undergoing IVF with long protocols from January to June 2016, in which 307 patients fi nished ovarian sitimulation cycles. The patients were allocated to one of the two groups according to their serum 25-OH vitamin D (basal VD) concentrations on menstrual cycle 2 to 5 days before IVF. VD defi ciency Group (n=173) with less than 50 nmol/L, the control (n=134) with more than or equal to 50 nmol/L. In 196 cycles undergoing fresh embryos transfer, they were divided into pregnant group (n=107) and non-pregnant group (n=89). The levels of 25-OH vitamin D and the results of ovarian stimulation and clinical outcomes were compared in groups.Results:Basal serum 25-OH VD constration was signifi cantly lower in VD defi ciency group than that in control (38.2±7.8 nmol/L vs 63.8±11.1 nmol/L, respectively, P<0.01). Expect for age, there were no statistical differences of body mass index (BMI), basal follicle stimulation hormone levels, the peak values of estradiol number of oocytes, the rates of fertilization, good-quality embryos, implantation and clinical pregnancy in two groups (P>0.05). Concentration of plasma 25-OHVD in pregnant women was similar to that of non-pregnant women (P>0.05). Compared with non-pregnant patients, the rates of ovum maturation, fertilization and good-quality embryos were signifi cantly higher in pregnant patients (P<0.01).Conclusion:The results obtained suggest that basal serum levels of vitamin D are not correlated with clinical outcomes of infertile women after IVF, and currently, the concentration of vitamin D could not be a valuable predictor of IVF success ratio.
vitamin D; embryo transfer; pregnant; long protocol
R321.33
B
10.3969/j.issn.2095-9400.2017.06.012
2016-08-05
陈雅(1979-),女,浙江温州人,主治医师,硕士。

