肺周围型病灶应用EBUS-TBLB、CT引导肺活检的对比研究
周渊,邓述恺
(西南医科大学附属医院 呼吸内科,四川 泸州 646000)
肺周围型病灶应用EBUS-TBLB、CT引导肺活检的对比研究
周渊,邓述恺
(西南医科大学附属医院 呼吸内科,四川 泸州 646000)
目的 探究常规CT引导、强化CT引导经皮肺穿刺活检,以及支气管内超声引导经支气管镜肺穿刺活检(EBUS-TBLB)在肺周围型病变的诊断价值。方法选取2012年1月-2014年1月该院452例肺周围型病灶患者的临床资料。根据肺活检方法不同,分为常规CT引导组180例、强化CT引导组132例、EBUSTBLB组140例,比较3种活检方法取材满意率、肺癌确诊率、并发症发生率、敏感性、特异性、准确性及相关影响因素。结果EBUS-TBLB组和强化CT引导组在气胸发生率、咯血或咯血增大率方面低于常规CT引导组(P<0.05),并且EBUS-TBLB组气胸发生率低于强化CT引导组(P<0.05);3种穿刺活检方法敏感性、特异性、准确性均较高。影响因素分析:在常规CT引导组,病灶大小与气胸发生率及咳血或咳血增大率相关(P<0.05),在常规CT和强化CT引导组,病灶和胸壁的距离与气胸发生率相关(P<0.05)。结论常规CT引导、强化CT引导经皮肺穿刺及EBUS-TBLB均可作为肺周围型病变的诊断手段,其中EBUS-TBLB损伤小、安全性高。
肺周围型病变;CT引导经皮肺穿刺;支气管内超声引导经支气管镜肺穿刺活检;诊断价值
周围型肺癌病灶范围较小,距离主支气管较远,直接支气管镜检查往往难以发现病灶,而开胸或胸腔镜肺活检创伤大、风险高[1]。CT引导经皮肺穿刺能获取病灶组织标本,是周围型肺癌的重要检查手段,但易导致气胸、咯血,或使原有咯血症状加重[2-3]。近年来,支气管内超声引导经支气管镜肺穿刺活检(endobronchial ultrasound-guided transbronchial lung biopsy,EBUS-TBLB)技术逐渐成熟,并发症发生率低[4-5],但技术操作难度较高。本研究旨在观察CT引导经皮肺穿刺与EBUS-TBLB在诊断肺周围型病变的应用对比,以期为临床选择合适的活检方法提供参考。
1 资料与方法
1.1 一般资料
选取2012年1月-2014年1月西南医科大学附属医院呼吸内科452例肺周围型病灶患者。其中,男性251例,女性201例;年龄43~78岁,平均(58.36±7.24)岁;合并基础疾病:高血压75例,慢性阻塞性肺疾病52例;经胸部CT检查可见肺周围孤立性结节或肿块,病灶部位:右肺上叶170例,右肺下叶113例,左肺上叶69例,左肺下叶100例。根据肺活检方法不同,分为常规CT引导组(常规CT引导经皮肺穿刺)180例,强化CT引导组(强化CT引导经皮肺穿刺)132例,EBUS-TBLB组140例(超声引导经支气管镜肺活检)。所有患者有详细临床资料,肺部病变符合肺周围型病变的界定标准,气管镜下未发现病变,所有患者经手术病理或临床综合分析及临床随访诊断明确。本研究报请医院伦理委员会批准,告知研究事项后患者均签署知情同意书。
1.2 检查方法
1.2.1 常规CT引导经皮肺穿刺活检 检查前禁食、水12 h,常规进行X线胸片、三维CT明确病变取材部位和穿刺时的体位,教会患者进行恰当的呼吸运动以配合穿刺。对病灶再次进行CT扫描(日本东芝CT定位显像机),并确定穿刺针(意大利HS Hospital Service SPA公司Precisa穿刺活检针16G×15 cm)的深度、角度、与肺脏和病灶的相对位置。明确皮肤穿刺点,指导患者取仰卧、侧卧、俯卧位,以满足穿刺体位的需求。常规碘伏消毒、5%利多卡因局部浸润麻醉后,于患者屏气时迅速进针至病灶中心。再次扫描确定穿刺针的位置,注意避开肺血管,切取病变标本,将其浸入4%甲醛溶液中固定后送病理学检查。
1.2.2 强化CT引导经皮肺穿刺活检 穿刺操作前静脉注射增强造影剂,行肺增强CT检查,通过对病灶进行强化显像,准确判断病灶及肺血管的位置。在增强CT扫描下,避开病变坏死组织及肺血管进行穿刺活检。其余操作同常规CT引导经皮肺穿刺。
1.2.3 支气管内超声引导经支气管镜肺穿刺活检检查前禁食>8 h,行胸部CT检查明确病变部位。使用BF-P260F型可弯曲气管镜(日本Olympus公司),将支气管内超声(endobronchial ultrasound,EBUS)探头置入鞘管并用固定装置将其固定。患者平卧,连接心电监护仪,用2%利多卡因5 ml雾化吸入全身麻醉,将支气管镜经鼻孔插入,并根据CT检查结果逐渐移至病灶部位支气管,明确支气管活检孔道入口。随后插入引导鞘管包裹的超声小探头,根据EBUS探头成像结果确认到达肺外周病灶后,标记超声进入深度,移除探头,套管保留在原位,送入活检钳和细胞刷,根据超声标记的深度,活检取出组织后固定、送检。
1.3 诊断标准
1.3.1 穿刺活检结果 如穿刺活检组织病理切片或穿刺液涂片找的恶性肿瘤细胞,则定义为穿刺活检结果阳性;反之,则定义为阴性。
1.3.2 患者最终确诊结果 符合下列条件之一者可最终确诊为恶性肿瘤,定义为最终诊断阳性:①开胸或胸腔镜手术病理组织学结果诊断为恶性肿瘤;②临床表现及相关检查综合分析,以及临床随访均支持恶性肿瘤。临床随访支持恶性肿瘤指:随访过程中发现肿块进行性增大或出现转移,且排除其他器官原发恶性肿瘤存在;或随访过程中发现抗肿瘤药物或放疗效果显著,治疗后肿块显著缩小甚至消失;或随访过程中发现其他器官或部位肿瘤,活检证实为其转移灶。符合下列条件之一者可最终确诊为良性肿瘤,定义为最终诊断阴性:①开胸或胸腔镜手术病理组织学结果诊断为良性肿瘤;②临床表现及相关检查综合分析,以及临床随访均支持良性肿瘤。临床随访支持良性肿瘤指:随访过程中发现肿块未经治疗病灶显著缩小甚至消失;或随访过程中发现抗菌药物或抗结核药物效果显著,治疗后肿块显著缩小甚至消失;或随访时间>1年,肿块稳定无明显变化。
1.4 观察指标
观察指标包括取材满意率、肺癌确诊率、气胸、咯血或咯血增大率,以及3种检测方法的敏感性、特异性和准确性。取材满意率指穿刺活检取得的组织学标本量足以满足病理学分析的需要。敏感性=真阳性例数/(真阳性例数+假阴性例数)×100%。特异性=真阴性例数/(真阴性例数+假阳性例数)×100%。准确性=(真阳性例数+真阴性例数)/总例数×100%。
1.5 统计学方法
数据分析采用SPSS 21.0统计软件,计量资料以均数±标准差(±s)表示,用方差分析,计数资料以频数和率表示,采用χ2检验或Fisher精确概率法,进一步两两比较的检验水准α=0.017,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较
3组患者在性别、年龄、合并基础疾病、病灶分布、病灶大小、病灶距胸壁位置等基线资料比较,差异无统计学意义(P>0.05)。见表1。
2.2 3组患者穿刺检查结果及取材满意率、肺癌确诊率比较
常规CT引导组、强化CT引导组、EBUS-TBLB组的取材满意率比较,差异无统计学意义(χ2=0.802,P=0.670)。常规CT引导组确诊肺癌153例(85.00%),其中腺癌93例,鳞癌36例,鳞腺混合癌12例,小细胞肺癌12例;强化CT引导组确诊肺癌109例(82.58%),其中腺癌80例,鳞癌16例,鳞腺混合癌4例,小细胞肺癌9例;EBUS-TBLB组确诊肺癌111例(79.29%),其中腺癌90例,鳞癌16例,鳞腺混合癌4例,小细胞肺癌1例;3种穿刺活检方法在肺癌确诊率方面比较,差异无统计学意义(χ2=1.783,P=0.410)。见表 2。
2.3 3组患者气胸、咯血量或咯血量增大率比较
3种穿刺活检方法在气胸发生率、咯血或咯血增大率方面比较,差异有统计学意义(χ2=52.849和51.606,P=0.000),其中两两比较,EBUS-TBLB 组气胸发生率低于常规CT引导组和强化CT引导组(χ2=42.840和 7.287,P=0.000和 0.007);强化 CT引导组在气胸发生率、咯血或咯血增大率方面低于常规 CT引导组(χ2=19.158和 25.030,P=0.000);在咯血或咯血增大率方面,EBUS-TBLB组低于常规CT引导组(χ2=37.905,P=0.000),EBUS-TBLB 组与强化CT引导组比较,差异无统计学意义(χ2=1.450,P=0.229)。见表 2。
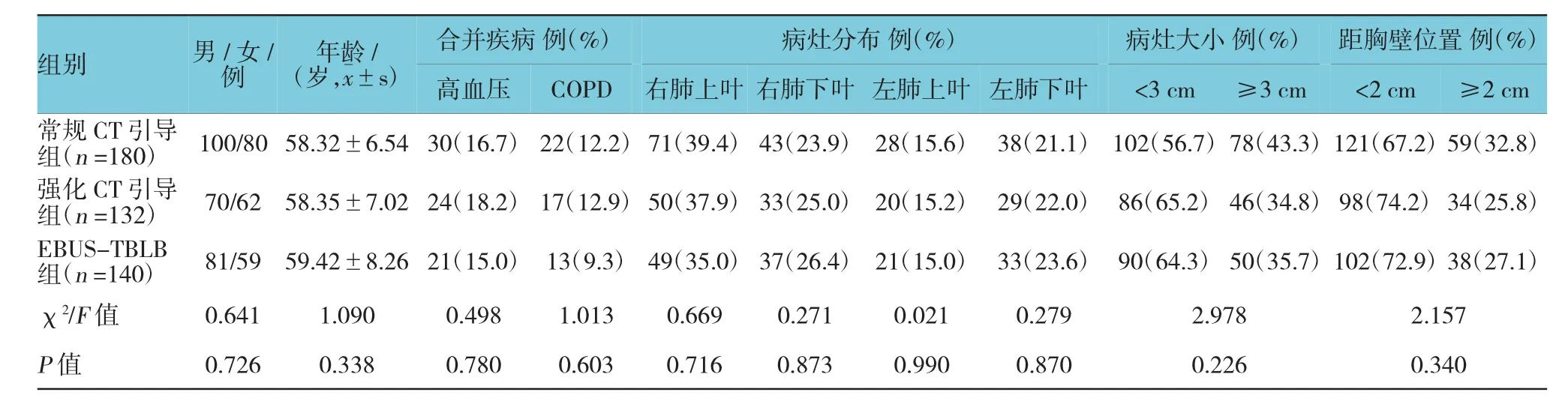
表1 3组患者一般资料比较
2.4 3种穿刺方法的敏感性、特异性及准确性
常规CT引导组、强化CT引导组及EBUS-TBLB组诊断肺周围型病变的敏感性分别为93.87%、92.37%和90.98%,特异性均为100.00%,准确性为94.44%、93.18%和92.14%,3组方法的敏感性、特异性及准确性均较高。见表3。
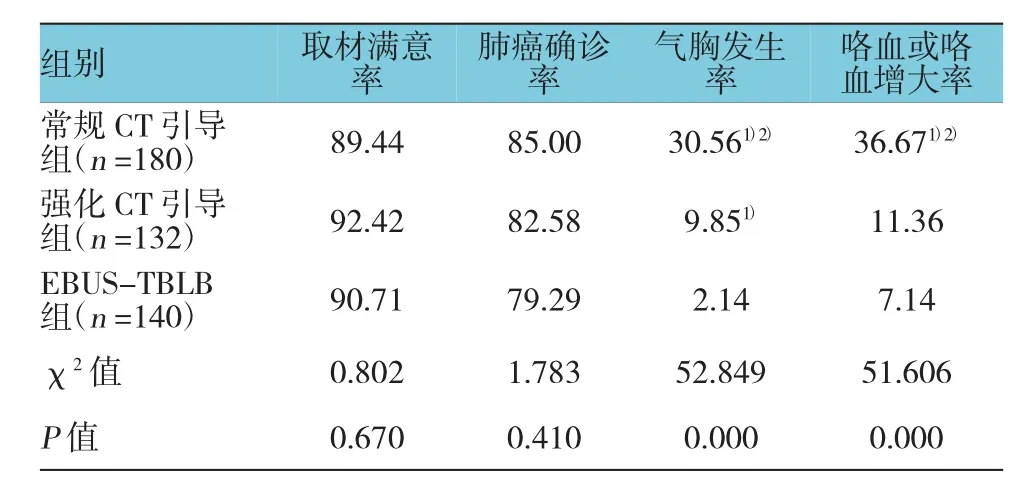
表2 3种检查方法取材满意率、肺癌确诊率、气胸、咯血或咯血增大率比较 %
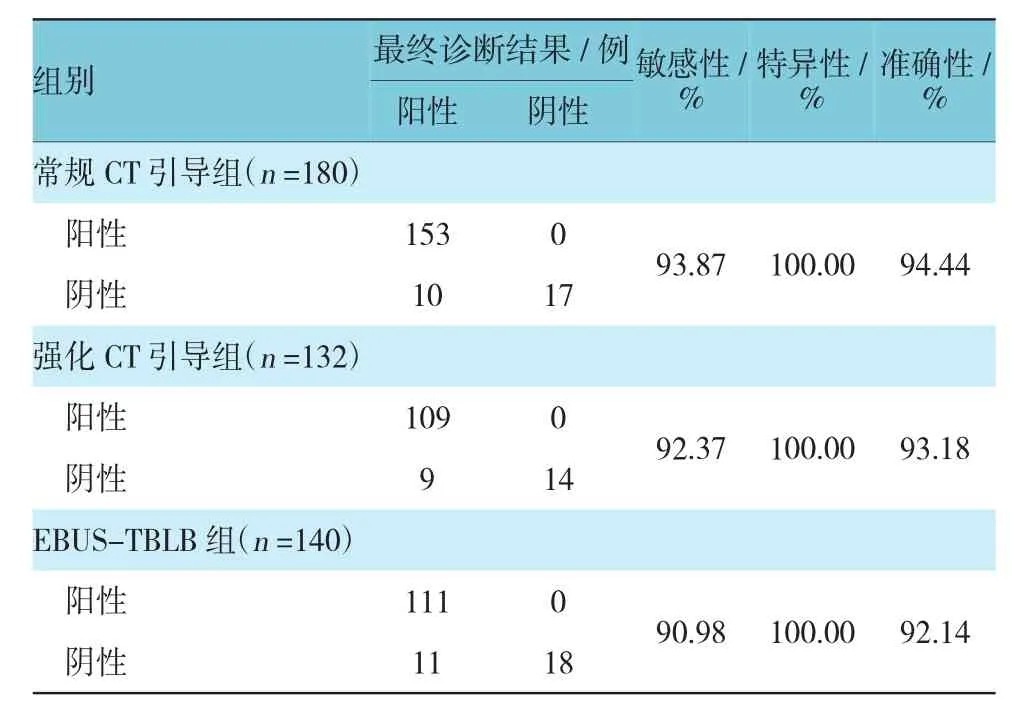
表3 3组检测的敏感性、特异性及准确性比较
2.5 病灶大小及位置对3种穿刺方法取材满意率、肺癌确诊率及并发症发生率的影响
2.5.1 肺部肿瘤直径<3 cm亚组与≥3 cm亚组常规CT引导组患者中,肺部肿瘤直径<3 cm亚组与≥3 cm亚组的取材满意率及肺癌确诊率比较,差异无统计学意义(P>0.02);肺部肿瘤直径<3 cm亚组的气胸发生率与肺部肿瘤直径≥3 cm亚组比较,差异有统计学意义(P<0.05),肺部肿瘤直径<3 cm亚组的气胸发生率高于肺部肿瘤直径≥3 cm亚组;肺部肿瘤直径<3 cm亚组的咯血或者咳血增大率与肺部肿瘤直径≥3 cm亚组比较,差异有统计学意义(P<0.05),肺部肿瘤直径<3 cm亚组的咯血或者咳血增大率低于肺部肿瘤直径≥3cm亚组。强化CT引导组和EBUS-TBLB组患者中,肺部肿瘤直径<3 cm亚组与≥3 cm亚组的取材满意率、肺癌确诊率、气胸发生率及咯血或者咳血增大率比较,差异无统计学意义(P>0.02)。见表 4~6。
2.5.2 病灶距离胸壁<2 cm亚组和≥2 cm亚组常规CT引导组和强化CT引导组患者中,病灶距离胸壁<2 cm亚组与≥2 cm亚组的取材满意率、肺癌确诊率及咳血或咳血增大率比较,差异无统计学意义(P>0.05);病灶距离胸壁≥2 cm亚组的气胸发生率与病灶距离胸壁<2 cm亚组比较,差异有统计学意义(P<0.05),病灶距离胸壁≥2 cm亚组的气胸发生率高于病灶距离胸壁<2 cm亚组。EBUS-TBLB组患者中,病灶距离胸壁<2cm亚组与≥2 cm亚组的取材满意率、肺癌确诊率、气胸发生率及咯血或者咳血增大率比较,差异无统计学意义(P>0.05)。见表7~9。
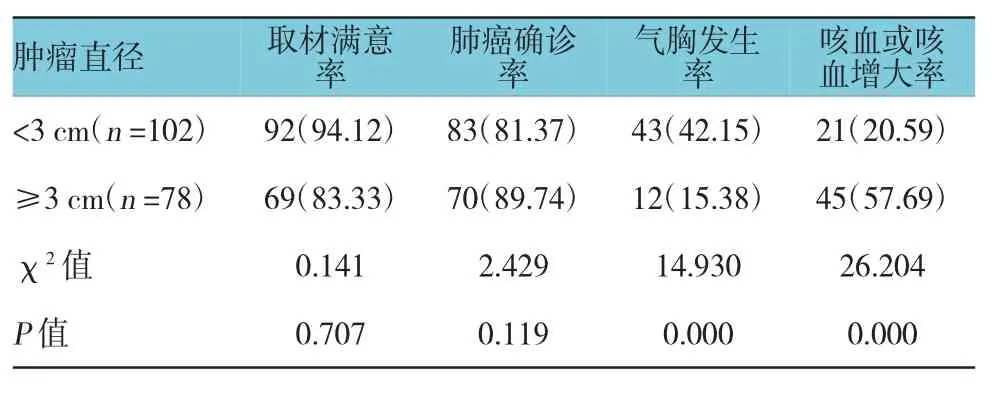
表4 病灶大小对常规CT引导组患者取材满意率、肺癌确诊率及并发症发生率的影响 例(%)
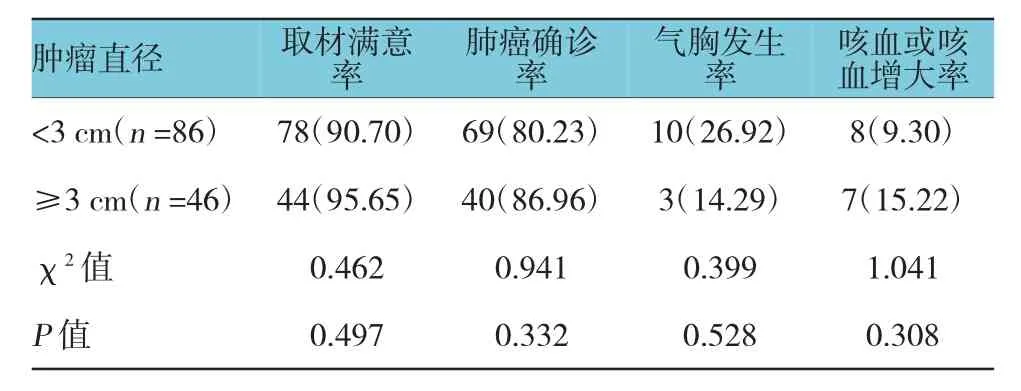
表5 病灶大小对强化CT引导组患者取材满意率、肺癌确诊率及并发症发生率的影响 例(%)

表6 病灶大小对EBUS-TBLB组患者取材满意率、肺癌确诊率及并发症发生率的影响 例(%)
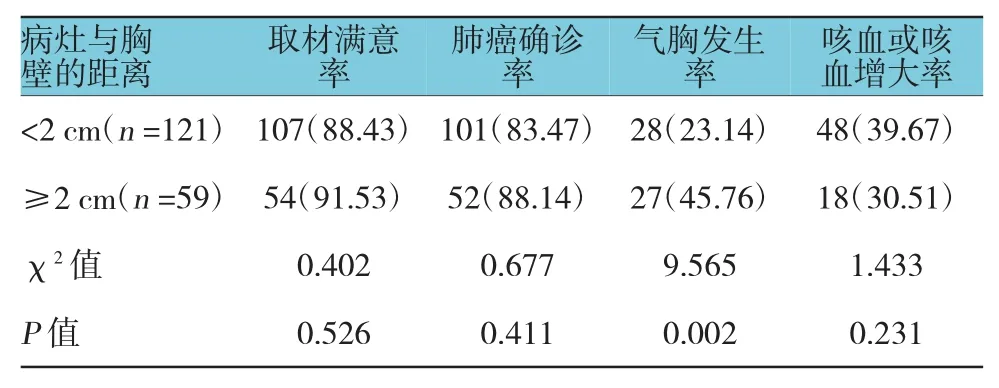
表7 病灶位置对常规CT引导组患者取材满意率、肺癌确诊率及并发症发生率的影响 例(%)
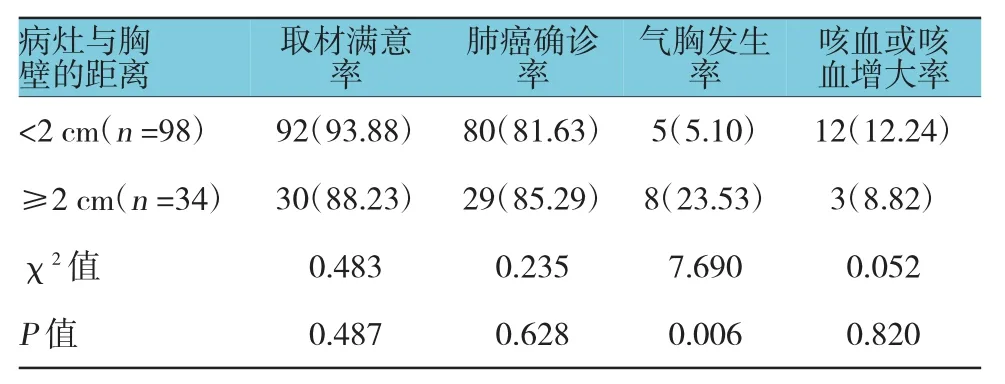
表8 病灶位置对强化CT引导组患者取材满意率、肺癌确诊率及并发症发生率的影响 例(%)

表9 病灶位置对EBUS-TBLB组患者取材满意率、肺癌确诊率及并发症发生率的影响 例(%)
3 讨论
肺癌是我国城镇发病率最高的一种恶性肿瘤,随着工业发展,肺癌发病人数呈逐年上升的趋势。肺癌早期症状和呼吸道其他疾病相似,极易发生误诊和漏诊,一旦出现典型症状,则一般到晚期,错过手术治疗的黄金时期[6],因此肺癌的病死率极高。因此早期诊断、早期治疗是改善患者预后的主要方法。病理检查结果是诊断肺癌的金标准,但病变组织标本获取的准确率直接影响诊断结果的判断[7]。
在肺癌检查中,痰查脱落细胞操作简单,无创伤,费用低廉,是诊断肺癌最常规的病理学方法。但脱落细胞的形态和结构与新鲜组织有很大差异,且痰标本中取得的脱落细胞数量非常少,痰中瘤细胞的检出率<10%,诊断肺癌的敏感性低、特异性差[8]。支气管镜检查也是诊断肺癌的常规手段,对段支气管以上的肺癌检出率较高。周围型肺癌大多位于肺脏的周边,支气管镜检查难以取得病理组织标本,低取材成功率和确诊率不利于肺癌的诊断和治疗[9]。
影像学辅助下经皮穿刺肺活检时可以动态地观察病灶及与正常肺组织、心脏和血管等结构的相互关系,动态明确活检针的进针方向和深度;整个操作在局部麻醉下完成,患者依从性好,能提高活检的准确性和安全性[10]。经超声引导下支气管镜肺活检术检查时使用径向超声探头,能到达支气管末端及周围肺组织,可清晰显示管腔外病变,病变部位定位准确,活检成功率高;检查在超声直视下进行,病变部位与周围组织、结构的界限清晰,不仅能提高取材成功率,还能预防及减少肺活检后气胸、咯血的发生[11]。
王焕勤等[12]报道,30例经超声引导支气管镜肺活检术的患者恶性病变检查诊断22例,均未发生气胸、大咯血等并发症。本研究中,笔者对3种穿刺方法进行回顾性研究发现,3种穿刺活检方法在取材满意率、肺癌确诊率等方面比较,差异无统计学意义,3种穿刺活检方法的诊断准确率、敏感性、特异性均较高,但经超声引导支气管镜肺活检术的气胸发生率低于常规CT引导经皮肺穿刺和强化CT引导经皮肺穿刺,国内外学者也有类似的文献报道[13-14]。有研究显示,强化CT经皮肺穿刺可以发现并避开血运丰富区、液化坏死组织,比常规CT经皮肺穿刺取出成功率高,并发症率发生率低[15],强化CT比常规CT有助于发现较少见的血管源性病变如动静脉畸形,从而避免误穿血管源性病变造成病灶大出血危及患者生命。本研究中笔者发现,强化CT引导经皮肺穿刺虽然在取材成功率、肺癌确诊率方面与常规CT引导经皮肺穿刺比较,无明显优势,但强化CT引导经皮肺穿刺组在气胸发生率、咯血或咯血增大率方面低于常规CT引导经皮肺穿刺组。以上结果说明从穿刺安全性方面考虑,经超声引导支气管镜肺活检优于强化CT引导经皮肺穿刺,强化CT引导经皮肺穿刺优于常规CT经皮肺穿刺。
进一步研究笔者发现,在常规CT引导经皮肺穿刺组患者,病灶大小与气胸发生率及咳血或咳血增大率密切相关,肺部肿瘤直径<3 cm亚组气胸发生率高于肺部肿瘤直径≥3 cm亚组,肺部肿瘤直径<3 cm亚组,咯血或者咳血增大率低于肺部肿瘤直径≥3 cm亚组,但在强化CT引导经皮肺穿刺组患者,病灶大小与气胸发生率及咳血或咳血增大率无相关性,可能是因为强化CT引导下穿刺可以避开病变坏死组织及肺血管进行,减少穿刺次数,降低气胸发生率及咳血或咳血增大率。分析病灶与胸壁的距离对3组穿刺活检方法的影响笔者发现,在常规CT引导经皮肺穿刺组和强化CT引导经皮肺穿刺组患者中,气胸的发生率均与病灶至胸壁的距离密切相关,距离胸壁较近的病灶,CT引导下穿刺气胸的发生率较低,笔者的研究结果与国内外其他研究结果一致[15]。
综述所述,常规CT引导、强化CT引导经皮肺穿刺,以及超声引导经支气管镜肺活检均可作为肺周围型病变的诊断手段,其中超声引导经支气管镜肺活检损伤小、安全性高。然而在实际临床应用中应结合患者的具体情况、病变的位置、病灶的大小,以及操作者对3种穿刺方法掌握的熟练程度作出最佳选择,以提高诊断的阳性率,减少并发症的发生。
[1]TOBA H,KONDO K,MIYOSHI T,et al.Fluoroscopy-assisted thoracoscopic resection after computed tomography-guided bronchoscopic metallic coil marking for small peripheral pulmonarylesions[J].Eur J Cardiothorac Surg,2013,44(2):e126-e132.
[2]王昌国,曾大雄,雷伟,等.CT引导下经皮肺穿刺与超声引导下经支气管镜肺活检对肺周围型病变的诊断价值[J].中华结核和呼吸杂志,2015,38(12):897-900.
[3]于波,刘顺寿.CT导引下经皮肺穿刺对于肺癌疾病的诊断意义[J].中国肿瘤临床,2008,35(12):688-689.
[4]罗广裕,徐国良,李茵.实时超声支气管镜引导下经支气管针吸活检术对肺癌的诊断作用[J].中国肿瘤临床,2011,38(21):1338-1341.[5]顾岩,王立红,贺岚,等.超声引导经皮穿刺肺活检的临床应用[J].中华全科医学,2010,8(10):1243-1244.
[6]胡彦,郭清奎,杨斌,等.超声定位下穿刺活检诊断肺周围型占位性病变的临床应用价值[J].山东医药,2014,42:62-64.
[7]李明,彭爱梅,张国良,等.支气管超声下经引导鞘肺活检术诊断肺周围性病变的价值[J].中华结核和呼吸杂志,2014,37(1):36-40.
[8]RIVERA M P,MEHTA A C,WAHIDI M M.Establishing the diagnosis of lung cancer:diagnosis and management of lung cancer,3rd ed:American college of chest physicians evidence-based clinical practiceguidelines[J].Chest,2013,143(Suppl 5):142-165.
[9]CARDOSO L V,SOUZA JUNIOR A S.Clinical application of CT and CT-guided percutaneous transthoracic needle biopsy in patients with indeterminate pulmonary nodules[J].J Bras Pneumol,2014,40(4):380-388.
[10]WIENER R S,SCHWARTZ L M,WOLOSHIN S,et al.Population-based risk for complications after transthoracic needle lung biopsy of a pulmonary nodule:an analysis of discharge records[J].Ann Intern Med,2011,155(3):137-144.
[11]赵锐,包郁,周凌霄,等.经导向鞘引导的超声支气管镜技术对周围型肺癌的诊断价值[J].中国内镜杂志,2015,21(6):583-586.
[12]王焕勤,王静.支气管超声下经引导鞘管肺活检术对肺外周病变的诊断价值[J].中华实用诊断与治疗杂志,2015,29(9):910-912.
[13]朱然,刘璠,马江伟,等.不同引导方式经皮肺活检对周围型肺癌的诊断价值比较研究[J].中国实用内科杂志,2015,35(1):53-55.
[14]EVISON M,CROSBIE P A,MORRIS J,et al.Can computed tomography characteristics predict outcomes in patients undergoing radial endobronchial ultrasound-guided biopsy of peripheral lung lesions[J].J Thorac Oncol,2014,9(9):1393-1397.
[15]刘斌,张洪.增强CT引导下经皮肺穿刺活检术的应用研究[J].天津医药,2015,43(4):429-431.
(童颖丹 编辑)
Comparison of endobronchial ultrasound-guided transbronchial lung biopsy and CT-guided percutaneous lung biopsy of peripheral pulmonary lesions
Yuan Zhou,Shu-kai Deng
(Department of Respiratory Medicine,the Affiliated Hospital of Southwest Medical University,Luzhou,Sichuan 646000,China)
ObjectiveTo study diagnostic value of CT-guided and enhanced CT-guided percutaneous lung biopsy and endobronchial ultrasound-guided transbronchial lung biopsy(EBUS-TBLB)in patients with pulmonary peripheral lesions.MethodsIn this study 452 patients suspected as pulmonary peripheral lesions from January 2012 to January 2014 were divided into conventional CT-guided group(180 cases),enhanced CT-guided group(132 cases)and EBUS-TBLB group (140 cases).Tissue-obtaining accuracy rate,accuracy rate of lung cancer diagnosis,incidences of complications,sensitivity,accuracy and specificity were compared among the three biopsy methods.ResultsThe incidences of pneumothorax and hemoptysis or the increasing rate of hemoptysis in the EBUS-TBLB and enhanced CT-guided groups were significantly lower than those in the conventional CT-guided group (P<0.05).The incidence of pneumothorax in the EBUS-TBLB group was significantly lower than that in the enhanced CT-guided group (P<0.05).The sensitivity,specificity and accuracy of the three detection methods were high.The lesion diameter was in close correlations with pneumothorax incidence,and hemoptysis or hemoptysis increasing rate in the conventional CT-guided group (P<0.05),and there was a close correlation between pneumothorax incidence and the lesion location in the conventional CT-guided and the enhanced CT-guided groups(P<0.05).ConclusionsConventional CT-guided and enhanced CT-guidedpercutaneous lung biopsy and EBUS-TBLB can be used as diagnostic methods of pulmonary peripheral lesions,among them EBUS-TBLB has the advantages of little injury and high safety.
pulmonary peripheral lesion;CT-guided percutaneous lung biopsy;endobronchial ultrasoundguided transbronchial lung biopsy;diagnostic value
R563
A
10.3969/j.issn.1005-8982.2017.12.022
1005-8982(2017)12-0106-06
2016-08-29
邓述恺,E-mail:zy_1959@126.com

