高龄经产妇巨大儿的相关因素及妊娠结局分析
赵悦淑++黄婷婷++王蕊++王素贞++张龙梅
[摘要] 目的 探讨二胎政策下高龄经产妇分娩巨大儿的相关因素及妊娠结局。方法 回顾性分析2015年10月— 2016年9月在郑州大学第三附属医院(以下简称“该院”) 分娩巨大儿(胎儿出生体重≥4 000 g)的112例高龄经产妇的分娩资料作为研究组, 并与同期分娩正常体重儿(2 500 g≤出生体重<4 000 g)的1 102例高龄经产妇的分娩资料作为对照组,比较两组临床资料及妊娠结局情况。结果 研究组分娩孕龄、产次、妊娠期糖尿病发生率分别为(39.27±1.03)周、(2.49±0.68)次、13.39%,明显高于对照组的(38.47±1.73)周、(2.18±0.48)次、6.17%;而研究组产检≥5次为72.32%,低于对照组的80.76%;研究组新生儿窒息、胎儿窘迫发生率,经阴道分娩者的总产程、产时及产后2 h出血量、羊水量均高于对照组;差异有统计学意义(P<0.05)。结论 二胎政策开放后,高龄经产妇增加,应加强对高龄经产妇的管理,针对其分娩巨大儿的高危因素,指导合理饮食,适当活动,控制体重增长过速,定时产检,降低巨大儿发生率,并选择合适分娩方式,改善母婴结局。
[关键词] 高龄;经产妇; 巨大儿;相关因素;妊娠结局
[中图分类号] R714 [文献标识码] A [文章编号] 1674-0742(2017)05(b)-0060-04
[Abstract] Objective To study the related factors and pregnant outcome of giant babies delivered by the elder primipara under the two children policy. Methods 112 cases of elder primipara giving birth to the giant babies (birth weight≥4 000 g) in our hospital from October 2015 to September 2016 were selected as the research group, while 1 102 cases of elder primipara giving birth to the normal-weight children(2 500 g≤birth weight<4 000 g) at the same period were selected as the control group, and the clinical data and pregnant outcome situation were compared between the two groups. Results The delivery pregnant age, parity and incidence rate of diabetes during the pregnancy period in the research group were obviously higher than those in the control group[(39.27±1.03)weeks, (2.49±0.68)times, 13.39% vs (38.47±1.73)weeks, (2.18±0.48)times, 6.17%], but the antenatal care ≥5 in the research group was lower than that in the control group(72.32% vs 80.76%), and the incidence rate of neonatal asphyxia and fetal distress, total labor course and labor time of vaginal delivery women and bleeding amount and amniotic fluid volume during 2 hours after labor in the research group were higher than those in the control group, and the differences between groups were statistically significant(P<0.05). Conclusion After the release of two-children policy, the elder primipara increase, and we should enhance the management of elder primipara, guide the rational dieting according to the high-risk factors of giant babies, properly do some exercises, control the rapid weight increase, conduct the regular antenatal care, reduce the incidence rate of giant babies, select the proper delivery method and improve the maternal and infant outcome.
[Key words] Senile; Primipara; Giant baby; Related factors; Pregnant outcome
巨大兒(macrosomia)指胎儿体重达到或者超过4 000 g。目前欧美国家定义为胎儿体重达到或者超过4 500 g。巨大儿国内发生率约为7%,国外发生率为15.1%,男胎多于女胎[1]。随着我国二胎政策全面开放,高龄产妇及经产妇增多,以及近年来营养过剩致巨大儿的孕妇增多,巨大儿的发生率增加较快。近年来,在临床上运用各种方法来估计胎儿出生体重,但估计的准确性并不高,仍存在较大误差。然而高龄经产妇是巨大儿的高发人群,因此,有必要对高龄经产妇巨大儿的相关因素及对妊娠结局进行分析。该研究回顾性分析了2015年10月— 2016年9月在该住院分娩的112例巨大儿高龄经产妇的分娩资料,分析影响巨大儿的相关因素及其对妊娠结局的影响,现报道如下。
1 资料与方法
1.1 一般资料
方便收集在该院住院分娩的11 952例产妇资料,共分娩巨大儿(体重≥4 000 g)812例,发生率6.79%。高龄产妇1 880例, 分娩巨大儿140例(7.45%),其中体重≥4 500 g者(特大儿)14例,占巨大儿总数的10.00%;高龄经产妇1 473例,分娩巨大儿112例(7.60%);高龄初产妇407例, 分娩巨大儿28例(6.88%)。选取112例分娩巨大儿的高龄经产妇作为研究组(高龄经产妇巨大儿组);选取同期1 102例分娩正常体重儿(2 500 g≤体重<4 000 g )的高龄经产妇作为对照组(高龄经产妇正常体重儿组)。研究组年龄35~48岁,平均年龄(37.88±2.58)岁,对照组年龄35~50岁,平均年龄(37.55±2.47)岁,两组孕产妇均为女性、单胎、无严重内外科合并症,两组样本上述资料差异无统计学意义(P>0.05)。
1.2 方法
对研究组和对照组孕妇分娩孕龄、孕次、产次、分娩方式、母婴结局、瘢痕子宫再次妊娠率、产检次数等进行回顾性对比分析。
1.3 统计方法
采用SPSS 21.0统计学软件进行数据分析,计量资料采用两独立样本t检验, 计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
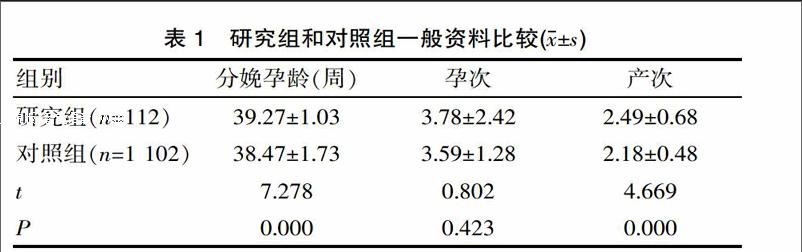
2.1 研究组和对照组临床资料比较
研究组分娩孕龄、产次均高于对照组,其差异有统计学意义(P<0.05);而孕次虽高于对照组,但其差异无统计学意义(P>0.05) 。见表1。
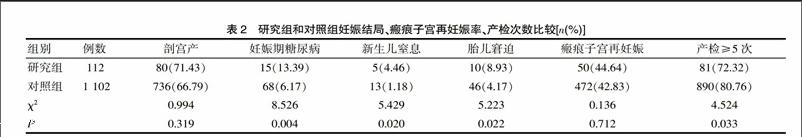
2.2 研究组和对照组妊娠结局、瘢痕子宫再妊娠率、产检次数比较
研究组中妊娠期糖尿病、新生儿窒息、胎儿窘迫发生率均高于对照组, 产检≥5次低于对照组,差异有统计学意义(P<0.05);而剖宫产发生率、瘢痕子宫再妊娠率虽高于对照组,但差异无统计学意义(P>0.05)。见表2。
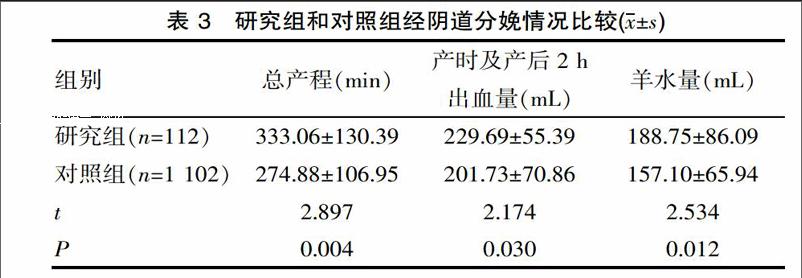
2.3 研究组和对照组经阴道分娩情况比较
研究组经阴道分娩者32例(28.57%),对照组经阴道分娩者366例(33.21%),差异无统计学意义(P<0.05)。研究组中经阴道分娩者的总产程、产时及产后2 h出血量、羊水量均高于对照组,其差异有统计学意义(P<0.05)。见表3。
3 讨论
3.1 二胎政策下高龄经产妇增多
二胎政策全面实施后,越来越多符合生育政策的家庭计划生育二胎。根据统计,现阶段全国有1 600~2 100万生育一孩的夫妇,其中约有65%左右的夫妇期望生育二胎,大約每年将会增加110~210万孩子[2],而其中超过35岁的女性占大多数。随着女性生育年龄增大、妊娠次数增多,巨大儿发生率明显增加,而且高龄经产妇妊娠易出现并发症或合并症,使不良结局发生率明显增高[3],给母婴带来的不利影响也越来越大。
3.2 高龄经产妇分娩巨大儿的相关因素
该研究结果中,研究组分娩孕龄(39.27±1.03)周、产次(2.49±0.68)次、妊娠期糖尿病发生率13.39%,均明显高于对照组的(38.47±1.73)周、(2.18±0.48)次、6.17%,差异有统计学意义(P<0.05),这与相关报道相符[4-5]。而研究组产检≥5次为72.32%低于对照组的80.76%,高龄经产妇大多自认为有生产经验,妊娠期未进行正规规范的产检,得不到系统监测和临床干预[6], 没有科学合理的营养指导而致营养过剩,可能造成胎儿体重过大,进而导致巨大儿的发生。据多项临床研究[7-9]表明,巨大儿发生的发生率和孕早期BMI、妊娠期糖尿病、孕期增重过大、过期妊娠等多种因素密切相关,其中妊娠期糖代谢异常是巨大儿发生的高危因素[10]。
3.3 高龄经产妇分娩巨大儿的分娩方式及不良妊娠结局
该研究中,高龄经产妇剖宫产率较高(71.43%),瘢痕子宫再次妊娠率也比较高(44.64%),这是由于可能大多数患者担心子宫破裂等风险,而选择剖宫产终止妊娠[11]。根据研究结果显示,多次剖宫产明显增加了前置胎盘的发生率[12]。对于瘢痕子宫再次妊娠者,易发生前置胎盘和胎盘植入,易导致产时或产后出血,若处理不当将导致不良妊娠结局[13]。对于一些患者,未能记清末次月经时间,而且近期没有进行系统超声检查以及临产后未能及时住院完善相关检查、监测胎儿状况等,这都会影响临床医生评估胎儿对宫缩的耐受性及胎儿体重的准确性,再加上高龄、产次间隔时间长,产程中易出现宫缩乏力,产程长,致使胎儿窘迫、新生儿窒息等发生率增高。国外有多项研究表明,巨大儿导致的母婴并发症增加,包括产程异常、产时产后出血量增加、胎儿窘迫、新生儿窒息率等的可能性明显高于正常体重新生儿[14],这与该研究报道相符。
3.4 建议干预措施
高龄经产妇巨大儿发生率较高,但目前尚不能通过产前诊断来确定巨大儿的发生。巨大儿的诊断一般是通过临床表现、产科查体以及超声进行产前预测,但是不能作为明确诊断巨大儿的指标。所以,应加强高龄经产妇孕前和孕期干预。孕前应认真评估,孕期规范产前检查,对于部分妊娠期特有疾病,预防优于治疗。重视营养门诊,根据孕早期BMI推荐孕期体重的合理增长范围,建立完整的GDM孕前咨询、指导孕妇孕期合理饮食、运动,预防巨大儿及GDM的发生。重视糖尿病筛查试验,所有孕产妇24~28周均应行OGTT检查,及时发现糖尿病,对于血糖高者,积极控制血糖,降低巨大儿发生率。孕妇在临产前应及早入院,及时进行相关检查,对已预测可能为巨大儿, 胎位不正或合并糖尿病孕妇的巨大儿应选择相对安全的分娩方式,适当放宽剖宫产指征。对于骨盆条件好且胎位正的巨大儿产妇,可以在严密观察下阴道试产,如出现产程异常,应立即行剖宫产终止妊娠,保证母儿安全并减并发症的发生。
综上所述,①要为可能发生巨大儿的高龄经产妇制定科学合理的指南手册,从生活习惯中防止巨大儿的发生;②临床医生要重视巨大儿的产前预测及诊断,及时明确诊断并做好监测干预措施;③对于已诊断可能为巨大儿的产妇,根据检查结果正确选择分娩方式,尽可能地降低对母儿的损伤。
[参考文献]
[1] 谢幸,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2013:116-117.
[2] 石一复.开放“二胎”政策与妇产科的重任[J].中国计划生育和妇产科,2014(2):3-5.
[3] 孟茜,林鹏.二胎政策开放与未开放高危妊娠妇女分布人群差异性调查[J]. 中国妇幼保健, 2016(20):4266-4268.
[4] Fuchs K,Gyamfi C.The influence of obstetric practices on late prematurity[J].Clin Perinatol,2008,35(2):343-360.
[5] 马玉燕.“单独二孩”政策带给产科的问题和挑战[J].中华全科医师杂志, 2015,14(3):161-162.
[6] Khalil A,Syngelaki A,Maiz N,et al.Maternal age and adverse pregnancy outcome:a cohort study[J].Ultrasound Obstet Gynecol,2013,42(6):634-643.
[7] Alsammani MA,Ahmed SR.Fetal and maternal outcomes in pregnancies complicated with fetal macrosomia[J].N Am J Med Sci,2012,4(6):283.
[8] 陳海天,胡明晶,王广涵,等.广东巨大儿发病率调查及高危因素分析[J].中山大学学报:医学科学版,2012,33(2):276.
[9] Fuchs F, Bouyer J, Rozenberg P, et al. Adverse maternal outcomes associated with fetal macrosomia: what are the risk factors beyond birthweight[J].BMC Pregnancy Childbirth, 2013,13(1):90.
[10] 孙平平,李华萍,赵芳.妊娠期糖代谢异常导致巨大儿发生的危险因素分析[J].实用妇产科杂志,2012,28(1):64.
[11] 候磊,李光辉,邹丽颖,等.全国剖宫产率及剖宫产指征构成比调查的多中心研究[J].中华妇产科杂志,2014,49(10):728-735.
[12] Milosevic J,Lilic V,Tasic M,et al.Placental complications after aprevious cesarean section[J].Med Pregl,2009,62(5-6):212-216.
[13] 徐焕,李笑天.瘢痕子宫再生育风险的对策[J].中国计划生育和妇产科,2014,6(7):14-17.
[14] Engin Oral,Arzu ,C.Perinatal and maternal outcomes of fetal macrosomia[J].European Journal of Obstetrics & Gynecology and Reproductive Biology,2001(99):167.
(收稿日期:2017-02-08)

