血小板相对变化度与脓毒症患者病情严重程度及预后的关系
潘思梦, 刘玉静, 贺黉裕, 郑毅隽, 诸杜明, 罗 哲*, 居旻杰
1. 复旦大学附属中山医院重症医学科, 上海 200032 2. 复旦大学附属中山医院护理部, 上海 200032
·短篇论著·
血小板相对变化度与脓毒症患者病情严重程度及预后的关系
潘思梦1△, 刘玉静2△, 贺黉裕1, 郑毅隽1, 诸杜明1, 罗 哲1*, 居旻杰1
1. 复旦大学附属中山医院重症医学科, 上海 200032 2. 复旦大学附属中山医院护理部, 上海 200032
目的: 探讨外周血血小板计数的变化度与脓毒症患者病情及预后的关系。方法: 收集2015年3月至2016年6月复旦大学附属中山医院重症医学科(ICU)收治的102例脓毒症患者的相关临床资料。比较血小板相对变化度高低患者相关临床特征的差异,分析血小板相对变化度与病情严重程度及患者死亡率的关系。结果: 患者的血小板相对变化度与患者入ICU时的急性生理与慢性健康评分Ⅱ (r=-0.397,P<0.001)、脓毒症相关性器官功能衰竭评分(r=-0.317,P=0.001) 评分负相关。多因素回归分析显示,血小板相对变化度是脓毒症患者ICU死亡的独立预测因素(OR=0.174, 95% CI 0.040~0.758,P=0.02)。结论: 脓毒症患者外周血血小板计数的变化程度能较好地反映疾病严重程度,且与患者ICU死亡率密切相关。
脓毒症; 血小板计数; 相对变化度;死亡率
脓毒症是感染和创伤等诱发的全身性剧烈炎症反应并引起组织器官继发性损伤的临床症候群[1]。尽管目前对感染性疾病的管理有很大进展,但脓毒症仍然严重影响公众健康[2]。重症脓毒症和脓毒症性休克是危重患者最常见的死亡原因,致死率可达40%[3-4]。血小板减少通常发生于重症脓毒症患者。而血小板减少可使患者的免疫功能降低,导致感染加重与扩散[5]。目前研究仅局限于血小板绝对计数与脓毒症预后关系的研究[6-8],而对血小板计数相对变化度与脓毒症严重程度及预后关系的研究较少。因此,本研究对此进行了探讨,以期为脓毒症的预后预测寻找新的敏感指标,指导今后的临床治疗。
1 资料与方法
1.1 一般资料 选择2015年3月至2016年6月复旦大学附属中山医院重症医学科(intensive care unit, ICU)的脓毒症患者102例。脓毒症诊断符合2001美国危重病医学会及欧洲重症医学会的脓毒症诊断标准[1]。排除标准:年龄<18岁、孕产妇、获得性免疫缺陷综合征(AIDS)、长期使用免疫抑制剂、既往有血小板减少相关病史的患者。本研究通过医院医学伦理委员会审核,所有患者知情同意并签署知情同意书。
1.2 分组与干预 计算血小板相对变化度,即第3天血小板计数-第1天血小板计数)/第1天血小板计数。按相对变化度的中位值,将患者分为高变化组和低变化组。所有患者的治疗均在ICU专科医师的参与下,按照重症医学科的诊疗常规及脓毒症治疗临床指南进行。
1.3 观察指标 比较两组患者的年龄、性别、入ICU时的急性生理及慢性健康评分Ⅱ( acute physiology and chronic health evaluation Ⅱ, APACHE Ⅱ)、序贯器官衰竭评估(sequential organ failure assessment, SOFA )评分、入ICU当天及第3天的实验室检查数据(血小板计数、白细胞计数等)、是否机械通气等资料。

2 结 果
2.1 患者的基本临床资料 102例患者中,男性75例,女性27例;平均年龄为(68±1.4)岁。81例患者接受外科手术治疗,21例患者接受内科治疗。82例患者在ICU治疗期间接受机械通气,平均通气时间(6.8±1.7) d;另20例患者未行机械通气。平均血小板相对变化度=-0.139,中位血小板相对变化度=-0.15。
2.2 两组患者相关临床资料比较 与血小板变化度高的患者相比,血小板变化度低的患者年龄较大、入ICU时APACHE Ⅱ评分较高、白细胞计数较低、氨基末端利钠肽前体水平较高、ICU死亡率较高,住院时间、住ICU时间、机械通气时间均较长,差异均有统计学意义(P<0.05,表1)。
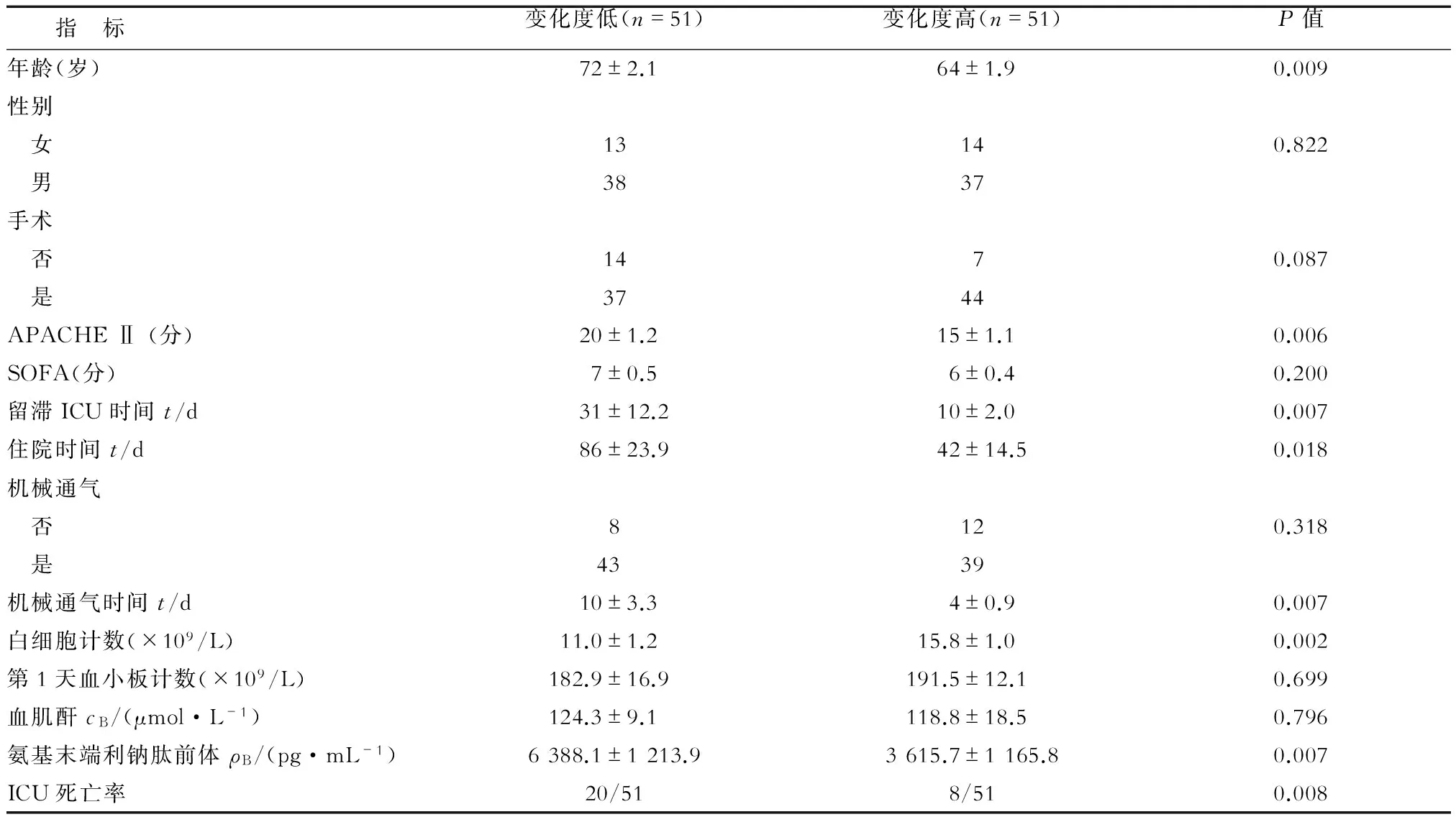
表1 血小板相对变化度高、低患者的基本临床资料比较
2.3 血小板相对变化度与疾病严重程度的关系 血小板相对变化度与入ICU时APACHE Ⅱ(r=-0.397,P<0.001)及SOFA评分(r=-0.317,P=0.001)负相关(图1)。
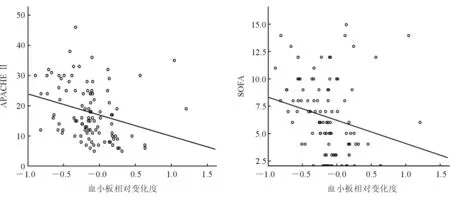
图1 血小板相对变化度与疾病严重程度的关系
2.4 血小板相对变化度与ICU死亡率的关系
2.4.1 单因素分析结果 单因素Logistic回归分析显示,血小板相对变化度与ICU死亡率相关(OR=0.288, 95% CI 0.113~0.739,P=0.01)。而单计入ICU时的血小板计数时,未发现血小板计数与ICU死亡率有相关性。
2.4.2 多因素分析结果 多因素Logistic回归分析显示,血小板相对变化度(OR=0.174, 95% CI 0.040~0.758,P=0.02)与SOFA评分、是否手术治疗、是否机械通气为ICU死亡的独立预测指标,而入ICU时的血小板计数则与ICU死亡率无关(表2)。
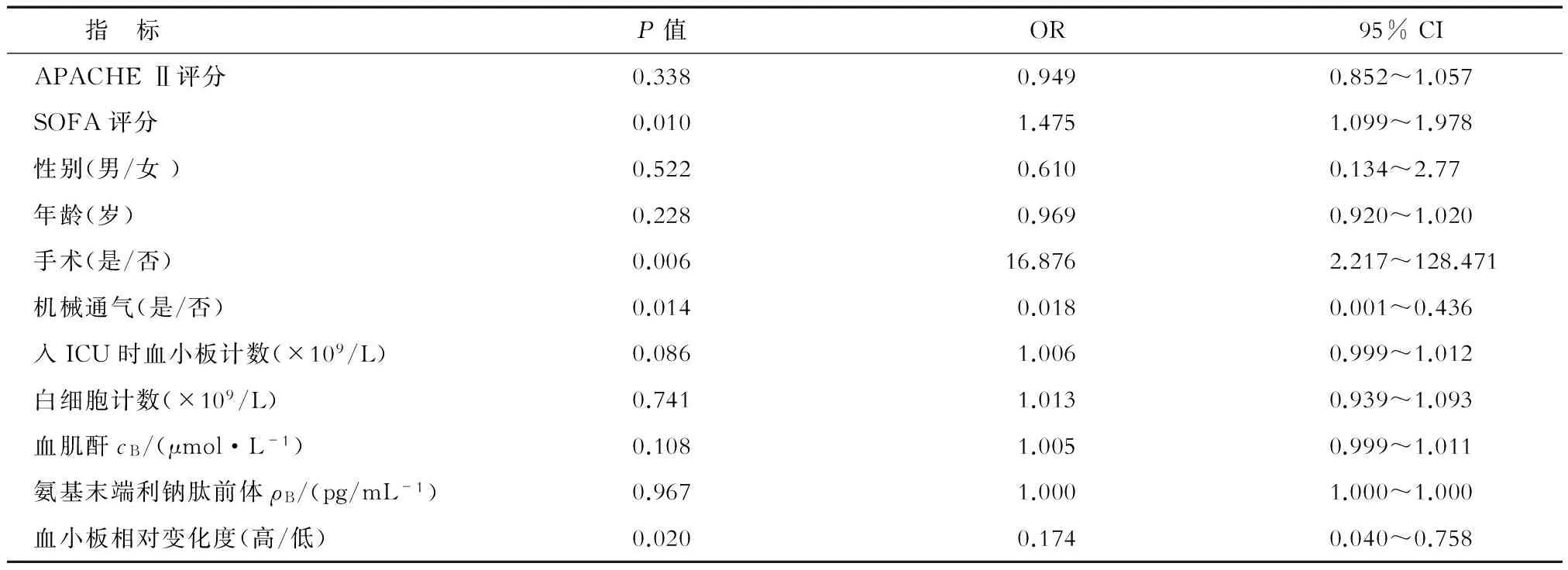
表2 ICU死亡率的多因素回归分析
3 讨 论
脓毒症因其发病率高、致死率高,严重影响危重患者的预后,是重症医学领域的研究热点之一[1]。脓毒症患者的血小板减少通常发生于重症脓毒症患者;脓毒症引起免疫反应失调、内皮细胞紊乱,进而激活凝血系统,导致血小板活化及消耗增加[9-10]。而Vanderschueren等[11]研究发现而脓毒症是ICU患者血小板减少的主要病因。
本研究发现,血小板相对变化度越低,即入ICU第3天的血小板计数较第1天降低越多,则患者的ICU死亡率越高,与研究[12]结论基本一致。研究[5]认为,这可能与血小板减少后,患者免疫功能下降,导致感染的加重与扩散有关。此外,本研究还发现,血小板相对变化度与患者脓毒症严重程度负相关,血小板相对变化度越低,患者入ICU时的APACHE Ⅱ评分、SOFA评分越高,即患者病情越重。而SOFA评分也是脓毒症诊断和预后判断的重要指标[13]。
对于重症脓毒症患者,多种治疗措施,如抗感染、血液净化、体外膜肺氧合(extracorporeal membrane oxygenation, ECMO)治疗等,能降低血小板计数。因此,血小板相对变化度能反映病情和治疗敏感性,从而能较好地预测预后。本研究发现,脓毒症患者入ICU时血小板计数水平与其ICU死亡率无关,与研究[8]结果一致。也有研究[6-7]认为,入ICU时血小板减少的程度与脓毒症患者的预后相关。因此,我们认为,动态分析血小板的变化对于指导脓毒症病情及预后判断可能更有意义。
综上所述,本研究显示,血小板相对变化度能反映脓毒症患者病情,且与其死亡率相关。但是本研究为单中心回顾性研究,且样本量偏小,存在选择性偏倚。因此,本研究结论还有待进一步的多中心大样本研究来验证。
[ 1 ] VINCENT J L, OPAL S M, MARSHALL J C, et al. Sepsis definitions: time for change[J]. Lancet, 2013, 381(9868):774-775.
[ 2 ] FLEISCHMANN C, SCHERAG A, ADHIKARI N K, et al. Assessment of Global Incidence and Mortality of Hospital-treated Sepsis. Current Estimates and Limitations[J]. Am J Respir Crit Care Med, 2016, 193(3):259-272.
[ 3 ] ANGUS D C, VAN DER POLL T. Severe sepsis and septic shock[J]. N Engl J Med, 2013, 369(9):840-851.
[ 4 ] COHEN J, VINCENT J L, ADHIKARI N K, et al. Sepsis: a roadmap for future research[J]. Lancet Infect Dis,2015, 15(5):581-614.
[ 5 ] DE STOPPELAAR S F, VAN 'T VEER C, CLAUSHUIS T A, et al. Thrombocytopenia impairs host defense in gram-negative pneumonia-derived sepsis in mice[J]. Blood, 2014, 124(25):3781-3790.
[ 6 ] CLAUSHUIS T A, VAN VUGHT L A, SCICLUNA B P, et al.Thrombocytopenia is associated with a dysregulated host response in critically ill sepsis patients[J]. Blood, 2016, 127(24):3062-3072.
[ 7 ] TSIRIGOTIS P, CHONDROPOULOS S, FRANTZESKAKI F, et al. Thrombocytopenia in critically ill patients with severe sepsis/septic shock: prognostic value and association with a distinct serum cytokine profile[J]. J Crit Care,2016, 32:9-15.
[ 8 ] VENKATA C, KASHYAP R, FARMER J C,et al.Thrombocytopenia in adult patients with sepsis: incidence, risk factors, and its association with clinical outcome[J]. J Intensive Care,2013, 1(1):9.
[ 9 ] SCHOUTEN M, WIERSINGA W J, LEVI M,et al. Inflammation, endothelium, and coagulation in sepsis[J]. J Leukoc Biol,2008, 83(3):536-545.
[10] 茜金强,寿松涛. 脓毒症患者血浆皮质醇水平的动态变化及临床意义[J]. 中国临床医学, 2014, 21(1): 9-13.
[11] VANDERSCHUEREN S, DE WEERDT A, MALBRAIN M, et al. Thrombocytopenia and prognosis in intensive care[J]. Crit Care Med, 2000, 28(6):1871-1876.
[12] AKCA S, HAJI-MICHAEL P, DE MENDONÇA A,et al. Time course of platelet counts in critically ill patients[J]. Crit Care Med, 2002, 30(4):753-756.
[13] SINGER M, DEUTSCHMAN C S, SEYMOUR C W,et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3)[J]. JAMA, 2016, 315(8):801-810.
[本文编辑] 姬静芳
Relationship between the relative variability of blood platelet count and the severity and prognosis of sepsis
PAN Si-meng1△, LIU Yu-jing2△, HE Hong-yu1, ZHENG Yi-jun1, ZHU Du-ming1, LUO Zhe1*, JU Min-jie1
1. Department of Critical Care Medicine, Zhongshan Hospital, Fudan University, Shanghai 200032, China 2. Department of Nursing, Zhongshan Hospital, Fudan University, Shanghai 200032, China
Objective: To evaluate the relationship between the relative variability of the platelet count in peripheral blood and the severity and prognosis of sepsis patients. Methods: Clinical data of 102 sepsis patients admitted to the Department of Critical Care Medicine (ICU), Zhongshan Hospital, Fudan University from March 2015 to June 2016 were collected. The clinical characteristics of patients with high and low platelet relative variability were compared. The relationship between the relative variability of blood platelet count and the severity of disease and mortality were analyzed. Results: The relative variability of the platelet count was negatively associated with the SOFA (Spearmanr=-0.317,P=0.001) and APACHE Ⅱ (Spearmanr=-0.397,P<0.001) scores upon admission into ICU. Multivariate regression analysis showed that the relative variability of platelet count was an independent predictor of ICU mortality in sepsis patients (OR=0.174, 95% CI 0.040-0.758,P=0.02). Conclusions: The relative variability of platelet count in sepsis patients can reflect the severity of the disease and predict the ICU mortality of these patients.
sepsis; blood platelet count; relative variability; mortality
2016-10-24 [接受日期] 2016-11-07
复旦大学附属中山医院人才培养计划-优秀青年计划(2015ZSYXQN29). Supported by the Grant for the Outstanding Young from Zhongshan Hospital, Fudan University(2015ZSYXQN29).
潘思梦, 住院医师. E-mail: pan.simeng@zs-hospital.sh.cn; 刘玉静, 护师. E-mail: liu.yujing@zs-hospital.sh.cn
10.12025/j.issn.1008-6358.2017.20160978
R 364.5
A
△共同第一作者(Co-first authors).
*通信作者(Corresponding author). Tel: 021-64041990-3659, E-mail: luo.zhe@zs-hospital.sh.cn

