叶酸对不良妊娠结局孕鼠脂质代谢的影响*
吴淑娴 宣佳利
(安徽人口职业学院,安徽 池州 247100)
叶酸对不良妊娠结局孕鼠脂质代谢的影响*
吴淑娴 宣佳利
(安徽人口职业学院,安徽 池州 247100)
目的 旨在探讨叶酸对不良妊娠结局孕鼠脂质代谢的影响作用。方法 选取80只清洁级ICR小鼠建立不良妊娠孕鼠模型。80只孕鼠被随机分成4组,对照组20只(等剂量生理盐水灌胃),模型组16只(腹腔注射细菌脂多糖20 μg/kg·d),叶酸干预A组20只(腹腔注射叶酸20 mg/kg·d,1 h后腹腔注射菌脂多糖20 μg/kg·d),叶酸干预B组20只(腹腔注射叶酸25 mg/kg·d,腹腔注射菌脂多糖20 μg/kg·d),干预14 d后,断颈处死孕鼠开腹,记录各组孕鼠吸收胎数、死胎数和活胎数,称量活胎体重及活胎胎盘重量。测定和比较4组孕鼠TC、TG、LDL-C和HDL-C表达;测定和比较4组孕鼠ApoA1和ApoB表达。结果 叶酸干预组和对照组孕鼠吸收胎数和死胎数均显著低于模型组孕鼠(P<0.01),活胎体重和活胎胎盘重量均显著高于模型组孕鼠(P<0.01)。叶酸干预B组孕鼠妊娠情况优于叶酸干预A组。叶酸干预组和对照组孕鼠TC、TG和LDL-C表达均显著低于模型组孕鼠(P<0.05),HDL-C高于模型组孕鼠(P<0.05)。叶酸干预B组LDL-C表达显著低于叶酸干预A组(P<0.05)。叶酸干预组和对照组孕鼠ApoA1表达均显著高于模型组孕鼠(P<0.05),ApoB表达显著低于模型组孕鼠(P<0.01)。叶酸干预B组ApoA1表达高于叶酸干预A组,ApoB表达低于叶酸干预A组,差异有统计学意义(P<0.05)。结论 孕期叶酸补充可以降低孕鼠不良妊娠结果和改善不良妊娠孕鼠脂代谢功能。
叶酸;不良妊娠;孕鼠;脂质代谢
脂代谢功能障碍可致产妇体重上升,影响胎儿发育甚至导致死胎,从而提高不良妊娠发生率[1]。研究表明[2],叶酸不足可致机体内同型半胱氨酸表达下降,造成胎盘早剥及先兆子痫等妊娠期产妇危重症,甚至引发复发性流产。报道还显示[3],叶酸通过调节SREBP-1c、 ACC和FAS等基因表达,引导脂肪生成相关酶基因转录并调控此类酶活性,影响脂肪合成及代谢。基于此,本研究选取80只清洁级ICR小鼠建立不良妊娠孕鼠模型,采取人工注射叶酸的方式干预孕鼠妊娠,从而有效纠正不良妊娠发生及促使脂质代谢路径恢复,现将结果报告如下。
1 材料和方法
1.1 动物来源 80只清洁级ICR小鼠购自北京金牧阳实验动物养殖有限责任公司,动物证号:SYXK(京)2015-0008,雌鼠40只,体质量28~32 g,雄鼠40只,体质量34~38 g,周龄7~10周。
1.2 孕鼠模型建立 交配时,雌鼠和雄鼠2∶1于夜9:00同笼,次日晨7:00检查到阴栓雌鼠定为受孕第0 d。经检查全部雌鼠受孕,置于恒温25 ℃、净化及通风良好鼠舍内自由进食和饮水,喂养7 d后均存活。
1.3 孕鼠分组及给药方式 80只孕鼠被随机分成4组,对照组20只(等剂量生理盐水灌胃),模型组16只(腹腔注射细菌脂多糖20 μg/kg·d),叶酸干预A组20只(腹腔注射叶酸20 mg/kg·d,1 h后腹腔注射菌脂多糖20 μg/kg·d),叶酸干预B组20只(腹腔注射叶酸25 mg/kg·d),腹腔注射菌脂多糖20 μg/kg·d),干预14 d后,断颈处死孕鼠开腹,记录各组孕鼠吸收胎数、死胎数和活胎数,称量活胎体重及活胎胎盘重量。
1.4 血脂相关指标测定 各组孕鼠处死前,抽取尾部静脉血5 ml,3200 r/min离心5 min,取上清液,用日立 7600 全自动生化分析仪测定孕鼠血清总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白(LDL-C)和高密度脂蛋白(HDL-C)表达。
1.5 载脂蛋白表达测定 孕鼠处死后,取肝脏2 mg粉碎,滴入0.9%氯化钠注射液后混匀,12000 r/min离心5 min,取上清液BCA法测定肝脏蛋白浓度,后ELISA法测定载脂蛋白A1(ApoA1)和载脂蛋白B(ApoB)表达,操作步骤按照试剂盒说明书执行,试剂盒均购自上海北加生化试剂有限公司,上酶标仪读出ApoA1和ApoB的450nm测吸光密度(OD)[5]。
1.6 观察指标 记录和比较4组孕鼠吸收胎数、死胎数和活胎体重及活胎胎盘重量;测定和比较4组孕鼠TC、TG、LDL-C和HDL-C表达;测定和比较4组孕鼠ApoA1和ApoB表达。

2 结 果
2.1 孕鼠不良妊娠情况 叶酸干预A组、叶酸干预B组和对照组孕鼠吸收胎数和死胎数均显著低于模型组孕鼠(P<0.01);叶酸干预A组、叶酸干预B组和对照组孕鼠活胎体重和活胎胎盘重量均显著高于模型组孕鼠(P<0.01)。叶酸干预B组孕鼠妊娠情况优于叶酸干预A组,其吸收胎数及死胎数均显著低于叶酸干预A组(P<0.05)。见表1。

表1 各组孕鼠妊娠情况对比
注:与模型组比较,*P<0.05,**P<0.01;与对照组比较,#P<0.05;与叶酸干预A组比较,△P<0.05。
2.2 孕鼠血脂指标比较 叶酸干预A组、叶酸干预B组和对照组孕鼠TC、TG和LDL-C表达均显著低于于模型组孕鼠(P<0.05),HDL-C高于模型组孕鼠(P<0.05)。叶酸干预B组TC、TG表达低于叶酸干预A组,HDL-C高于叶酸干预A组,LDL-C表达显著低于叶酸干预A组(P<0.05)。见表2。
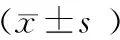
表2 孕鼠各项血脂指标比较
注:与模型组比较,*P<0.05,**P<0.01;与对照组比较,#P<0.05;与叶酸干预A组比较,△P<0.05。
2.3 孕鼠血脂蛋白比较 叶酸干预A组、叶酸干预B组和对照组孕鼠ApoA1表达均显著高于模型组孕鼠(P<0.05),ApoB表达显著低于模型组孕鼠(P<0.01)。叶酸干预B组ApoA1表达高于叶酸干预A组,ApoB表达低于叶酸干预A组,差异比较有统计学意义(P<0.05),见表3。

表3 孕鼠血脂蛋白对比±s)
注:与模型组比较,*P<0.05,**P<0.01;与对照组比较,#P<0.05;与叶酸干预A组比较,△P<0.05。
3 讨 论
叶酸属于机体主要的B族维生素,具有较强的水溶性[6],可作为甲基供体参与碳单位循环,促进机体合成体内核酸、调控DNA甲基化、丝氨酸及甘氨酸生化转化等代谢反应[7]。研究表明[8],叶酸在胚胎发育中起着重要的维持作用,可促使胚胎细胞分裂、增殖及分化,故妊娠产妇体内叶酸消耗速度较快,从而影响胎儿正常发育而出现不良妊娠。
报道称[9],通过对孕鼠孕早中期人工补充叶酸可降低胎仔神经管畸形,降低死胎数量,保证胎仔正常发育。本研究中,叶酸干预组孕鼠吸收胎数和死胎数显著低于模型组孕鼠(P<0.01),而活胎体重和活胎胎盘重量均显著高于模型组孕鼠(P<0.01)。这表明孕期补充叶酸能够降低孕鼠死胎和不良胎数量,促进胎儿发育,提高新生小鼠重量,有效抑制不良妊娠。研究还发现叶酸干预B组孕鼠妊娠情况优于叶酸干预A组,其吸收胎数及死胎数均显著低于叶酸干预A组(P<0.05),表明高剂量叶酸对孕鼠的安胎效果更明显,笔者推断叶酸抑制不良妊娠可能存在剂量依赖性,但未设置更高剂量对比组,故该结论需要进一步研究补充。
叶酸携带活性甲基化基团,能够作为S-腺苷甲硫氨酸(SAM)合成的甲基提供者,促使基因启动子区甲基化,调控肝脏中的脂肪代谢[10],故叶酸水平可影响孕期产妇肝脏脂肪代谢关键因子的表达,从而影响脂代谢。在本研究中,叶酸干预组和对照组孕鼠TC、TG和LDL-C表达均显著低于模型组孕鼠(P<0.05),HDL-C高于模型组孕鼠(P<0.05)。叶酸干预B组TC、TG表达低于叶酸干预A组,HDL-C高于叶酸干预A组,LDL-C表达显著低于叶酸干预A组(P<0.05),这表明注射叶酸可有效补充孕期小鼠叶酸量,调控甲基代谢,从而促使TC、TG及LDL-C下降和HDL-C上升,影响脂代谢。
ApoA1和ApoB分别是高密度及低密度脂蛋白主要的载脂蛋白,前者表达下降和后者ApoB表达升高均是冠心病危险因素。研究显示[11],载脂蛋白作为血清内脂蛋白组分,直接参与转运、清除和分解血清脂质,其表达则是影响脂代谢紊乱的重要因素。在本研究实验结果中,叶酸干预组和对照组孕鼠ApoA1表达均显著高于模型组孕鼠(P<0.05),ApoB表达显著低于模型组孕鼠(P<0.01),表明叶酸干预可能通过提升ApoA1表达和抑制ApoB表达促使不良妊娠孕鼠肝脏中脂代谢途径恢复,从而影响TC、TG、LDL-C和HDL-C表达。
综上所述,孕期叶酸补充可以降低孕鼠不良妊娠结果和改善不良妊娠孕鼠脂代谢功能,为人安全妊娠及生育提供临床指导。
[1] 王瑾, 蔡艳, 曹鲁泉,等. 同型半胱氨酸、叶酸、维生素B12与不良妊娠的相关性研究[J]. 中国妇幼保健, 2015, 30(35):6203-6204.
[2] 庄璟怡, 应豪, 王德芬. 小剂量链脲佐菌素建立妊娠期糖尿病大鼠模型的研究[J]. 现代妇产科进展, 2014(8):607-610.
[3] 马若嘉, 仇小强, 詹一科. 维生素E及叶酸对高血糖孕鼠子代心肌细胞凋亡的影响[J]. 现代预防医学, 2015, 42(2).
[4] 闫时, 王晶晶, 宋昭逸,等. 妊娠期肝内胆汁淤积症孕鼠子代胆固醇代谢与胰岛素抵抗及相关基因在肝脏中的表达[J]. 中国妇幼保健, 2016, 31(2):386-390.
[5] El-Mani S, Charlton K E, Flood V M, et al. Limited knowledge about folic acid and iodine nutrition in pregnant women reflected in supplementation practices[J]. Nutrition & Dietetics, 2014, 71(4):236-244.
[6] 王亚娟, 张丽勇. 孕鼠宫内轻度高糖环境及出生后高脂饮食对子鼠体质量和脂代谢的影响[J]. 中国妇幼保健, 2016, 31(1):177-179.
[7] Peters B A, Hall M N, Liu X, et al. Folic Acid and Creatine as Therapeutic Approaches to Lower Blood Arsenic: A Randomized Controlled Trial[J]. Environmental Health Perspectives, 2015, 123(12):1294-1301.
[8] Okoye C N, Ogwu D, Ihedioha J I, et al. Effects of methanolic leaf extract of Telfairia occidentalis (Hook f.) on the reproductive indices of female albino rats[J]. Scientific Journal of Veterinary Advances, 2015, 4:25-31.
[9] Geenes V, Chappell L C, Seed P T, et al. Association of severe intrahepatic cholestasis of pregnancy with adverse pregnancy outcomes: a prospective population-based case-control study[J]. Hepatology, 2014, 59(4):1492-1504.
[10] 严倩, 姜凌, 王文兴,等. 孕期个体化补充叶酸对母婴结局的影响[J]. 山东医药, 2015,38(1):64-65.
[11] 詹一科, 仇小强, 马若嘉. 叶酸对高血糖孕鼠子代心脏发育相关蛋白表达的影响[J]. 安徽医科大学学报, 2014,40(7):905-909.
Effect of folic acid on the lipid metabolism in pregnant rats with adverse pregnancy outcome
WU Shu-xian Xuan Jia-Li
(Population in Anhui Vocational College Teaching Assistant, Chizhou 247100,China)
Objective: To investigate the effect of folic acid on the lipid metabolism in pregnant rats with adverse pregnancy outcome. Methods: Eighty clean grade ICR mice were selected to establish the models of pregnant rats with adverse pregnancy. Eighty pregnant rats were randomly divided into 4 groups, 20 rats in the control group (normal saline gavage), 16 rats in the model group (intraperitoneal injection of LPS 20 g/kg kg·d), 20 rats in the folic acid intervention group A (intraperitoneal injection of folic acid 20 mg/kg·d, 1h after intraperitoneal injection of lipopolysaccharide from 20 g/kg·d), folic acid 20 rats in group B (intraperitoneal injection of folic acid 25 mg/kg·d, intraperitoneal injection of lipopolysaccharide from 20 g/kg·d), 14d after the intervention, the abdomens of the decapitated of pregnant rats were opened, and absorption fetus number, the number of still births and live births, living fetal and fetal placental weights. The expression of HDL-C, TG, LDL-C and TC were measured and compared in the 4 groups. The expressions of ApoA1 and ApoB were determined and compared between the 4 groups. Results:Folic acid intervention group and control group's absorption fetus number and the number of stillbirths in pregnant rats were significantly lower than those in the model group (P<0.01), fetal weight and live fetal placental weight were significantly higher than those of model group rats (P<0.01). Pregnancy in pregnant rats of folic acid intervention group B was better than that of folic acid intervention group A. The expressions of TC, TG and LDL-C in the folic acid intervention groups and control group were significantly lower than those in the model group (P<0.05), and the HDL-C was higher than that in the model group (P<0.05). The expression of LDL-C in folic acid group was significantly lower than that in group A (P<0.05). The expressions of ApoA1 in the folic acid intervention groups and the control group were significantly higher than that in the model group (P<0.05), and the expression of ApoB was significantly lower than that of the model group (P<0.01). The expression of ApoA1 in group B was significantly higher than that in group A, the expression of ApoB was lower than that in group A, and the difference was statistically significant (P<0.05). Conclusion:Folic acid supplementation during pregnancy can reduce the adverse pregnancy outcome and improve the function of fat metabolism in pregnant rats with adverse pregnancy.
folic acid; adverse pregnancy; pregnant rats; lipid metabolism
安徽省教育厅高等学校省级质量工程项目(2015sxzx056)。
吴淑娴(1991—),女,安徽池州人,硕士,主要从事药理学科研和教学工作。
R965
A
1004-7115(2017)05-0481-03
10.3969/j.issn.1004-7115.2017.05.001
2016-12-23)

