社区获得性急性下呼吸道感染患儿痰液致病菌特点及其耐药性情况分析
尚志容, 冯莉萍, 罗 静
(四川省绵阳市妇幼保健院 绵阳市儿童医院, 四川 绵阳, 621000)
社区获得性急性下呼吸道感染患儿痰液致病菌特点及其耐药性情况分析
尚志容, 冯莉萍, 罗 静
(四川省绵阳市妇幼保健院 绵阳市儿童医院, 四川 绵阳, 621000)
社区获得性感染; 急性下呼吸道感染; 致病菌特点; 耐药性
急性下呼吸道感染(ALRI)是儿科最常见的呼吸道疾病,严重危害儿童的身体健康,尤其在发展中国家已经成为儿童死亡的主要原因之一[1]。社区获得性ALRI是相对于医院获得性感染而言的,其中社区获得性占绝大多数。引发ALRI的病原主要有细菌、病毒、非典型的病原体等。由于地理环境、医疗条件、经济条件等差别造成ALRI的致病菌及耐药性情况出现一定的地域性特点[2]。为了解本社区获得性ALRI的特征,本研究选取1 646例患儿进行细菌学检测,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2015年7月—2016年7月本院确诊为社区获得性ALRI的患儿1 646例,其中男815例,女831例,年龄为0~12岁。将1 646例患儿依据年龄划分为3组,即0~1岁组(n=755), 1~3岁组(n=594), 3~12岁组(n=297)。本研究获本院医学伦理委员会批准,所有受试对象家属均自愿签署知情同意书。入选标准: ALRI的诊断标准参照《实用儿科学》(7版),男女不限,院外没有抗菌药物治疗史。排除标准:有免疫缺陷病、先天性心脏病者; 入院前病程长于1周者; 确诊或怀疑为医院获得性感染者; 痰液较少或不能采集痰液标本者; 采集的痰液被检验科判断为不合格者。
1.2 研究方法
于患儿未使用抗菌药物治疗前收集痰液。年长患儿晨起用生理盐水漱口后,咯出痰液置于无菌密封管内,婴幼儿晨起喂奶前用无菌密封吸痰管吸取痰液,气管插管患儿直接用无菌密封吸痰管深入气管插管吸取痰液。收集的痰液标本立即送细菌室培养[3], 同时用哥伦比亚琼脂5%羊血平板和巧克力平皿进行接种培养,出现菌落后进行分离,采用法国梅里埃公司VITEK 32细菌鉴定仪进行菌种鉴定,药敏分析仪进行药物敏感性试验。
1.3 统计学处理
本研究的数据采用SPSS 21.0统计学数据处理软件进行处理,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
1 646例患儿痰液细菌病原的检出率为49.9%, 0~1岁组ALRI患儿痰液致病菌阳性率为62.4%, 1~3岁组为43.8%, 3~12岁组为30.6%, 3组患儿痰液致病菌阳性率两两比较,差异有统计学意义(P<0.001)。
2.1 3组ALRI患儿痰培养结果的主要致病菌及其构成比
所有ALRI患儿的主要致病菌依次为肺炎链球菌、流感嗜血杆菌、金黄色葡萄球菌。肺炎链球菌的构成比随年龄的增加而显著升高(P<0.001), 而流感嗜血杆菌、金黄色葡萄球菌的构成比与年龄关系无相关性(P>0.05)。3组患儿痰培养均检出14种以上细菌,其中0~1岁组患儿细菌种类为25种, 1~3岁组为19种, 3~12岁组为16种,结果显示患儿年龄越小,致病菌种类越多。见表1。
2.2 主要致病菌对常用抗菌药物的耐药率
7种致病菌均呈现不同程度的耐药性。以金黄色葡萄球菌的耐药性最突出,对青霉素、阿莫西林、头孢克肟的耐药率高达80%以上,而流感嗜血杆菌对常用抗菌药物较为敏感,耐药率均在7%以下。见表2。
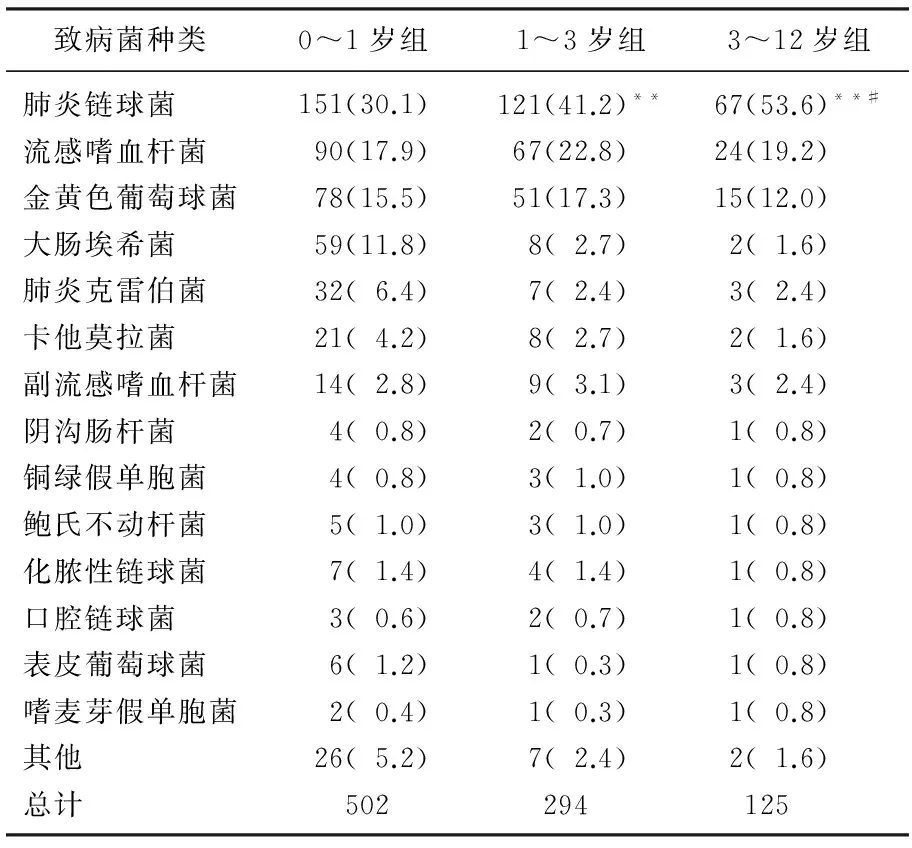
表1 3组ALRI患儿痰培养主要致病菌株数及其构成比[n(%)]
与0~1岁组比较, **P<0.001;
与1~3岁组比较, #P<0.05。
3 讨 论
3.1 社区获得性ALRI的致病菌特点
社区获得性ALRI的病原主要有病毒(如流感病毒、副流感病毒、呼吸道合胞病毒、腺病毒等)、细菌(如肺炎链球菌、流感嗜血杆菌、副流感嗜血杆菌、大肠埃希菌、金黄色葡萄球菌、卡他莫拉菌等)、非典型病原体(如支原体、衣原体)等[4-6]。Çalayan等[7]研究发现, 85%的ALRI可明确病原学诊断,其中病毒感染率为62%, 细菌感染率为53%。郑申健[8]报道了孝感地区1 022例小儿ALRI细菌感染率为50.78%, 这与本研究1 646例患儿痰液细菌病原的检出率49.9%基本一致。ALRI患儿年龄越小细菌感染率越高, 0~1岁患儿的细菌阳性率为62.4%, 1~3岁组为43.8%, 3~12岁组则降为30.6%,因此对于较大儿童尤其是3岁以上者在患病初期可不必盲目使用抗生素,可先做细菌培养,待明确致病菌后再有针对性的选用治疗药物,可提高治愈率,节省医疗成本。患儿年龄越小感染细菌的种类越多, 3组患儿痰培养结果检出14种以上细菌,其中0~1岁患儿细菌种类为25种, 1~3岁组为19种, 3~12岁16种,这可能与年龄较小患儿免疫系统发育不完全,病原菌抵御能力较差有关[9-10]。
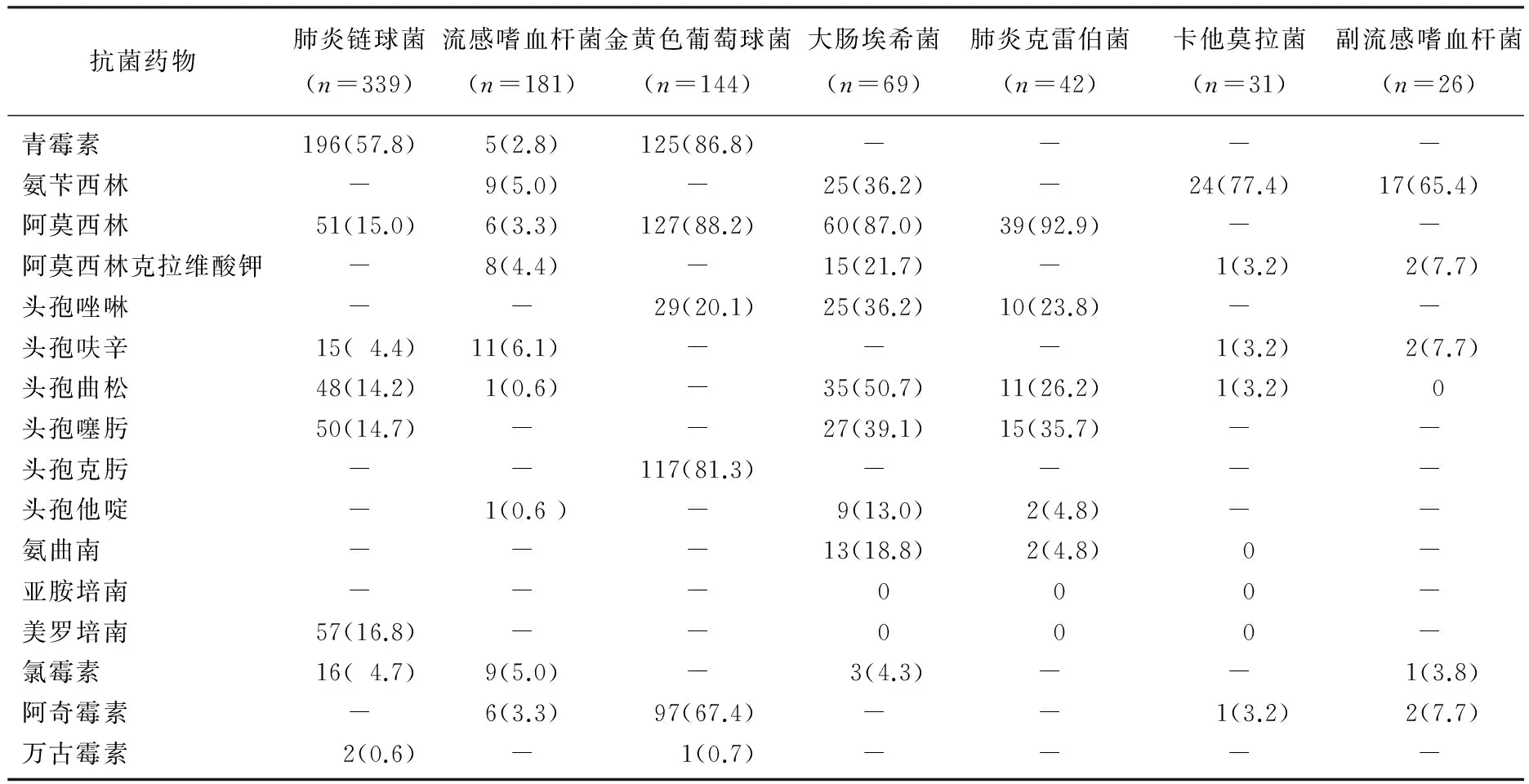
表2 主要致病菌对常用抗菌药物耐药率[n(%)]
2013年修订版的《儿童社区获得性肺炎管理指南》指出肺炎链球菌为儿童期获得性肺炎最常见的病原菌[11], 与本研究的结果一致。本社区ALRI患儿的主要致病菌依次为肺炎链球菌、流感嗜血杆菌、金黄色葡萄球菌。肺炎链球菌的构成比随年龄的增加而显著升高,而流感嗜血杆菌、金黄色葡萄球菌的构成比与年龄关系无相关性。本研究明确了本地区的主要致病菌及其特点,可以为临床预防ALRI提供方向,为建立本地区的流行病学检测体系提供依据。
3.2 ALRI致病菌的耐药性状况
大多数病毒感染的ALRI并无特殊、有效的治疗方法,以对症处理为基本原则; 支原体衣原体感染以大环内酯类抗生素为主; 而细菌感染不仅分类繁多,且每种细菌的地域分布、致病力、耐药性等各具特点[12-16], 是使用抗菌药物数量最多、频率最高的疾病,因此了解致病菌的耐药性状况对临床合理使用抗生素显得尤为关键[17-19]。本文分析了ALRI的7种主要致病菌对常用抗生素的耐药性情况,除流感嗜血杆菌对常用抗菌药物较为敏感,耐药率均在7%以下外,其余致病菌的耐药现象非常突出,尤以金黄色葡萄球菌的耐药性最甚,对青霉素、阿莫西林、头孢克肟的耐药率高达80%以上。因此必须合理使用抗菌药物,提高疾病治愈率,避免抗生素滥用[20-22]。
3.3 治疗社区获得性ALRI临床建议
本次研究ALRI患儿的临床体会主要有以下几点: ① 及早明确病原诊断能够提高ALRI的治愈率,是合理使用抗生素的依据。② 可根据本社区的致病菌特点有针对性的接种疫苗,降低ALRI的患病率。③ 应建立当地的流行病学考察,为指导临床合理使用抗菌药物,避免抗生素滥用,降低当地ALRI的患病率,提高治愈率,保障儿童的健康。
[1] Bhat R Y, Manjunath N. Correlates of acute lower respiratory tract infections in children under 5 years of age in India[J]. Int J Tuberc Lung Dis, 2013, 17(3): 418-22.
[2] Hassali M A, Kamil T K, Yusof F A, et al. General practitioners′knowledge, attitude and prescribing of antibiotics for upper respiratory tract infections in Selangor, Malaysia: findings and implications[J]. Expert review of anti-infective therapy, 2015, 13(4): 1-10.
[3] Samwel M L S, George G, James M S, et al. Human Bocavirus Infection in Children with Acute Respiratory Infection in Nairobi, Kenya[J]. Open Journal of Medical Microbiology, 2013, 3: 234-238.
[4] 向贇, 王瑞耕, 张振, 等. 致儿童下呼吸道感染肺炎链球菌分离株的临床特征及药敏分析[J]. 临床儿科杂志, 2013, 31(8): 715-718.
[5] 韩仁风, 吕为萍, 王经纬, 等. 儿童下呼吸道感染病原体分析[J]. 中华医院感染学杂志, 2016, 26(19): 4524-4525.
[6] 郭慧芳, 张燕军, 杨志宁. 卡他莫拉菌临床分布及耐药性分析[J]. 山西医药杂志, 2014, 43(18): 2209-2210.
[8] 郑申健. 孝感地区5岁以下儿童社区获得性肺炎细菌病原学分布及耐药性分析[J]. 实用临床医药杂志, 2015, 19(11): 70-73.
[9] Johnson P J, LaCarrubba A M, Messer N T, et al. Neonatal respiratory distress and sepsis in the premature foal: Challenges with diagnosis and management[J]. Equine Veterinary Education, 2012, 249: 231-236.
[10] 陈永英. 哮喘急性发作期患儿院内呼吸道感染的病原学分析及治疗策略[J]. 实用临床医药杂志, 2016, 20(13): 223-224.
[11] 中华医学会儿科学分会呼吸学组, 《中华儿科杂志》编辑委员会. 儿童社区获得性肺炎管理指南(2013修订)[J]. 中华儿科学杂志, 2013, 51: 745-6.
[12] Farrell D J, Flamm R K, Jones R N, et al. Spectrum and potency of ceftaroline tested against leading pathogens causing community-acquired respiratory tract infections in Europe (2010)[J]. Diagnostic Microbiology & Infectious Disease, 2013, 75(1): 86-9.
[13] 杨永宏, 马香. 小儿呼吸道感染的细菌病原[J]. 实用儿科临床杂志, 2011, 26(4): 229-230.
[14] Di MF, Braido F, Santus P, et al. The role of cefditoren in the treatment of lower community-acquired respiratory tract infections (LRTIs): from bacterial eradication to reduced lung inflammation and epithelial damage[J]. European Review for Medical & Pharmacological Sciences, 2014, 18(3): 321-332.
[15] 李梅, 颜云盈, 林伟雄, 等. 儿童下呼吸道感染常见病原菌分布和耐药性分析[J]. 广西医学, 2012, 34(12): 1709-1711.
[16] 王言武. 全麻患者麻醉术后下呼吸道感染病原菌分布及对机体血小板活化因子和干扰素γ的调控作用[J]. 实用临床医药杂志, 2016, 20(11): 70-72.
[17] 冷红春, 颜云盈. 呼吸道病毒特异性IgM抗体检测在儿童ALRI诊断中的临床应用价值[J]. 海南医学院学报, 2014, 20(1): 120-122.
[18] 符之月, 李雨晴. 哌拉西林钠/舒巴坦钠治疗下呼吸道感染87例临床分析[J]. 第三军医大学学报, 2014, 36(21): 2177-2177.
[19] 肖铮铮, 宋涛, 王玮. 痰热清辅助治疗小儿急性下呼吸道感染疗效观察[J]. 中华全科医学, 2013(1): 21-22.
[20] 胡亚美, 江载芳. 诸福棠实用儿科学[M]. 7版. 北京: 人民卫生出版社, 2002: 632-636.
[21] 赵云红. 痰热清治疗小儿急性支气管肺炎84例[J]. 中国实验方剂学杂志, 2011, 17(7): 287-287.
[22] 曹睿杰, 杨涛, 钟杉, 等. 苏黄止咳胶囊辅助治疗下呼吸道感染60例分析[J]. 中华全科医学, 2014, 12(12): 2051-2053.
2016-12-24
R 373.1
A
1672-2353(2017)09-222-03
10.7619/jcmp.201709075

