脾切除术治疗严重脾动脉部分栓塞综合征1例及文献回顾
陈 硕,单 涛,李军辉,杨文斌,曹 罡(西安交通大学第二附属医院普外科,西安 710004;共同第一作者;通讯作者,E-mail:shantao820304@163.com)
脾切除术治疗严重脾动脉部分栓塞综合征1例及文献回顾
陈 硕,单 涛#,李军辉,杨文斌*,曹 罡
(西安交通大学第二附属医院普外科,西安 710004;#共同第一作者;*通讯作者,E-mail:shantao820304@163.com)
脾动脉栓塞; 栓塞综合征; 脾切除术
部分脾动脉栓塞术(partial splenic embolizaton,PSE)治疗脾功能亢进疗效肯定,由于创伤小,有取代外科手术的趋势[1]。脾动脉栓塞后产生并发症主要有栓塞综合征(splenic embolization syndrome,SES),另外还有疼痛、发烧、呃逆、左侧胸腔积液等;感染、脾脓肿形成、肝功能衰竭等[2,3]。由于医疗条件的进步,术后并发症已经比较少见,而SES 发生率仍非常高,表现或轻或重,处理是否得当直接影响到患者预后。目前有关文章多论及临床疗效及并发症,鲜有关于严重SES处理的详细报道,笔者报道1例脾切除术治疗脾动脉部分栓塞后综合征,并通过文献复习SES 产生的原因及机制,为治疗SES提供经验。
1 病例介绍
1.1 基本资料
患者,男,37岁,农民,身高165 cm,体质量60 kg,以“发现脾大20年,伴进食后恶心1月”于2016年12月13日入院,现病史:患者20年前体检发现脾大,无皮肤无黄染,无恶心、呕吐,无腹痛、黑便等不适。1月前患者自觉饭后腹胀明显,偶有恶心、呕吐,伴食欲减退,遂入院就诊,查体:体温36.5 ℃,脉搏69次/min,呼吸18次/min,血压128/70 mmHg。全身皮肤黏膜无黄染。腹部查体:脾脏巨大(肋下Ⅰ线12 cm,Ⅱ线 20 cm,Ⅲ线4 cm),质韧,表面光滑,触痛阳性。术前CT显示脾脏肿大(见图1A)。既往史:既往体健,否认肝炎病史,无输血史,否认药物及食物过敏史,无手术史。
1.2 部分脾动脉栓塞治疗
患者完善相关检查后,与2016年12月16日采用Seldinger技术行脾动脉栓塞术,局麻下经皮穿刺股动脉,送入导管选择至腹腔干动脉行数字减影血管造影(DSA),再根据DSA 及路径图提示进入脾动脉(见图1B)。将导管放置脾动脉主干或脾门部,导管头端向前避开供应胰腺的分支动脉后,首先将庆大霉素8 万U缓慢经导管注入脾内,然后将明胶海绵颗粒(直径约1 mm × 1 mm × 1 mm)或PVA 颗粒(直径500-700 μm)与造影剂、庆大霉素8 万U的混合液在X线监视下缓慢注入脾动脉,栓子便顺血流随机阻塞相应口径的脾动脉分支。
1.3 栓塞术后病情发展
患者术后2 d逐渐出现不适症状:腹痛、腹胀、发热、黄疸,给予对症处理效果不佳,术后第5天腹痛腹胀明显加剧,查体:体温37.5 ℃,脉搏120次/min,呼吸30次/min,血压100/61 mmHg。脾脏巨大(肋下Ⅰ线16 cm,Ⅱ线 24 cm,Ⅲ线8 cm),质韧,表面光滑,触痛阳性。B超引导腹腔穿刺见暗黑色血性腹水,给予留置腹腔引流管,当天可引出暗黑色血性腹水400 ml。术后第7天,腹痛腹胀无缓解趋势,疼痛难忍,腹胀明显影响心肺功能,脉搏140 次/min,呼吸40次/min,血压97/65 mmHg。腹部高度膨隆。引流管仍每天引出暗黑色血性腹水200-600 ml。腹部CT见脾脏大面积坏死(见图1C)。白细胞计数12.5×109/L,总胆红素177 μmol/L。腹痛、腹胀、发热、黄疸不能缓解,进行性加重。考虑PSE术后综合征,行脾切除术。
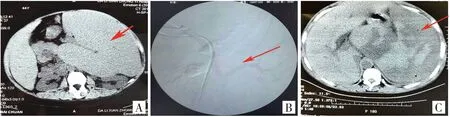
A.PSE术前CT显示肿大脾脏;B.PSE术中显示脾动脉及分支;C.PSE术后CT显示脾脏梗死及液化坏死区域图1 患者病程中影像检查结果
1.4 脾切除
于2016年12月29日急诊行剖腹探查,脾切除术。术中见:腹腔内可见较多血性腹水,脾脏巨大,70 cm×50 cm×40 cm,填塞整个腹腔,脾脏表面可见多处裂口,质地较脆,按压呈坏死样改变,无明显出血,与周围组织粘连,逐段结扎并切断脾结肠韧带、脾胃韧带及脾肾韧带后,将脾脏游离出腹。解剖脾门,钳夹并切断脾动、静脉,7号线双重结扎,切除脾脏。残端脾蒂丝线结扎并缝扎止血。 继续探查腹腔其他脏器,肝脏呈淤胆改变,体积明显增大,约正常3倍,肝叶无小结节状硬化改变,横结肠、降结肠、乙状结肠呈苍白色,部分肠系膜淤血样改变,术中触诊腹主动脉、肝动脉,肠系膜血管搏动可。
1.5 脾切除术后病情变化
患者术后1 d病情相对平稳,神志清、精神好,禁食状态,未通气,鼻导管吸氧,监测血氧饱和度98%-100%,脉搏85-95次/min,呼吸20次/min,血压103/70 mmHg。腹腔引流淡红色液体约60 ml。术后3 d通气,进流质饮食未出现不适。术后5 d血常规:白细胞计数12.97×109/L;血小板计数PLT 858×109/L。总胆红素23 μmol/L。术后8 d拆线出院,复查CT:正常脾切除术后改变。术后第9天痊愈出院。目前一般情况良好,复查未见明显异常。
2 讨论
2.1 自发性门静脉高压脾亢
门静脉高压是一组由门静脉压力持久增高引起的症候群。大多数由肝硬化引起,自发性门静脉高压不存在肝硬化或者其他已知病因而出现的门静脉高压及其引发的一系列临床疾患。表现为门-体静脉间交通支开放,大量门静脉血在未进入肝脏前就直接经交通支进入体循环,从而出现腹壁和食管静脉扩张、脾脏肿大和脾功能亢进、肝功能失代偿和腹水等。充血性脾大是本病的主要临床表现之一,也是临床最早发现的体征。脾大伴脾功能亢进时患者白细胞计数减少、增生性贫血和血小板减低。易并发贫血、发热、感染及出血倾向。
2.2 部分脾栓塞术(partial splenic embolization,PSE)
Spigo等[4]最早于1979年报道了导管部分脾动脉栓塞的技术,部分性脾栓塞术(PSE)不仅可纠正门静脉高压征患者的脾功能亢进,而且可不同程度地降低患者的门静脉高压,进而减少患者上消化道出血机会。PSE和脾切除术可用于治疗脾功能亢进(脾亢)。PSE 创伤小、适应证广,在治疗脾亢、降低门静脉压力、改善肝功能的同时保留了脾脏免疫和过滤功能,相对于脾脏切除术具有一定优势[1]。
PSE 术后并发症包括:脾栓术后综合征;腹膜炎或腹腔感染、难治性腹水或胸腔积液、肺炎、脾脓肿、门静脉血栓形成、肾功能衰竭、肝功能衰竭等[2]。脾动脉栓塞术后综合征是PSE术后常见并发症,其发生率约在30%左右,一般为一过性症状[5],包括:间歇热发热,腹痛、腹胀,恶心、呕吐[6]。SES 的发生原因是栓塞脾组织缺血坏死,引起脾脏肿胀增大,紧张、牵拉包膜,前列腺素E2、白细胞介素、肿瘤坏死因子等炎症介质及内生致热原释放,膈肌或是膈神经引起膈肌阵发性痉挛[7]。残余脾脏体积与脾功能亢进复发有密切联系,而术中脾脏栓塞体积及术前肝功能Child-Pugh评分与PSE术后并发症的发生有密切联系[8]。脾栓塞范围小于50%的病例并发症出现的几率显著小于脾栓塞范围大于70%的病例,所以在PSE中推荐脾脏坏死的范围不要超过70%[9-11]。巨脾、合并肝纤维化的病例栓塞术后并发症发生率也相应升高。Ozturk等[12]报道11例PSE治疗自发性门静脉高压巨脾的病例,全部出现了脾栓术后综合征,并经过保守治愈。Amin等[13]报道20合并肝纤维化的脾亢病例,在PSE术后全部出现脾栓术后综合征,其中1例合并脾脏脓肿,保守治疗效果不佳,行脾切除术治愈。
巨脾的患者栓塞术后脾脏坏死的面积更大,释放炎症因子及致热源也相应更多,另外由于脾脏栓塞术后水肿压迫腹腔脏器,栓塞术后综合征出现的概率更大,程度更加严重。本例自发性门静脉高压患者病史长,脾脏体积巨大,PSE术后出现了严重的脾栓术后综合征。栓塞术后2周行脾切除术。腹腔内可见较多血性腹水,脾脏巨大,70 cm×50 cm×40 cm,按压呈坏死样改变,无明显出血,填塞整个腹腔,主动脉,肝动脉,肠系膜触及搏动可,腹腔脏器受压明显,肝脏胆汁及肠管血运严重障碍。患者出现相应的临床症状则不足为奇,如不手术切除脾脏,实难以治愈。
以本例患者诊治经验,巨脾患者应该在行脾动脉栓塞时,合理控制栓塞面积,必要时应该分多次栓塞。栓塞术后应该密切观察病情,如果出现严重栓塞后综合征,应该及时行脾切除术。
尽管PSE可用于治疗原发性门静脉高压亢进巨脾,但栓塞术后综合征出现的概率大。及时的脾脏切除术可作为原发性门静脉高压亢进巨脾栓塞术后综合征安全治疗措施。
[1] Gaba R,Katz J,Parvinian A,etal.Splenic artery embolization:a single center experience on the safety,ef fi cacy,and clinical outcomes[J].Diagn Interv Radiol,2013,.19:49-55.
[2] Guan Y,Hu Y.Clinical application of partial splenic embolization[J].Sci World J,2014,2014:961345 1-9.
[3] Madoff D,Denys A,Wallace M,etal.Splenic arterial interventions:anatomy,indications,technical considerations,and potential complications[J].Radiographics,2005,25(Suppl 1):S191-211.
[4] Spigos D,Jonasson O,Mozes M,etal.Partial splenic embolization in the treatment of hypersplenism[J].Am J Roentgenol,1979,132:777-782.
[5] Piffaretti G,Tozzi M,Lomazzi C,etal.Splenic artery aneurysms:postembolization syndrome and surgical complications[J].Am J Surg,2007,193:166-170.
[6] Shah R,Mahour G,Ford E,etal.Partial splenic embolization.An effective alternative to splenectomy for hypersplenism[J].Am Surg,1990,56:774-777.
[7] Watanabe Y,Todani T,Noda T.Changes in splenic volume after partial splenic embolization in children[J].J Pediatr Surg,1996,31:241-244.
[8] Cai M,Huang W,Lin C,etal.Partial splenic embolization for thrombocytopenia in liver cirrhosis:predictive factors for platelet increment and risk factors for major complications[J].Eur Radiol,2016,26:370-380.
[9] Matsumoto T,Yamagami T,Terayama K,etal.Risk factors and clinical course of portal and/or splenic vein thrombosis after partial splenic embolization[J].Acta Radiol,2009,50:617-623.
[10] Kontchou G,Seror O,Bourcier V,etal.Partial splenic embolization in patients with cirrhosis:efficacy,tolerance and long-term outcome in 32 patients[J].Eur J Gastroenterol Hepatol,2005,17:179-184.
[11] Zhu K,Meng X,Qian J,etal.Partial splenic embolization for hypersplenism in cirrhosis:a long-term outcome in 62 patients[J].Dig Liver Dis,2009,41:411-416.
[12] Ozturk O,Eldem G,Peynircioglu B,etal.Outcomes of partial splenic embolization in patients with massive splenomegaly due to idiopathic portal hypertension[J].World J Gastroenterol,2016,22:9623-9630.
[13] Amin M,Gendy M,Dawoud I,etal.Partial splenic embolization versus splenectomy for the management of hypersplenism in cirrhotic patients[J].World J Surg,2009,33:1702-1710.
陈硕,男,1988-05生,博士,助理研究员,E-mail:chenatsmu@163.com
2017-02-06
R657.6
B
1007-6611(2017)05-0512-03
10.13753/j.issn.1007-6611.2017.05.025

