旋转型痉挛性斜颈的个体化手术治疗
朱正凯,林少华,李亮明
(1.中山大学附属第一医院神经外科,广东广州510080;2.中山市人民医院神经外科,广东中山528403)
旋转型痉挛性斜颈的个体化手术治疗
朱正凯1,林少华2,李亮明2
(1.中山大学附属第一医院神经外科,广东广州510080;2.中山市人民医院神经外科,广东中山528403)
目的观察旋转型痉挛性斜颈(RoST)的个体化手术治疗效果。方法选择于2001年1月至2015年1月期间中山大学附属第一医院神经外科收治的84例旋转型痉挛性斜颈患者为研究对象,术前通过CT及颈部肌电图(EMG)检查对RoST的痉挛肌肉的分布、分级进行判断,采用斜颈三联术进行治疗,术中对痉挛肌肉的处理采用个体化的治疗方案。结果术后6个月进行疗效评价,其中痊愈49例(58.3%),显效18例(21.4%),进步11例(13.1%),无效6例(7.2%),无恶化、死亡及致残病例。结论对RoST采用个体化手术治疗是安全有效的,术后良好率高且效果持久。
旋转型痉挛性斜颈;外科手术;个体化治疗
旋转型痉挛性斜颈(RoST)是痉挛性斜颈中所占比例最高的一种亚型,约占所有斜颈的78%[1]。痉挛性斜颈患者的痉挛肌肉并非累计整个颈部,一般多局限在颈部的一侧,并且存在个体差异。通过颈部CT平扫和颈部肌电图(EMG)检查可以了解痉挛肌肉的分布、分级,根据结果确定个体化的手术治疗方案,以在消除头颈部异常运动的同时保留其正常的运动功能。笔者对84例RoST患者采用个体化手术治疗,取得较好的临床疗效,现报道如下:
1 资料与方法
1.1 一般资料选取2001年1月至2015年1月我院神经外科收治的84例RoST患者,其中男性49例,女性35例,年龄25~74岁,平均(39.5±12.4)岁,平均病程(23.4±8.5)个月。入院后均先行颈部CT平扫,然后行颈部EMG检查,先确定痉挛肌肉的分布、分级,最后确定个体化的手术方案。
1.2 方法
1.2.1 确定痉挛肌肉的分布、分级①颈部CT平扫:患者仰卧,头和颈部尽量取中立位,轻度前屈。不能保持中立位者可给予安定静注使其进入睡眠状态,尽量保证双侧同名肌处于同一层面。扫描范围从枕骨大孔到C7椎体下缘。轴向扫描基线与椎管保持垂直,冠状扫描基线与左右横突连线平行。通过左右横突连线和椎体中线相交将横断面分为4个区域,即左前、左后、右前、右后4个区。前1/4区内肌肉主要有胸锁乳突肌、斜角肌、舌骨下肌群、头长肌和颈长肌,后1/4区内肌肉主要有斜方肌、夹肌、肩胛提肌、头半棘肌、颈半棘肌、头最长肌、头上斜肌和头下斜肌。根据肌肉的肥厚程度分为原动肌、协同肌、随从肌。较对侧同名肌肥大50%以上称为原动肌,肥大30%~50%称为协同肌,肥大20%~30%称为随从肌。②颈部EMG检查:EMG检查通常安排在CT检查之后,需停用肌松药及镇静类药物。均行双侧检查,每侧10块肌肉,即胸锁乳突肌、头夹肌、头半棘肌、颈半棘肌、头最长肌、头后大直肌、头上斜肌、头下斜肌、斜方肌和肩胛提肌。检查时由浅至深,左右对称检查,左右同名肌电极放置位置应相同,选择离头部止点较近的位置。检查时患者颈部肌肉应处于松弛状态,不能强行纠正头位,否则采集的数据不能反映肌肉的真实状态,假阳性高。如出现终板噪声或终板棘波,表示电极在终板区或神经末梢附近,应移动电极位置,待终板噪声或终板棘波消失后再进行检查。根据肌电图描记结果,将痉挛肌肉分成三个等级。Ⅰ级痉挛肌:表现为单个的动作电位,有静息区,振幅小于400 μV,频率5~10 Hz;Ⅱ级痉挛肌:表现为减弱或不完全干扰相,振幅400~1 200 μV,频率10~20 Hz;Ⅲ级痉挛肌:表现为大量运动单位相互重叠,呈完全干扰相,振幅>1 200 μV,频率20~50 Hz。
1.2.2 手术治疗方法根据术前CT及EMG检查结果,结合肌肉痉挛程度的分级,采用斜颈三联术治疗,即:痉挛肌肉选择性切除术,C1~6后支选择性切断术、对侧副神经胸锁乳突肌分支切断术。但选择切除和切断的肌肉根据患者术前的检查结果进行个体化选择。
1.3 疗效评价术后2~5年进行随访,疗效评价标准:痊愈,头颈部恢复正常姿态和活动;显效,头颈部大致正常,但在紧张或劳累时有斜颈表现;进步,斜颈症状较术前改善,患者自感颈部张力较术前减低;无效,与术前相比无变化;恶化,较术前斜颈表现更加严重,或出现新的头颈部异常运动。
2 结果
2.1 颈部CT平扫及颈部肌电图检查结果本组患者中除头旋向的对侧胸锁乳突肌和斜方肌外,其余痉挛肥大肌肉均位于头旋向侧的后1/4区,主要包括夹肌、肩胛提肌、头半棘肌、颈半棘肌、头下斜肌、头上斜肌,见表1。其中夹肌阳性率为100%,其次为头半棘肌,阳性率为98.8%。余下按阳性率高低排列依次为:头最长肌、胸锁乳突肌(对侧)、肩胛提肌、颈半棘肌、头下斜肌、头上斜肌、斜方肌(对侧)。在痉挛肌肉当中,夹肌均为Ⅲ级痉挛肌;头半棘肌中91.6%为Ⅲ级痉挛肌,8.4%为Ⅱ级痉挛肌;胸锁乳突肌(对侧)中91%为Ⅱ级痉挛肌,9%为Ⅰ级痉挛肌,见表2。

表1 旋转型痉挛性斜颈EMG检查结果(例)
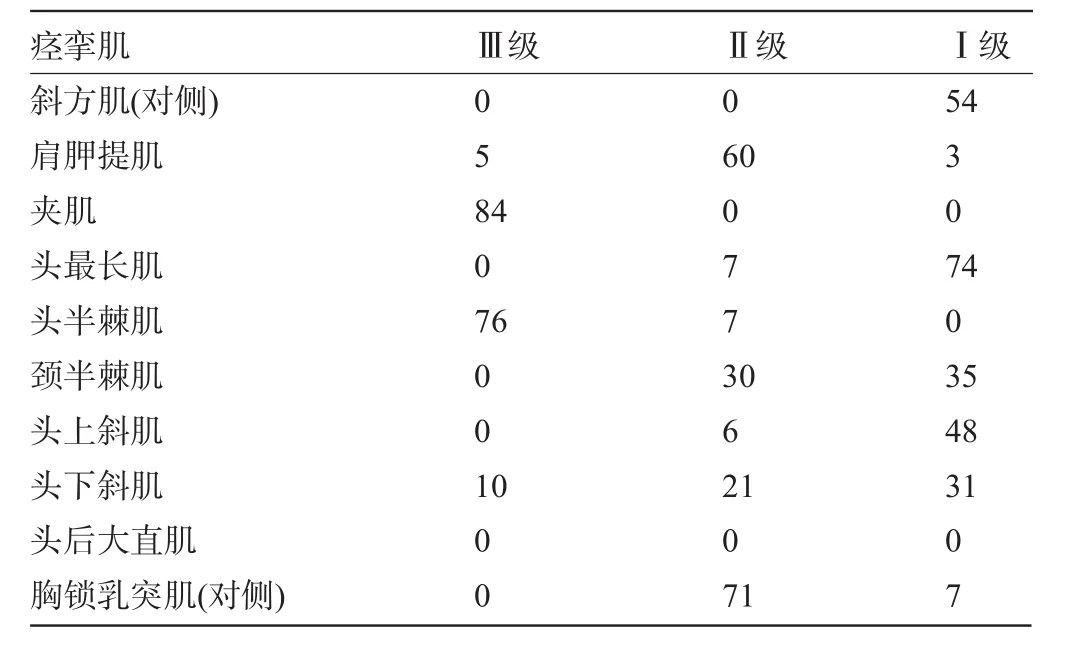
表2 痉挛肌肉的分级(例)
2.2 临床疗效本组患者术后随访2~5年,其中痊愈49例(58.3%),显效18例(21.4%),进步11例(13.1%),无效6例(7.1%),无恶化、死亡及致残病例。
3 讨论
痉挛性斜颈的病因目前仍未明确,考虑与颅内病变、药物、遗传、外伤等有关。服用镇静药物和抗震颤药物有一定减轻作用,但无法达到完全缓解,且患者副作用明显,如嗜睡、乏力等[2-3]。从20世纪80年代起,肉毒素肌注治疗痉挛性斜颈开始应用于临床,一般在注射后一周起效,但绝大多数患者疗效仅能维持3~6个月,平均4.5个月,大部分患者最终仍需手术治疗[4]。
由于患者的个体化差异,并不是所有的旋转型痉挛性斜颈的痉挛肌肉完全一致,痉挛程度也不完全一致,因而手术中选择切除/切断的痉挛肌肉并不完全相同。旋转型痉挛性斜颈的痉挛肌肉主要有旋转侧的夹肌、肩胛提肌、头半棘肌、颈半棘肌、头下斜肌、头上斜肌,以及对侧的胸锁乳突肌和斜方肌。其中不同患者差异性较大的有头下斜肌、胸锁乳突肌[5]。通过术前CT及EMG结果,我们不难发现夹肌的阳性率为100%,且都为Ⅲ级痉挛肌;肩胛提肌的阳性率为80.9%,大部分为Ⅱ级痉挛肌,但肩胛提肌肥大且与4个颈椎横突相接、作用广泛,因而在所有手术中我们都选择切除夹肌和肩胛提肌[6]。头半棘肌在术中都选择切断,翻开头半棘肌、分离并切除C1~6颈神经后支。对于术前发现较对侧特别肥厚的头下斜肌,且经EMG检查证实为Ⅲ级痉挛肌的患者,选择进行切除;余下的痉挛的头下斜肌选择进行切断,未发现痉挛的头下斜肌则不处理[7-8]。对侧的胸锁乳突肌,如未发现痉挛则不进行处理,如痉挛则予以切断,术中切除副神经的胸锁乳突肌分支,需保留斜方肌分支,否则术后会出现肩下垂的并发症。
本组患者中,选择斜颈三联术治疗旋转型痉挛性斜颈是安全有效的,预后良好。切除或切断痉挛肌肉及切断相关神经,能在有效的缓解患者斜颈症状的同时而不出现严重的并发症,且疗效持久、复发率低。虽然总体效果明显,但仍有一部分患者术后改善不明显甚至无效,究其原因有:(1)术中痉挛肌肉的残留,如肩胛提肌有4个肌头,可能解剖不仔细有残留;(2)C1~6颈神经后支切除不够充分,有分支残留,术中需尽可能的靠近椎间孔颈神经分叉处切除,这样可以减少分支残留的可能性[9];(3)未切除的痉挛肌肉痉挛程度加大,这种现象在其他类型的复发的斜颈患者中已有发现。原因是因为术后痉挛肌肉被切除导致余下肌肉痉挛程度增加还是疾病自身病理发展的结果仍有待进一步研究。目前我们在斜颈患者的手术中采用神经电生理监测,相信能进一步提高手术的精准性和疗效。
[1]钱海,周忠清,石祥恩.氟西汀在痉挛性斜颈治疗中的作用[J].中国医师进修杂志,2011,34(23):47-48.
[2]马凌燕,万新华.痉挛性斜颈及其诊疗[J].协和医学杂志,2012,3 (3):332-336.
[3]杨万章,向云,陶红星.痉挛性斜颈分级评定及疗效标准[J].中西医结合心脑血管病杂志,2012,10(11):1343.
[4]Truong D.Botulinum toxins in the treatment of primary focal dystonias[J].J Neurol Sci,2012,316(1-2):9-14.
[5]石祥恩,钱海,周忠清.痉挛性斜颈2种手术方法效果比较[J].郑州大学学报(医学版),2012,47(1):133-134.
[6]张孝礼,孙伯民,占世坤,等.选择性周围神经切断术治疗痉挛性斜颈的疗效分析[J].中国微侵袭神经外科杂志,2013,18(11): 499-501.
[7]吴文波,梁战华.痉挛性斜颈36例临床分析[J].中国实用医药, 2011,6(15):75-76.
[8]毛剑男,梁维邦.痉挛性斜颈的治疗进展[J].江苏医药,2014,40 (14):1700-1702.
[9]陈信康,林少华,马安保,等.选择性周围神经切断和肌切断治疗痉挛性斜颈400例结果[J].中华神经外科杂志,2005,21(1):30-34.
10.3969/j.issn.1003-6350.2017.10.049
R682.3
B
1003—6350(2017)10—1693—02
2016-10-11)
朱正凯。E-mail:448243815@qq.com

