增殖细胞核抗原67与胸腺激酶1在宫颈上皮内瘤变及宫颈癌中的表达
廖 媛,简 燚,罗克枢
(1.成都市第六人民医院病理科,四川 成都 660003;2.成都军区总医院病理科,四川 成都 610083)
增殖细胞核抗原67与胸腺激酶1在宫颈上皮内瘤变及宫颈癌中的表达
廖 媛1,简 燚2,罗克枢2
(1.成都市第六人民医院病理科,四川 成都 660003;2.成都军区总医院病理科,四川 成都 610083)
目的 探讨增殖细胞核抗原67(proliferating cell nuclear antigen 67,Ki-67)和胸腺激酶1 (thymidine kinase 1,TK1)在宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)和宫颈癌中的表达及其相关性。方法 应用免疫组化方法检测Ki-67、TK1在40例宫颈癌、40例宫颈上皮内瘤变和20例正常宫颈上皮中的表达。结果 宫颈癌组织中Ki-67、TK1阳性细胞数高于宫颈上皮内瘤变和正常宫颈上皮组织,差异有统计学意义(均P<0.05);高级别上皮内瘤变(CINⅡ-Ⅲ)Ki-67、TK1高于低级别上皮内瘤变(CINⅠ),差异有统计学意义(P< 0.05);相关分析表明,在宫颈上皮内瘤变和宫颈癌中Ki-67和TK1的表达有一定相关性;TK1和Ki-67在宫颈癌复发或转移组高于无复发或转移组。结论 Ki-67与TK1对于宫颈上皮内瘤变的分级预后有很好的指导作用。TK1 对判断宫颈上皮内瘤变的病变程度及宫颈癌是否有复发倾向具有参考价值,且优于 Ki-67。
宫颈上皮内瘤变;宫颈癌;增殖细胞核抗原67;胸腺激酶1
随着人们生活方式的改变,宫颈癌变的发病率逐渐升高,宫颈癌已经成为当前妇女主要的恶性肿瘤疾病。对宫颈癌进行早期诊断和治疗,可以有效提高患者的治疗效果,实现对患者病情的控制。Ki-67和TK1作为肿瘤增殖指数可以指导宫颈癌患者分级和预后,提高对患者CIN的分级和鉴别诊断效果。本文就Ki-67、TK1在正常宫颈上皮、CIN及宫颈癌中的应用进行研究,现报道如下。
1 资料与方法
1.1 一般资料 选取成都军区总医院2012年1月至2015年12月的正常宫颈上皮、CIN及宫颈癌患者标本80例,患者年龄 23~69 岁,平均 39.8岁。对患者进行标本检测和分析,由两名有经验的病理医师进行诊断分类:慢性宫颈炎20例;低度鳞状上皮内病变(LSIL)20例;高度鳞状上皮内病变(HSIL)20例;其中CINⅡ10例,CINⅢ10例;宫颈癌40例。在收集标本时均对宫颈癌患者进行随访,除外2015年宫颈癌患者标本10例,对有无复发转移进行分类。
1.2 方法 所有标本均经过10%甲醛溶液处理,石蜡包埋,进行连续切片,厚度保持在4 μm。每个标本分别制作Ki-67、TK1标记和阴性对照,采用SP法,DAB染色。单克隆抗体Ki-67和TK1分别购置于北京中杉和华瑞同康公司。结果判读标准:Ki-67阳性表达显示为棕黄色颗粒,定位于细胞核;TK1阳性表达主要定位于细胞浆。比较每个标本的阳性细胞数:在显示着色区域选取5个高倍镜视野,对每个视野选取100个上皮肿瘤细胞进行计数,取平均值进行比较。无阳性细胞即阴性。
1.3 统计学方法 应用SPSS 16.0 进行统计学处理。取各个标本的阳性细胞数计算平均值;各组间计数资料的比较采用卡方检验,相关分析采用Speraman检验。P< 0.05为差异有统计学意义。
2 结果
2.1 Ki-67在不同组织中的表达 Ki-67在正常宫颈上皮的基底细胞核中也有表达,CIN的异型细胞核和大多数的宫颈癌细胞核,均呈中-强的棕黄色染色,见图1。宫颈癌组织中Ki-67阳性细胞数高于宫颈上皮内瘤变和正常宫颈上皮组织,差异有统计学意义(均P< 0.05),见表1。
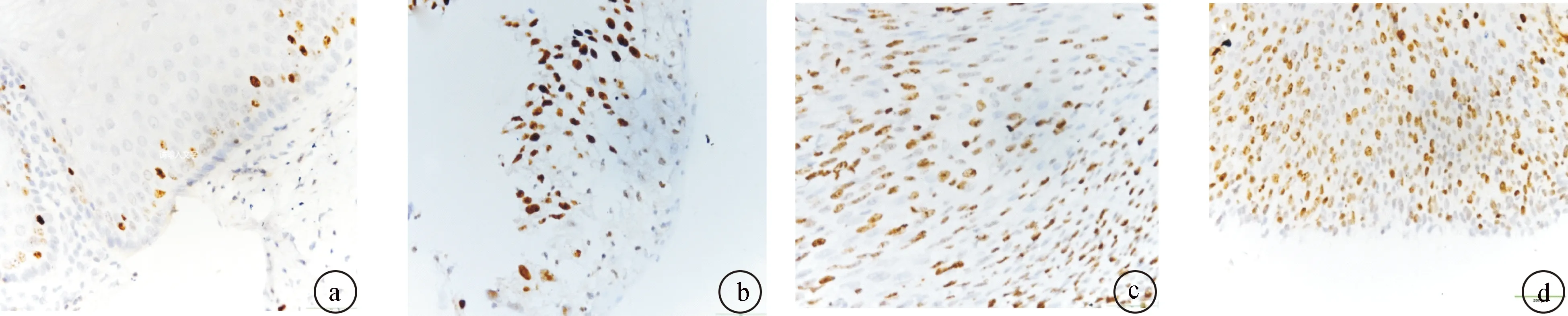
图1 不同组织中Ki-67的表达(PV9000×400)a:正常宫颈上皮组织;b:CINⅠ组织;c:CIN组织;d:宫颈癌组织

组别例数Ki-67TK1正常宫颈上皮2015.6±6.78.6±3.2CINⅠ(LSIL)2014.0±6.1#12.5±4.6#CINⅡ-Ⅲ(HSIL)2049.4±14.3#*41.4±12.7#*宫颈癌4047.2±26.2#73.9±19.6#
#与正常宫颈上皮相比,P< 0.05;*与CINⅠ相比,P< 0.05
2.2 TK1在不同组织中的表达 TK1主要表达于CIN基底细胞层和近基底细胞的胞浆,呈强或中等程度棕黄色着色,在宫颈癌中大多数肿瘤细胞呈强或中等强度的表达。在宫颈正常鳞状上皮,表现为胞浆着色明显减弱或无胞浆着色,见图2。宫颈癌组织中TK1阳性细胞数高于宫颈上皮内瘤变和正常宫颈上皮组织,差异有统计学意义(均P< 0.05),见表2。
2.3 Ki-67、TK1与宫颈病变相关性分析 经Spearman秩相关分析,Ki-67与TK1在宫颈上皮内瘤变与宫颈癌表达情况中呈正相关(r=0.768,P< 0.05);Ki-67与宫颈上皮内瘤变、宫颈癌表达呈正相关(r=0.748,P= 0.000);TK1与宫颈上皮内瘤变、宫颈癌表达呈正相关(r=0.882,P= 0.000)。
2.4 TK1和Ki-67 表达与宫颈癌复发转移的关系
将出现复发或转移的宫颈癌患者12例与无复发转移的宫颈癌患者18例患者分组比较,结果显示:复发或转移组TK1、Ki-67表达的阳性细胞数均明显高于无复发或转移组,差异均有统计学意义(卡方值<0.05、P< 0.05)。
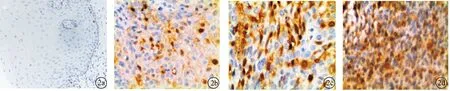
图2 不同组织中TK1的表达(PV9000×400) a:正常宫颈上皮组织;b:CINⅠ组织;c:CINⅢ组织;d:宫颈癌组织
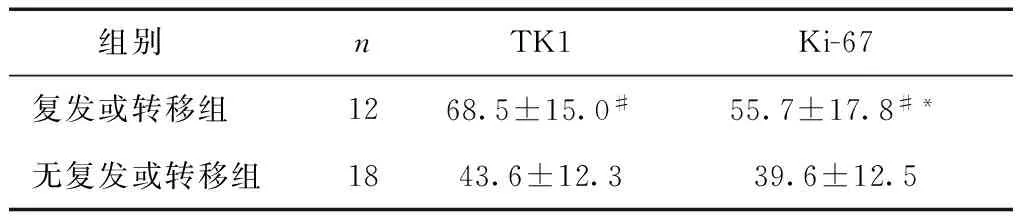
组别nTK1Ki-67复发或转移组1268.5±15.0#55.7±17.8#*无复发或转移组1843.6±12.339.6±12.5
#与无复发或转移组比较,P< 0.05; *与TK1比较,P< 0.05
3 讨论
宫颈癌的形成、浸润和转移是非常复杂的病变过程,与多个基因和抑癌基因的表达、调控以及细胞凋亡有关。宫颈上皮不典型增生-原位癌,这系列癌前病变的连续过程统称为宫颈上皮内瘤变CIN 。根据不典型增生的程度和范围,CINⅠ级相当于低级别鳞状上皮内瘤变,CINⅡ和Ⅲ相当于高级别鳞状上皮内瘤变。各级CIN可有发展成浸润性癌的趋向,级别越高发展为浸润癌的机会越多。除了在光镜下观察细胞的形态学变化,还需要寻找有助于区别宫颈鳞状上皮良性反应性增生和CIN病变的检测,尤其是CIN病变的免疫组化标记物,以减少不必要的误诊和漏诊。
Ki-67抗原为细胞核内分裂增殖相关蛋白,主要定位于细胞核,与细胞周期密切相连。与其他反应细胞增殖的指标如细胞增殖核抗原(PCNA)[1]、DNA聚合酶相比,Ki-67半衰期短,细胞脱离增殖周期后迅速降解,能较好地反应细胞的增殖潜能。有研究结果提示,通过Ki-67免疫组化染色检测到的肿瘤增殖指数与肿瘤恶性程度、组织学特征和生物学行为紧密相关[2]。本研究中,Ki-67在正常宫颈上皮少部分呈阳性表达,局限于基底细胞层。随着CIN病变的加重,表达范围由基底层逐渐向表层扩展,与异型细胞的发展相一致。在宫颈癌中大多数的癌细胞均呈阳性表达。这一结果表明在宫颈细胞的癌变过程中,随着级别的增高,肿瘤细胞的增殖活性逐渐增强,最终得以无限增殖,差异有统计学意义(P< 0.05),说明Ki-67与宫颈癌的发生发展密切相关[3,4]。Ki-67作为细胞增殖标记物,除在正常宫颈鳞状上皮基底层表达外,良性反应性增生与CINⅠ也可表达,故在鉴别诊断增生性病变时,Ki-67最好与其他抗体联合。
TK的2种同工酶 TK1、TK2分别定位于细胞质和细胞核。TK1是合成DNA的关键酶之一,增殖周期中的TK1均有不同程度的表达。大量试验研究发现肿瘤患者外周血液中TK1均不同程度地超过正常水平[5]。Morimot等对肝脏部分切除后大鼠血清TK1进行检测,发现在大鼠手术恢复期,其肝脏TK1活性明显增高,从而证实其在细胞增殖过程中的作用。这使TK1成为肿瘤生长及细胞增殖的标记。而细胞增殖是影响肿瘤预后的关键因素之一,因此可推测TK1可能与肿瘤的预后有关[6]。目前文献中有关TK1与肿瘤预后关系的研究中,多以血清TK1浓度及血清TK1活性作为观测指标[7],这2项指标虽然检测较简便,但因其可能受到血清蛋白及细胞分解等因素的影响,有一定的局限性,故有学者提出以免疫组化的方法检测TK1在肿瘤组织的表达情况。目前这种研究方法已被应用于乳腺癌[8]、膀胱癌[9]及肺癌[10]的研究。宫颈癌的发生就是正常宫颈上皮在各种损伤因子及HPV的作用下,导致黏膜活性大大增强。因此,通过检测血清及免疫组化方法检测TK1和正常宫颈上皮细胞的细胞质内 TK1含量和表达强度,就有可能为判断宫颈癌上皮细胞从良性到恶性变化,从量变到质变的过程和状态提供了依据。
本文结果显示,宫颈癌组织中TK1的阳性表达率明显高于宫颈上皮内瘤变及正常宫颈上皮组织,提示过表达的TK1可能与宫颈上皮过度增殖和恶性转化有关;对 TK1的表达情况与宫颈上皮内瘤变的各级分期进行分析,发现TK1表达与宫颈上皮内瘤变的低级别和高级别表达正逐渐增生,差异有统计学意义,过量表达与宫颈癌发生有关,对于判断其进展及预后意义有一定作用[11]。研究表明[12]TK1在中晚期宫颈癌患者放化疗前后有降低,说明同步放化疗可以降低癌的增殖指数和增殖活性,TK1能够正确评估中晚期宫颈癌的治疗疗效。
有研究发现,维吾尔族妇女宫颈鳞癌中TK1基因及其相应蛋白的阳性表达明显高于对照组宫颈组织中的阳性表达,表明此基因与维吾尔族妇女宫颈癌的发生密切相关。研究证实,淋巴结转移和肿瘤体积是判定宫颈癌预后的重要因素。研究还发现,宫颈癌肿瘤体积和淋巴结转移情况与TK1表达呈正相关,表明TK1与宫颈癌发生发展及转移发生机制密切相关[13],对判定宫颈癌预后有实际意义。与我们的研究相似,TK1与Ki-67在复发或转移组表达率明显高于无复发转移组(P< 0.05),TK1增殖活性高的复发转移率明显高于Ki-67表达高的宫颈癌患者。本研究还发现除核周胞浆表达TK1外,部分阳性细胞还可出现核的表达,核阳性的意义及是否与宫颈癌预后有关,还有待扩大样本进一步研究。
TK1作为研究细胞增殖程度的新的标志物,其与Ki-67的细胞增殖周期特征不同,主要在S期表达并定位于细胞质,而 Ki-67表达于除G0期外的各期[14]。Ki-67在某些良恶性疾病间的表达有一些交叉,例如淋巴结中正常滤泡中心细胞Ki-67呈强阳性高表达,在炎细胞中Ki-67也要表达,有些良性病变的Ki-67指数甚至高于某些恶性病变,叶芳萍等研究发现,良性前列腺增生及正常前列腺组织中几乎检测不到TK1和Ki-67,而前列腺上皮内瘤增殖细胞TK1和Ki-67的检出率为16% ~17%,前列腺癌组织中TK1检出率高于Ki-67的检出率。我们的研究也表明TK1[15]比Ki-67更灵敏,能为治疗和预后提供有价值的信息。
因此单独依靠Ki-67来鉴别这些疾病时要慎重。通过本研究及之前相关研究显示,联合检测TK1和Ki-67更有利于观测肿瘤的增殖程度、生物学性质以及辅助病理学诊断。另外在方法学检测的优势上,TK1表现出细胞质定位特征的免疫组化原位检测要比其他检测方法更精确[16]。
TK1与Ki-67均与细胞增殖相关,因此两者存在相关性,在本研究中也得到进一步验证,但是两者又不完全一致,在本实验中部分病例表达TK1,而没有表达Ki-67;而部分病例仅表达Ki-67而没有表达TK1。这可能由于TK1主要表达于S期细胞浆,而Ki-67表达于G1、S、G2、M期细胞核,Ki-67表达更广,而TK1灵敏度更高。所以两者联合标记更能真实反映宫颈癌中增生细胞的表达[17],为肿瘤的分级预后提供准确的依据。
[1] 史彦清.Ki-67与宫颈癌的关系[J].山西医药杂志,2011,1(4):16-18.
[2] 雷蕾,叶斌,王西川.P16、P53和Ki67在宫颈癌中的表达及其临床意义[J].实用医院临床杂志,2014,11(4):24-28.
[3] 杜亚丽,吕蓓.ANXA1,Ki-67抗原在宫颈上皮内瘤变和宫颈癌中的表达及其相互关系[J].现代肿瘤医学,2014,22(6):1398-1402.
[4] 熊娟.CDX8、KAT1蛋白在宫颈癌及宫颈上皮内瘤变中表达对患者预后的影响[J].安徽医药,2015,19(4):682-685.
[5] 徐艳,石群立,马恒辉,等.PT1期肺腺癌TK1的表达及其预后意义[J].临床与实验病理学杂志,2011,4(6):9-12.
[6] Selting KA,Ringold R,Husbands B,et al.Thymidine kinase type 1 and c-reactive protein concentrations in dogs with spontaneously occurring cancer[J].J Vet Intern Med,2016,30(4):1159-1166.
[7] Du YY,Zhang QJ,Sun GP.Expression and clinical significance of Cytokeratin-19 and Thymidine kinase-1 in Advanced Gastrointestinal cancer[J].Chin Med J (Engl),2016,129(18):2168-2172.
[8] Jagarlamudi KK,Hansson LO,Eriksson S.Breast and prostate cancer patients differ significantly in their serum Thymidine kinase 1 (TK1) specific activities compared with those hematological malignancies and blood donors: implications of using serum TK1 as a biomarker[J].BMC Cancer,2015,2(18):66.
[9] Rausch S,Hennenlotter J,Teepe K,et al.Muscle-invasive bladder cancer is characterized by overexpression of thymidine kinase 1[J].Urol Oncol,2015,33(10):21-29.
[10]袁航,朱宝,吴翼伟,等.肺癌患者血清TK1检测的临床意义[J].放射免疫学杂志,2011,3(18):25-28.
[11]Chen G,He C,Li L,et al.Nuclear TK1 expression is an independent prognostic factor for survival in pre-malignant and malignant lesions of the cervix[J].BMC Cancer,2012,21(13):249
[12]程晓伟,杨宇星,俞小元,等.SCC-Ag和TK1在中晚期宫颈癌中的表达及治疗中的意义[J].中国新药杂志,2011,20(40):1298-1301.
[13]董静茹,李丽,潘龙.COX-2与Fax、Ki-67在宫颈癌中表达的临床意义[J].中国实用医药,2014,3(6):54-58.
[14]冯昌银,杨映红,黄建平,等.TK1在乳腺导管癌中的表达及其临床病理学意义分析[J].福建医药杂志,2012,34(3):63-66.
[15]Wang Y,Jiang X,Dong S,et al,Serum TK1 is a more reliable marker than CEA and AFP for cancer screening in a study of 56,286 people[J].Cancer Biomark,2016,16(4):529-536.
[16]Agarwal HK,Khalil A,Ishita K,et al.Synthesis and evaluation of thymidine kinase 1-targeting carboranyl pyrimidine nucleoside analogs for boron neutron capture therapy of cancer[J].Eur J Med Chem,2015,15 (10): 197-209.
[17]王晓晨,陈肖波,范芳华,等.宫颈癌患者手术前后血清TK1检测的临床意义[J].肿瘤性杂志,2012,4(2): 286-289.
The expressions of Ki-67 and TK1 in cervical intraepithelial neoplasia and cervical carcinoma
LIAO Yuan,JIAN Yi,LUO KE-shu
(1.Department of Pathology,Chengdu 6th People’s Hospital,Chengdu 660003,China;2.Department of Pathology,Chengdu Military General Hospital,Chengdu 610083,China)
JIAN Yi
Objective To explore the expressions of proliferating cell nuclear antigen 67(Ki-67) and thymidine kinase 1(TK1) in cervical intraepithelial neoplasia and cervical carcinoma.Methods Immunohistochemical method was used to detect the expressions of Ki-67 and TK1 in 40 cases of cervical carcinoma tissues,40 cases of cervical intraepithelial neoplasia tissues and 20 cases of normal cervical tissues.Results In cervical carcinoma,positive expression rates of Ki-67 and TK1 were significantly higher than those in cervical carcinoma tissues and normal cervical tissues (P< 0.05).In CIN Ⅱ~Ⅲ,numbers of Ki-67 and TK1 positive cells were higher than that in CINⅠ (P< 0.05).Correlation analysis showed that the expressions of Ki-67 and TK1 in cervical intraepithelial neoplasia and cervical cancer were correlated at certain degree.The expressions of TK1 and Ki-67 in cervical cancer were higher in cases with recurrence or metastasis than those without recurrence or metastasis.Conclusion Ki-67 and TK1 could play an important role in the genesis and development of cervical intraepithelial neoplasia and cervical carcinoma
Cervical carcinoma; Cervical intraepithelial neoplasia; Proliferating cell nuclear antigen67; Thymidine kinase 1
简 燚
R737.33
A
1672-6170(2017)01-0055-04
2016-06-18;
2016-11-03)

