2010~2015年肺炎克雷伯菌临床分布及耐药性分析
聂立岩,靳雪,张强(顺义区医院检验科,北京 顺义 101300)
2010~2015年肺炎克雷伯菌临床分布及耐药性分析
聂立岩,靳雪,张强
(顺义区医院检验科,北京 顺义 101300)
目的 研究医院肺炎克雷伯菌分布与耐药性变迁,为抗感染治疗及合理使用抗菌药物提供依据。方法 采用VITEK2 compact微生物分析仪对细菌进行鉴定和药敏试验,对顺义区医院2010~2015年肺炎克雷伯菌分布与耐药谱变化进行回顾性分析。结果 肺炎克雷伯菌分离率2010~2015年呈上升趋势;肺炎克雷伯菌主要分布在重症医学科、神经外科;肺炎克雷伯菌对常规监测的抗菌药物耐药率呈现上升趋势。结论 加强多重耐药菌的监管力度,控制耐药菌株的传播,是有效减少耐药菌株的产生,降低细菌耐药率的重要手段。
肺炎克雷伯菌;耐药性;分布
肺炎克雷伯菌是引起医院感染的条件致病菌之一,常引起肺炎、脑膜炎、腹膜炎、泌尿系统感染、菌血症等疾病。伴随抗生素的普遍使用,KPN引起的感染不容忽视。为了解本院KPN的流行状况和耐药性特点,对2010~2015年本院临床各种标本KPN分离株的分布情况和耐药性进行回顾性分析。
1 材料与方法
1.1 菌株来源 2010年5月~2015年5月本院各类标本(痰液、血液、脓液、分泌物、尿液、穿刺液、胆汁、支气管灌洗液等)分离的KPN共2 867株,同一患者同一部位的相同分离菌株只统计一次结果。
1.2 方法
1.2.1 细菌培养、分离及药敏试验 所有菌株均从临床送检标本中培养分离,鉴定标准参照《全国临床检验操作规程》,菌株的鉴定及药敏试验采用VITEK2 compact全自动微生物分析仪的GN鉴定卡和AST-GN13药敏卡。质控菌株为肺炎克雷伯菌(ATCC700603),大肠埃希菌(ATCC25922)购于卫生部临检中心。
1.2.2 ELBLs确证实验 按CLSI推荐方法,以头孢噻肟(30μg)和头孢噻肟/克拉维酸(30μg/10μg)、头孢他啶(30μg)和头孢他啶/克拉维酸(30μg/10μg)两对纸片抑菌直径相差大于或等于5 mm,为产ESBLs菌株。
1.2.3 统计学方法 采用WHONET5.6软件进行统计学分析。
2 结果
2.1 2010~2015年肺炎克雷伯菌分离率 剔除重复菌株,2010年5月~2015年5月分离肺炎克雷伯菌分离率呈现出增加趋势。见表1。
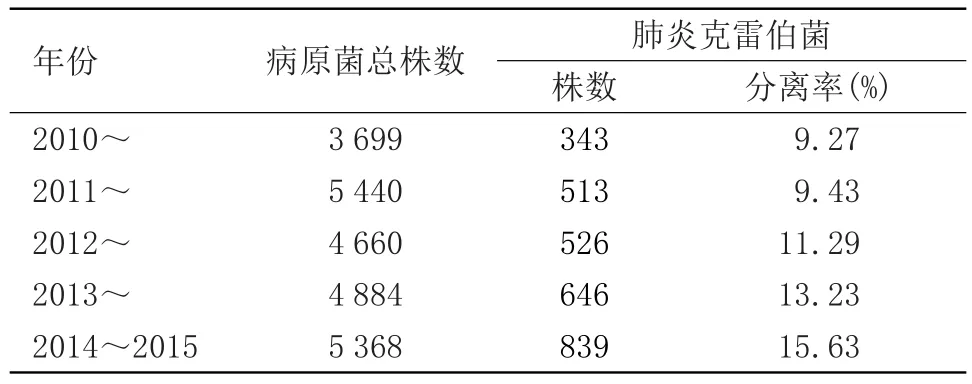
表1 2010~2015年肺炎克雷伯菌分离率(%)
2.2 肺炎克雷伯菌科室分布特点 结果表明肺炎克雷伯主要检出科室为ICU和神经外科,且ICU检出株数和检出比有逐年上升趋势。见表2。
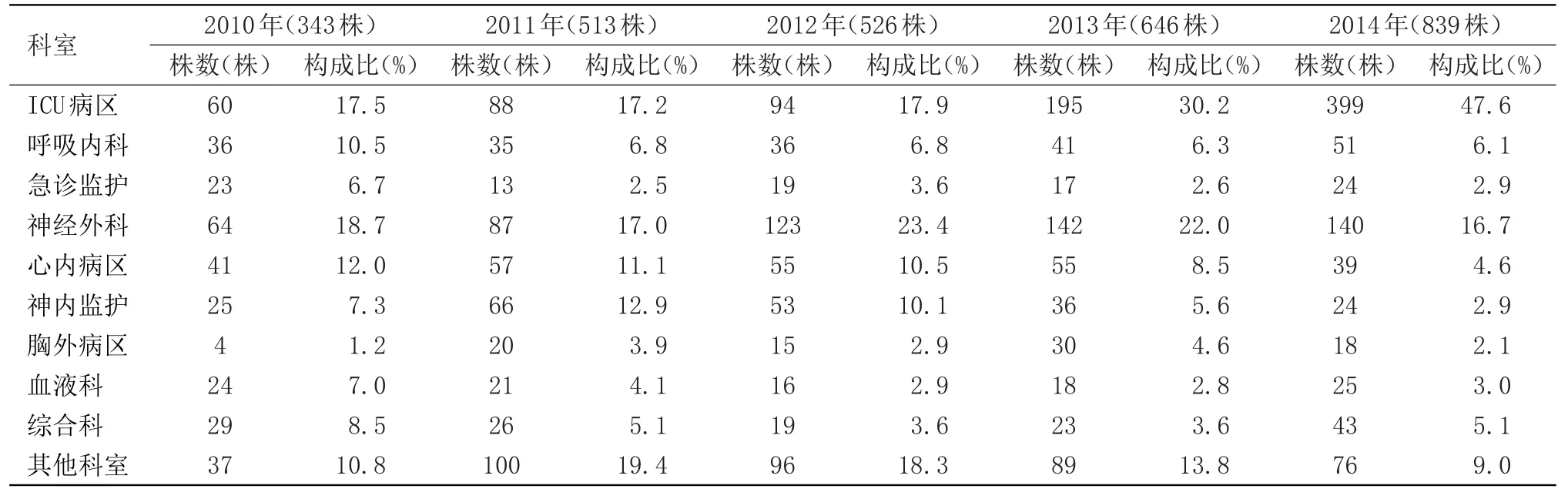
表2 肺炎克雷伯菌科室分布特点
2.3 ESBLs产酶株的检出 2010年5月~2015年5月本院各类临床标本共分离出的KPN共2 867株,产ESBLs的KPN共计1 120株(39.10%)
2.4 肺炎克雷伯菌抗菌药物敏感性分析。见表3
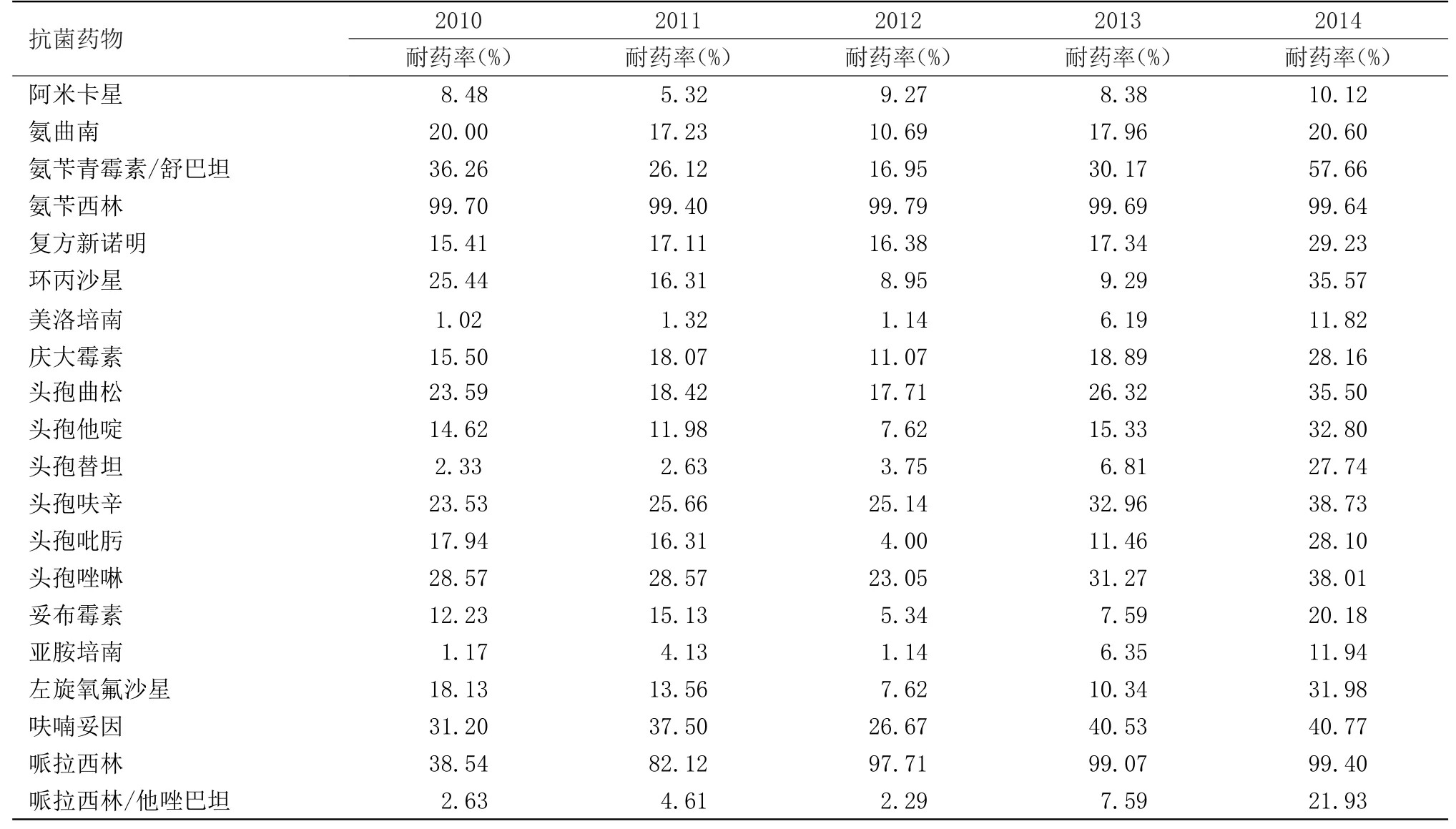
表3 2010~2015年肺炎克雷伯菌耐药率
3 讨论
肺炎克雷伯菌是医院常见的条件致病菌,本菌易产生ELBLs,碳青霉烯类药物曾是治疗肺炎克雷伯菌有效的选择,然而随着广泛使用,耐碳青霉烯类肺炎克雷伯菌不断涌现。为临床治疗带来困难。本次回顾性调查显示,2010~2015年本院肺炎克雷伯菌分离率逐年增加,ICU和神经外科是主要检出科室,可能与这两个科室患者基础疾病重、低免疫力、长期卧床、意识障碍、排痰困难有关。肺炎克雷伯菌ESBLs的阳性率为(39.1%),与国内文献报道相符。结合其药敏结果分析,肺炎克雷伯菌对阿米卡星、复方新诺明、庆大霉素、妥布霉素、头孢替坦、头孢吡肟、左氧氟沙星、亚胺培南、美洛培南耐药率低,但氨基糖苷类临床因肾毒性慎用,三、四代头孢菌素和碳青霉烯类药物的耐药率存在逐年增加趋势,尤其是2014~2015年,肺炎克雷伯菌对各种检出抗生素的耐药现象明显,究其原因是耐碳青霉烯类肺炎克雷伯菌的涌现,使总耐药率升高。对于我院的这种情况,需进一步进行改良Hodge试验检测泛耐药菌的耐药表型。肺炎克雷伯菌对碳青霉烯类药物耐药机制多样复杂,临床可供选择的有效抗菌药物有限,但临床药物的滥用和用药量不规范导致耐碳青霉烯类肺炎克雷伯菌增加。Hirsch报道发现氨基糖苷类、多粘菌素联合替加环素、庆大霉素或亚胺培南联合替加环素治疗成功率高。
综上所述,2010年5月~2015年5月本院鉴定的肺炎克雷伯菌有所提高,临床应对感染患者进行接触性预防,减少侵入性医疗设备的使用,合理谨慎选用抗菌药物,减缓ES-BLs阳性菌株和耐碳青霉烯酶类肺炎克雷伯菌的增长,防止耐碳青霉烯类肺炎克雷伯菌爆发流行。
[1] 张智洁,王军,孙继梅,等.卫生部耐药菌监测网2010年东北地区细菌耐药检测[J].中国临床药理学杂志,2011,27(12):948-954.
[2] 孙杰,徐炜新,时建英,等.肺炎克雷伯菌的耐药性和防耐药突变浓度的初步研究[J].检验医学,2013,28(10):878-881.
[3] 赵倩.肺炎克雷伯菌碳青霉烯酶的研究进展及其治疗策略[J].西部医学,2013,25(7):1115-1116.
[4] Poumaras S.Poulou A,Tsakris A.Inhibitor-based methods for the detection of KPC carbapenemase-producing Enterobacteri-aceae in clinical practice by using boronic acid compounds[J].J Antimicrob Chemother,2010,65(7):1319-1321.
[5] 汪明,孙自镛,陈中举,等.碳青霉烯类耐药的肠杆菌科细菌耐药机制研究[J].中华检验医学杂志,2012,35(4):339-344.
[6] 梁彩倩,张永标,杨晓燕,等.肺炎克雷伯菌中氨基糖苷类修饰酶基因流行特征的研究[J].中华医院感染学杂志,2013,23 (14):3308-3313.
[7] 饶冠利,周文聪,季青,等.耐头孢他啶大肠埃希菌与肺炎克雷伯菌对氟喹诺酮类药物的耐药分析[J].中华医院感染学杂志,2013,23(8):1908-1910.
[8] 李振江,孙长贵,曾贤铭,等.肺炎克雷伯菌医院感染监测及耐药性分析[J].中华医学感染学杂志,2010,20(4):755-768.
[9] 钟海琴,蔡挺,张顺,等.肺炎克雷伯菌多药耐药机制研究进展[J].国际检验医学杂志,2012,32(23):387-390.
[10] 钱海根,张林强.肺炎克雷伯菌β-内酰胺酶检测及耐药性分析[J].中国微生态学杂志,2013,25(3):325-327.
[11] 英恒敏,张亮.肺炎克雷伯菌对亚胺培南耐药性与其使用量的相关性研究[J].中国感染控制杂志2013,12(5):336-338.
The ananlysis of antibiotics resistance and clinical distribution of Klebsiella pneumoniae During 2010-2015
Nie Li-yan,Jin Xue,Zhang Qiang
(The Hospital Of Shunyi District,Shunyi,Beijing,101300,China)
Objective To investigate the clinical distribution and drug resistance of Klebsiella pneumoniae from the hospital,for the guidance of rational use of antibiotics to provide the basis of policy and to provide effective evidence for the treatment.Methods VITEK 2 COMPACT automated microbial identification/susceptibility analyzer was employed to conduct bacterial identification and microbial sensitivity tests.the distribution and drug resistance of Klebsiella pneumoniae in hospital in Shunyi District were analyzed retrospectively form 2010 to 2015.Results The rate of Klebsiella pneumoniae in all isolated strians was increased from 2010 to 2015,the main distribution of Klebsiella pneumoniae was in severe medicine department,department of neurosurgery;the resistance rate of Klebsiella pneumoniae to routine surveillance antibiotics was increased.Conclusion Strengthen the supervision of multiple drug resistant bacteria and control the spread of resistant strains is an effective method to reduce the production of drug resistant strains and reduce the rate of drug resistance.
Klebsiella pneumoniae;Resistance rate;Distribution
10.3969/j.issn.1009-4393.2017.06.044

