乳腺癌患者改良根治术后超声诊断患侧腋下淋巴结的研究
孙斌,李晓春,刘燕清,曾林胜,彭美华,李婉青,刘晓玲,黄友贞
(赣州市肿瘤医院,江西 赣州 341000)
乳腺癌患者改良根治术后超声诊断患侧腋下淋巴结的研究
孙斌,李晓春,刘燕清,曾林胜,彭美华,李婉青,刘晓玲,黄友贞
(赣州市肿瘤医院,江西 赣州 341000)
目的 探讨乳腺癌改良根治术后患侧腋下淋巴结转移的超声相关因素。方法 利用腋下超声观察66例乳腺癌改良根治术后患侧发现腋下淋巴结的超声特征,对照其病理或随访结果分析腋下淋巴结转移率的相关超声因素,将这些因素引入单因素及多因素Logistic回归模型,计算回归模型ROC曲线下面积及准确度等评价指标。结果 淋巴结边界、血流分型、检出的淋巴结数目、淋巴结皮质最大厚度、所在位置及弹性应变率和是否有Rotter's淋巴结可能是影响乳腺癌根治术后腋下淋巴结转移率的因素(P<0.05),多因素Logistic回归模型显示淋巴结边界、数目是影响腋下淋巴结转移独立危险因素(P<0.05),相对淋巴结数目为1,淋巴结数目≥3为转移性的危险度增加了6.92倍,相对边界清楚的淋巴结,边界不清楚的淋巴结为转移性的危险度增加了47.73倍。淋巴结边界和多因素回归模型ROC曲线下面积、准确度、敏感度、特异度、阳性预测值和阴性预测值均较高。结论 乳腺癌患者改良根治术后超声诊断患侧腋下淋巴结具有显著效果,可推广应用。
超声检查;乳腺癌改良根治术;患侧;淋巴结转移
乳腺癌根治术后患侧腋下出现淋巴结较常见,相关原因及规律目前报道较少,患侧淋巴结复发是远处转移的预示指标[1],通常采取组织活检、手术切除或随访等方式才能明确性质,给患者带来较大心理压力及手术痛苦[2]。而且由于淋巴结大小通常较小,所在位置较深,组织活检不易施行;本文通过观察淋巴结超声特征以期能找到评价淋巴结转移相关因素。
1 资料与方法
1.1 临床资料 选取2014年5月~2016年4月赣州市肿瘤医院乳腺癌改良根治术后的女性患者66例,年龄29~67岁,平均(47.8±5.6)岁,患者均被超声检查检出患侧腋下出现淋巴结。手术方式为乳腺癌改良根治术,手术均由同一名主任医师带领完成,术中常规清扫患侧腋下组及腋中组淋巴结。对照其形态改变最典型的淋巴结的活检、手术病理结果,或通过随访方式,以发现肿大淋巴结后随访3个月以上淋巴结大小无明显改变的判为良性、大小改变20%的淋巴结判为恶性的标准,将66例病例分为良、恶性两组,良性组44例,恶性组22例。
1.2 仪器和方法 采用北京迈润医疗器械有限公司生产的Philips IU22彩色多普勒诊断仪,使用L12-5探头,探头频率5~12 MHz。患者取平卧位探查,患侧上肢外展充分暴露患侧腋窝,使用二维图像观察记录淋巴结边界、数目及是否有Rotter's淋巴结,采用文献定位方法[2]记录患侧腋下淋巴结位置,分为腋下组、腋中组及腋上组淋巴结,选取腋下淋巴结中形态改变最为典型淋巴结,在最大切面上测量长径、前后径,按照文献计算纵横比[2],多切面观察腋下淋巴结并测量皮质最大厚度。
1.3 评价标准 规定淋巴结所在位置:在腋上、腋中、腋下组均有分布的为1,有侵犯肌肉分布的为2,剩余分布的为3。最后使用彩色多普勒观察淋巴结血流分型,分型为:Ⅰ型(门型):主要于淋巴门部及髓部探及血流信号;Ⅱ型(周边型):主要于淋巴结皮质内探及血流信号;Ⅲ型(混合型):于淋巴结皮质及髓质探及均等血流信号。最后采取完全相同仪器参数条件下由同一名诊断医生对最典型淋巴结进行弹性成像检查并录制视频,利用软件QLAB计算平均弹性应变率[3-4]。
1.4 统计学方法 本研究所进行的统计分析均使用SPSS21.0软件包进行。使用单因素Logistic回归分析影响淋巴结良恶性的影响因素,对于单因素Logistic回归分析有意义的变量使用多因素Logistic回归法(Forward Wald)研究其独立影响因素。最后,绘制Logistic回归模型ROC曲线并计算曲线下面积,通过计算准确度、敏感度、特异度、阳性预测值和阴性预测值等指标评价回归模型预测效果。P<0.05差异具有统计学意义。
2 结果
2.1 两组患者超声检查结果 经超声检查良性组与恶性组患者在淋巴结最大皮质厚度、淋巴结位置、是否有Rotter's淋巴结及淋巴结数目方面差异均有统计学意义(P<0.05)。见表1。

表1 两组患者超声检查结果Table1 The results of ultrasound examination in two groups
2.2 单因素Logistic回归模型结果 经因素Logistic回归分析显示淋巴结边界、血流分型、是否有Rotter's淋巴结、淋巴结皮质最大厚度等可能是影响乳腺癌根治术后腋下淋巴结转移率的因素(P<0.05)。见表2。
2.3 多因素Logistic回归模型结果 经多因素Logistic回归分析显示淋巴结边界与淋巴结数目和淋巴结转移有较大关联(P<0.05)。见表3。
2.4 单因素和多因素Logistic回归模型效果分析 淋巴结边界和多因素回归模型ROC曲线下面积、准确度、敏感度、特异度、阳性预测值和阴性预测值均较高。见表4。
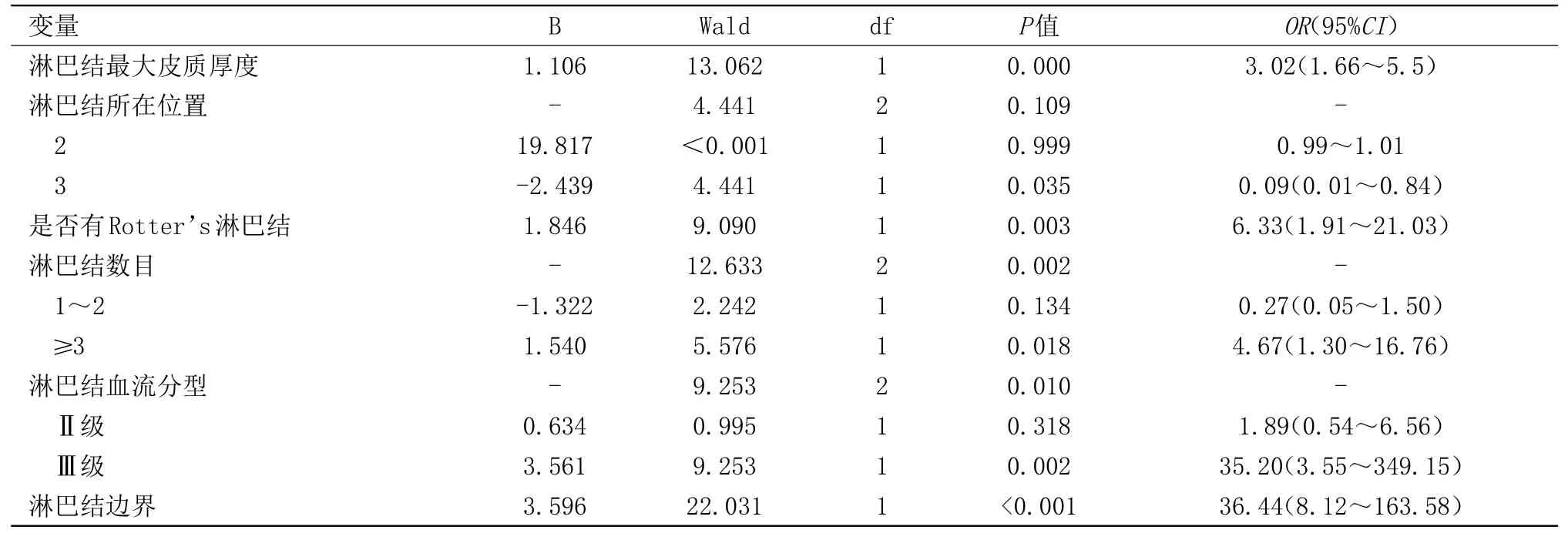
表2 单因素Logistic回归模型结果Table2 Results of single factor Logistic regression model

表3 多因素Logistic回归模型结果Table3 Multivariate logistic regression model results

表4 单因素和多因素Logistic回归模型效果分析Table4EffectAnalysis of single factor and multi factor Logistic regression model
3 讨论
在乳腺癌改良根治术中,患侧腋下及腋中组淋巴结常规被清扫,术后在随访过程中笔者常常发现患侧腋下仍有淋巴结出现的情况[5]。这些淋巴结一般被认为为反应性,然而其中仍有不少为转移性淋巴结,能否套用转移性淋巴结声像规律尚无研究[6]。
在统计结果中,两组患者在淋巴结纵横比上差异无统计学意义。这可能是因为部分患者存在慢性炎症等原因,亦能导致淋巴结形态类似类圆形。文献报道[7]乳腺癌淋巴结转移中微小转移超声难以检出,尽管这些淋巴结发生转移现象,但是转移肿瘤细胞数目少,尚不足以让淋巴结发生大体形态学改变[8]。
转移性淋巴结由于肿瘤细胞首先侵入皮质,表现为皮质不均匀增厚,当肿瘤细胞侵犯淋巴门时,整个淋巴结结构紊乱,髓质逐渐消失,最后肿瘤细胞侵犯淋巴结包膜或周边组织时,表现为淋巴结边界不清[9]。因此转移性淋巴结常表现为局部皮质不均匀增厚,边界不清,血流形态由门型变为混合型或周边型及弹性应变率增高等,其中边界不清这一特征高度提示淋巴结发生了转移[10]。
胸肌间淋巴结,可作为乳腺癌复发首发部位[11]。本研究显示出现了Rotter's淋巴结和淋巴结广泛分布在腋下、中、上组提示淋巴结发生转移的可能性更大。与我们平时判断淋巴结是否为转移性的依据不同,淋巴结数目和边界才是独立危险因素[12]。文献乳腺癌术前预测腋下淋巴结转移因素中,淋巴结数大于3个预示着肿瘤更易发生淋巴结转移[13],对于乳腺癌术后淋巴结转移评价也同样适用。
综上所述,是否有Rotter's淋巴结,淋巴结最大皮质厚度及所在位置,淋巴结数目、血流分型和边界可能是影响良恶性的危险因素,淋巴结数目及边界是影响良恶性的独立危险因素,淋巴结边界和多因素回归模型能够较好地评判腋窝淋巴结转移的情况。
[1] H JungMoon,MJ Kim,EK Kim,et al.US surveillance of regional lymph node recurrence after breast can-cer surgery[J].Radiology,2009,252(3):673-681.
[2] 韩峰,邹如海,唐军,等.乳腺区域淋巴结的超声定位显像及临床应用[J/CD].中华医学超声杂志,2010,7(11):1801-1807. [3] 李泉水,陈胜华,李振洲,等.高频彩超预测乳腺癌淋巴结转移的相关因素探讨[J].中国超声医学杂志,2007,23(12):900-904.
[4] Komenaka IK,Bauer VP,Schnabel FR,et al.Interpectoral nodes as the initial site of recurrence in breast cancer[J].Arch Surg,2004,139(2):175-178.
[5] 李惠萍,杨娅娟,苏丹,等.应对方式在乳腺癌患者疾病感知和创伤后成长中的中介作用[J].中华行为医学与脑科学杂志,2016,25(8):698-702.
[6] 高永平,张玲玲.聚焦解决模式对乳腺癌围术期患者焦虑抑郁症状影响的Meta分析[J].重庆医学,2016,45(25):3591-3595.
[7] 张倩,辛军,李红.18F-FDG PET/CT显像半定量参数MTV、TLG联合SUV在乳腺癌诊断中的应用价值[J].中国临床医学影像杂志,2016,27(9):620-624.
[8] Kyung Jin Nam,Ki Seok Choo,Ung Bae Jeon,et al.Comparison of diameters of ipsilateral and contralateral internal mammary arteries by breast MRI in patients with unilateral breast cancer[J].Jpn J Radiol,2016,34(6):1-5.
[9] Adam D,Pfefferle1,Yash N,et al.Genomic profiling of murine mammary tumors identifies potential personalized drug targets for p53 deficient mammary cancers[J].Dis Model Mech,2016,9(7):749-757.
[10] 符川,张建辉,张业雨,等.彩色多普勒超声联合全数字化X线检查对乳腺癌老年患者诊断准确性的影响[J].中国老年学杂志,2016,36(17):4228-4230.
[11] 焦德,路炜,张学东.低氧诱导因子-1α、Delta样配体4在不同乳腺癌分子亚型组织中的表达及临床意义[J].中国老年学杂志,2016,36(17):4248-4249.
[12] Nagahashi,Masayuki(mnagahashi@med.niigata-u.ac.jp), Yamada,et al.Interstitial Fluid Sphingosine-1-Phosphate in Murine Mammary Gland and Cancer and HumanBreast TissueandCancerDetermined by Novel Method[J].J Mammary Gland Biol Neoplasia,2016,21(1-2):9-17.
[13] Tri Vuong,Jean-François Mallet,Maria Ouzounova,et al.Role of a polyphenol-enriched preparation on chemoprevention of mammary carcinoma through cancer stem cells and inflammatory pathways modulation[J]. J Transl Med,2016,14(1):1-12.
Study on the diagnosis of axillary lymph nodes in patients with breast cancer after modified radical mastectomy
Sun Bin,LiXiao-chun,LiuYan-qing,CengLin-sheng,PengMei-hua,LiWan-qing,LiuXiao-ling,HuangYou-zhen
(Tumor Hospital of Ganzhou,Ganzhou,Jiangxi,341000,China)
Objective To explore the related factors of ultrasound after modified radical mastectomy axillary lymph node metastasis.Methods Using axillary ultrasound observation of 66 cases of breast cancer after mastectomy that ultrasound features of axillary lymph nodes,control the pathology or follow-up analysis of related factors of axillary lymph node metastasis rate of ultrasound,these factors will be introduced univariate and multivariate Logistic regression model,regression model to calculate the area under the ROC curve and the accuracy of the evaluation.Results To write the main data of lymph node boundary,flow type,number of lymph node,lymph node location and the maximum thickness of the cortex,the elastic strain rate and whether Rotter's may affect the lymph node mastectomy and axillary lymph node metastasis(P<0.05),Logistic regression model showed that lymph node number is under the influence of boundary leaching Independent risk factors for lymph node metastasis(P<0.05),the relative number of lymph nodes was 1,the number of lymph nodes is more than 3 for the risk of metastatic degree increased 6.92 times,relatively clear boundary nodes,the boundary is not clear the lymph node metastatic risk degree increased by 47.73 times.The lymph node boundary and multi factor regression model the area under the ROC curve,accuracy,sensitivity,specificity,positive predictive value and negative predictive value were higher.Conclusion Conclusion with the aim of keeping improvement in breast cancer patients after radical resection of consistent ultrasound diagnosis of ipsilateral axillary lymph nodes has significant effect,can be widely applied.
Ultrasonography;Modified radical mastectomy of breast cancer;Side;Lymph node metastasis
10.3969/j.issn.1009-4393.2017.06.001
赣州市指导性科学计划项目(GZ2014ZSF308)

