超声与CT诊断急慢性阑尾炎的对比分析
欧晓华
[摘要]目的探讨急慢性阑尾炎采用超声与cT诊断的价值。方法选取90例于2014年7月~2016年7月期间我院接收的疑似为阑尾炎患者,均采用cT及超声检查,观察检查結果。结果超声对急性阑尾炎的灵敏度为67.9%(55/81),慢性阑尾炎灵敏度为44.4%(4/9),其中急性单纯性阑尾炎13例,慢性阑尾炎4例,急性非单纯性阑尾炎42例;cT诊断急性阑尾炎的灵敏度为79.0%(65/81),慢性阑尾炎的灵敏度为55.6%(5,9),急性单纯性阑尾炎17例,慢性阑尾炎5例,急性非单纯性阑尾炎48例;在诊断急性阑尾炎及急性单纯阑尾炎的灵敏度上,cT与超声比较差异有统计学意义(P<0.05),而在慢性阑尾炎、急性非单纯性阑尾炎的诊断上,比较差异无统计学意义(P>0.05)。结论cT与超声均对急性阑尾炎有较高的诊断价值,但cT电离辐射会使患者发生癌症的风险增加,因此,应将超声作为急慢性阑尾炎的首选检查方式,而cT对急性阑尾炎的灵敏度较高,当超声检查不确定时,可再行cT检查。
[关键词]急性阑尾炎;超声;CT
[中图分类号]R445.1;R726.5;R816.92
[文献标识码]A
[文章编号]2095-0616(2017)03-130-04
急性阑尾炎是临床常见外科急症,由于症状不典型,加上阑尾壁薄、阑尾腔相对大等生理特点,发炎后易造成阑尾腔梗阻,发生穿孔的风险较高。以往主要依靠体征、症状及化验检查来诊断,易出现漏诊与误诊的现象。近年来,随着影像技术的不断发展,CT与超声检查逐渐应用于阑尾炎的诊断。本研究中通过资料回顾性分析,探讨急慢性阑尾炎采取不同检查方式检查的诊断价值,现报道如下。
1.资料与方法
1.1一般资料
选取90例疑似为阑尾炎患者,均为2014年7月~2016年7月期间在我院门诊就诊的患者,患者均经病理证实,其中女42例,男48例,年龄5~12岁,平均(7.8±2.1)岁,患者均出现压痛、腹痛、发热及腹肌紧张等症状。
1.2方法
超声检查:患者取仰卧位,使用飞利浦HD9彩色多普勒超声诊断仪,先用5-8MHz凸阵探查有无游离液体及包块,随后用高频线阵探头,频率为5~12MHz,以髂血管、右下腹腰大肌围中心,由肝下缘至盆腔进行扫查。CT检查:患者先做仰卧位,采用西门子一欢星螺旋CT机,管电流200mA,管电压120kV,层厚3mm,螺距0.9,间隔0,对患者进行非增强扫描。病理检查:术前活检,进行病理学检查作为阑尾炎诊断的金标准。
1.3影像学分析
超声诊断标准,慢性:阑尾略增粗,回声增强,浆膜层毛糙,右下腹局限性淋巴结肿大。急性:短轴位表现为靶环征,长轴位表现为增粗的阑尾,管壁不均匀增厚,阑尾壁血流信号增多。间接表现:阑尾周围肠系膜、大网膜脂肪组织表现为片絮状高回声包裹;粘连性肠梗阻、腹膜炎,表现为肠蠕动减慢,邻近肠管积气、积液、扩张等;阑尾周围脓肿,表现为低回声或混合回声团块。CT诊断标准,慢性:周围肠系膜间隙内见淋巴结肿大,阑尾管腔略增粗,腔内可见条状致密影,浆膜面不光滑。急性:阑尾外径明显增粗,在6mm以上,管壁增厚,阑尾腔内积液或粪石;邻近肠管肠壁增厚,肠管积液、扩张;伴发阑尾周围炎时盲肠周围组织结构边界模糊,邻近肠系膜内脂肪呈混杂密度影;周围脓肿表现为壁厚薄不一、边界不清的炎性肿块;伴发盲肠炎、结肠炎时表现为升结肠、盲肠壁增厚,系膜模糊。
1.4统计学处理
采用SPSS15.0软件分析及处理数据,以百分比表示计数资料,组间比较采用x2检验。P<0.05为差异有统计学意义。
2.结果
2.1病理检查结果
病理检查显示90例均诊断为阑尾炎,其中急性单纯性阑尾炎21例、慢性阑尾炎9例、急性非单纯性阑尾炎60例,包括急性坏疽穿孔性阑尾炎2例,急性化脓性阑尾炎53例,阑尾周围脓肿5例。
2.2超声结果
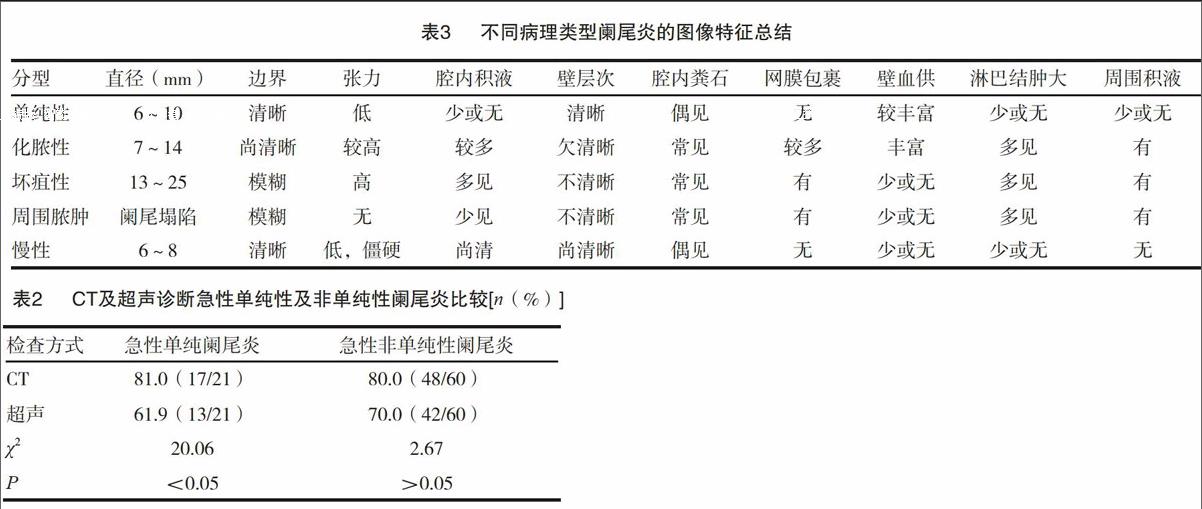
超声对急性阑尾炎的灵敏度为67.9%(55/81),慢性阑尾炎灵敏度为44.4%(4/9),其中急性单纯性阑尾炎13例,慢性阑尾炎4例,急性非单纯性阑尾炎42例。见图1a~1d。
2.3 CT检查结果
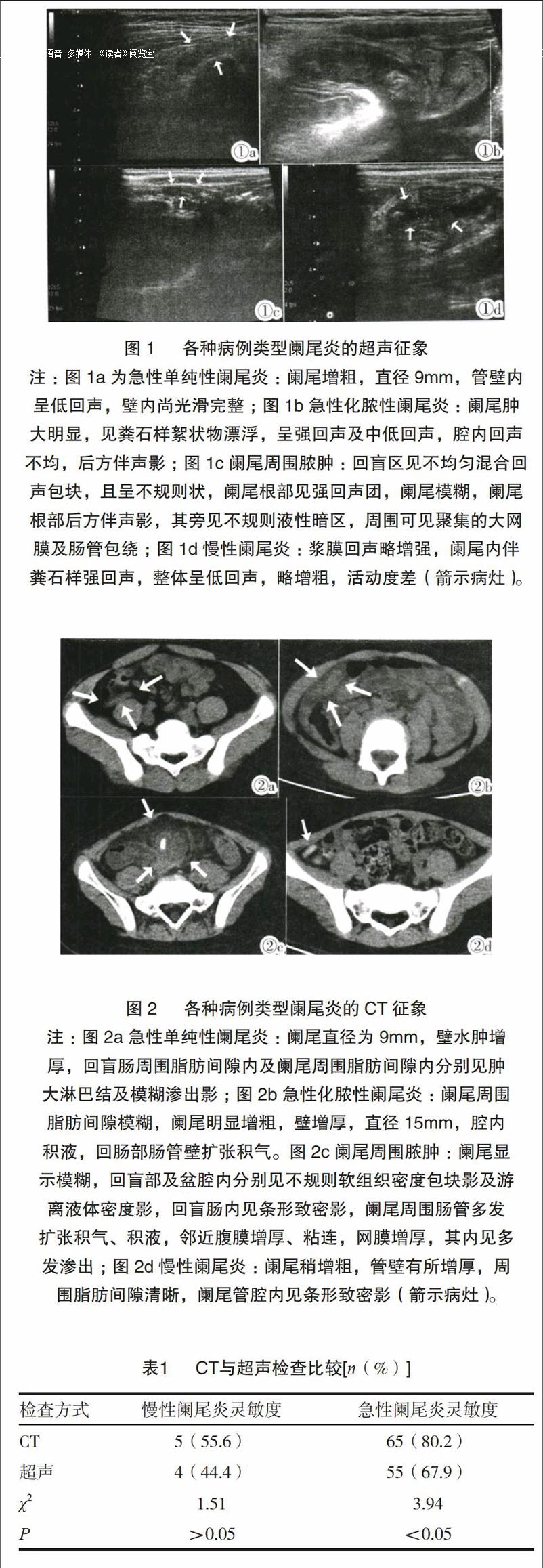
CT诊断急性阑尾炎的灵敏度为79.0%(65/81),慢性阑尾炎的灵敏度为55.6%(5/9),急性单纯性阑尾炎17例,慢性阑尾炎5例,急性非单纯性阑尾炎48例。图2a-2d。
2.4 CT与超声检查比较
对照金标准,CT对急性阑尾炎的灵敏度与超声比较差异有统计学意义(P<0.05);在慢性阑尾炎的诊断,两种方法比较无统计学意义(P>0.05),见表1。
2.5cT及超声诊断急性单纯性及非单纯性阑尾炎比较
对照金标准,两种检查方法在急性单纯阑尾炎的灵敏度上比较差异有统计学意义(P<0.05),而在非单纯性阑尾炎的灵敏度上比较差异无统计学意义(P>0.05),见表2。
2.6不同病理类型阑尾炎的图像特征
不同病理类型阑尾炎具有不同超声及CT图像特征,见表3。
3.讨论
阑尾近端管腔细小,起始于盲肠根部后内侧壁,远端为盲端,直径约为(5.5±1.1)mm。阑尾炎是小儿常见的急腹症,且好发于6~12岁儿童。小儿年龄越小,则症状越复杂,临床诊断时若仅联合生化检验和查体,则极易造成误诊和漏诊,故往往需要借助影像学进行辅助诊断。目前CT与超声是临床上常见的影像学工具,二者均有一定的优势和劣势。超声的优势在于可重复性强,且简单快捷,费用相对低廉,尤其是近年来使用的高频超声,使病变阑尾显示率明显提高。但阑尾正常时超声不易检出,而当阑尾发生病理改变时,如管壁水肿、充血、渗出等情况时有利于超声图像上阑尾检出,且超声检查容易受常肠腔内气体干扰、经验和机器的分辨力、受检查医生本身的水平、腹痛加重患者难以配合等因素的影响,而使超声的诊断准确率大降低,尤其对于尚未形成明显征象的急性单纯性阑尾炎,诊断准确率则较为低下,因此为提高超声诊断率,应提高受检医生本身水平;检查前做好宣教,指导其尽量配合检查,否则会影响超声检查结果;不断提高设备分辨率等。
CT相较于超声可准确且迅速发现或排除各种急腹症,如肠套叠、绞窄性肠梗阻、阑尾坏疽穿孔等。单纯性阑尾炎临床症状多表现为局部轻微压痛和右下腹隐痛,病灶多限于黏膜下层和黏膜层,阑尾管壁层次结构清晰,阑尾可略增粗,张力较低,超声示管壁层次清晰。CT显示管壁密度均匀,相比于化脓性阑尾炎,单纯性阑尾炎平均直径相对要小,甚至部位阑尾直径在正常范围内。发展至化脓阶段,阑尾明显肿胀,管壁全层增厚,层次模糊,管腔内积液时超声示管腔内液性区,部分显示较多点状弱回声,CT显示阑尾管腔呈低密度。右髂窝可见积液影像,盲肠根部管壁增厚,超声显示为强回声团,部分阑尾腔内见粪石影像,后方伴声影,部分管壁血流丰富,CT图像上表现为高密度影。若治疗不及时,阑尾细膜静脉受炎症波及、阑尾腔内压力及阑尾张力持续增高等病理改变引起阑尾血液循环障碍,患者腹膜刺激征明显,此时已发展为坏疽性阑尾炎,患者右下腹疼痛表现为持续性剧烈疼痛。CT示阑尾肿大,管壁明显增厚,密度不均匀。超声显示管壁增厚明显,局部管壁血流信号明显减少,管壁回声不均。腔内可见粪石或积液。阑尾周围脓肿在临床上较为常见,多由坏疽性或化脓性阑尾炎发展而来。超声与cT图像上仅显示右下腹部混合型包块,常无法分辨阑尾结构,部分右下腹包块内可见粪石。由于炎症反复出现,最终导致阑尾粘连、活动受限,CT表现为管壁密度较均匀,阑尾略肿大、略僵硬,超声显示管壁回声毛糙,阑尾略僵硬,血流稀疏。
对于超声与CT在急慢性阑尾炎的诊断效能上,国内有诸多学者均有报道。戚乐等[6]研究发现,在急慢性阑尾炎的诊断上,CT检查诊断准确率显著高于B超检查。刘运练等也指出,CT由于受外界影响小,因此在诊断单纯性阑尾炎时,其诊断准确率要高于B超检查。另外,也有学者指出,CT与超声在诊断对急性阑尾炎时均有较高的价值,而在诊断急性非单纯性阑尾炎时,CT诊断率稍高于B超。本研究结果显示,CT与超声在诊断慢性阑尾炎时的灵敏度均较低,分别为55.6%、44.4%,可能是由于阑尾组织在长期反复的炎性刺激下发生粘连,难以分辨阑尾组织及周围肠管组织,超声因受肠气干扰而影响其诊断率;而CT扫描时部分患者因腹部胀气肠管扩张,从而减少肠间隙,阑尾显示不清或因摒气不良而出现运动伪影而使CT准确率降低。在对急性阑尾炎进行诊断时,二者诊断价值均较高,灵敏度分别为80.2%、67.9%。两种检查方法在诊断单纯性阑尾炎时,超声的诊断准确率低于CT,考虑原因为单纯性阑尾炎发生时,因体征不典型,阑尾肿胀不明显未出现间接影像时,超声往往容易漏诊,而CT检查受外界因素影响较小,因此诊断准确率较高。两种检查方法在诊断急性非单纯性阑尾炎时,诊断率均较高,分别为80.0%、70.0%,组间比较无统计学意义,可见CT与超声对阑尾周围脓肿及坏疽性、化脓性阑尾炎的诊断均有较高准确率,与文献报道一致。研究指出,x线电离辐射会使患者发生癌癥的风险增加。因此,本研究建议,当患者体壁薄,阑尾位置相对表浅,可首选价格低廉、无辐射、可重复操作的超声检查,而对于可疑的超声结果,医生应综合评估,结合生化结果及查体,若临床体征进行性加重或仍高度怀疑阑尾炎时,再选择CT检查,以降低误诊率。
综上所述,CT与超声均对急性阑尾炎有较高的诊断价值,但CT电离辐射会使患者发生癌症的风险增加,因此,应将超声作为急慢性阑尾炎的首选检查方式,而CT对急性阑尾炎的灵敏度较高,当超声检查不确定时,可再行CT检查。

