自身免疫性甲状腺功能减低相关性肾病综合征病人甲状腺功能测定的意义
覃 学,陈 文
(海南省农垦总医院 肾内科,海南 海口570311)
*通讯作者
自身免疫性甲状腺功能减低相关性肾病综合征病人甲状腺功能测定的意义
覃 学,陈 文*
(海南省农垦总医院 肾内科,海南 海口570311)
自身免疫性甲状腺疾病(AITD)包括Graves病、甲状腺炎、原发性甲状腺机能减退症(甲减)。甲状腺和肾脏关系密切,临床研究早已证实肾脏相关病变与甲状腺相关疾病有着共同的自身免疫学发病基础[1,2]。由AITD引发的相关性肾病临床已有研究报道,据统计由AITD疾病引发的以蛋白尿为临床特征的AITD肾病的发生率为11%-40%,多数患者仅仅有轻度蛋白尿,少数患者会出现肾病综合征(Nephrotic syndrome,NS)[3,4]。自1978年国外学者Jordan首次报告甲减相关性NS 1例以来。国内外学者对AITD相关性NS的报道逐渐增多,但对该病利用FT3、FT4、TSH水平变化进行诊断以及与原发性NS的鉴别诊断国内外却较少,亦未引起足够的临床重视。本研究探讨了自身免疫性甲减相关性NS病人的甲状腺功能(FT3、FT4、TSH)变化,来明确该检查在原发性NS和甲减相关性NS中的鉴别诊断意义,现报道如下。
1 资料和方法
1.1 一般资料
选择我院2001年-2015年收治的21例甲减相关性NS患者和30例原发性NS患者,甲减相关性NS:男8例,女13例,年龄20-31岁,平均(24.5±11.7)岁;原发性NS:男12例,女18例,年龄21-33岁,平均(25.8±12.6)岁;同期抽选25例健康体检者作为对照组,均排除肝肾功能异常、合并内分泌疾病、尿检阴性的患者,其中男10例,女15例,年龄21-30岁,平均(25.9±11.5)岁。全部病例均排除糖尿病、多发性骨髓瘤、红斑狼疮、过敏性紫癜及感染性NS等继发性NS。三组在性别、年龄上比较差异无显著性(P>0.05),具有可比性。
1.2 诊断标准
自身免疫性甲减:(1)具有甲减临床表现;(2)甲状腺不大;(3)检测血清FT3、FT4水平降低伴血清TSH水平升高(>正常值高限1倍),RAIU低下;(4)排除桥本氏病、Graves病等AITD疾病;(5)甲腺未实施过手术及服用过131I治疗史;(6)排除下丘脑、垂体、肾上腺等内分泌病变,糖尿病、肿瘤以及药物因素;NS:低白蛋白血症(≤30 g/L)、检测蛋白尿≥3.5 g/24 h、高脂血症、水肿,排除狼疮性及紫癜性肾炎、糖尿病肾病、感染性NS等。
1.3 检测方法
清晨取空腹抗凝血3 ml,离心后取上清液,采用电化学发光法检测FT3、FT4、TSH水平,试剂盒购自天津九鼎医学生物公司。
1.4 统计学方法
2 结果
三组中男性和女性患者血清FT3、FT4、TSH水平比较差异均无显著性(P>0.05)。甲减相关性NS组患者血清FT3、FT4水平显著低于原发性NS组和对照组,TSH水平显著高于原发性NS组和对照组,组间比较差异具有统计学意义(P<0.05)。但原发性NS组与对照组间患者血清FT3、FT4、TSH水平比较差异无显著性(P>0.05),详见表1。
3 讨论
早在上世纪50年代AITD疾病合并蛋白尿就引起临床注意,据数据统计其在国内外的发病率为11%-40%不等。其中自身免疫性甲状腺机能减退症(原发性甲减)相关性NS的报告较少,早期易误诊,尤其在基层卫生部门原发性甲减合并NS的误诊可能更高,有必要引起临床重视[5]。有动物实验表明:原发性甲减合并NS的肾脏病理呈现出膜性肾病,其它如系膜增生性肾炎以及局灶肾小球硬化亦可见[6]。有研究[7]对1例膜性肾病后期加用CTX治疗取得满意疗效,从临床角度印证了原发性甲减合并NS病理类型的可靠性。Hemmelgarn等[8]研究发现,AITD相关性NS以典型肾病综合征(NS)为临床表现,偶伴镜下血尿,多数患者并未见高血压状态以及肾功能损害。尽管较早出现前驱甲状腺病史,但可在患AITD后数月甚至是数年后发作NS。故对原发性甲减和NS二者的关系及其甲减症状和治疗常被临床忽视。因此,详细询问病史、发现甲减临床表现及部分病人持续采取甲状腺替代疗法均可能为原发性甲减相关性NS的诊断提供线索。
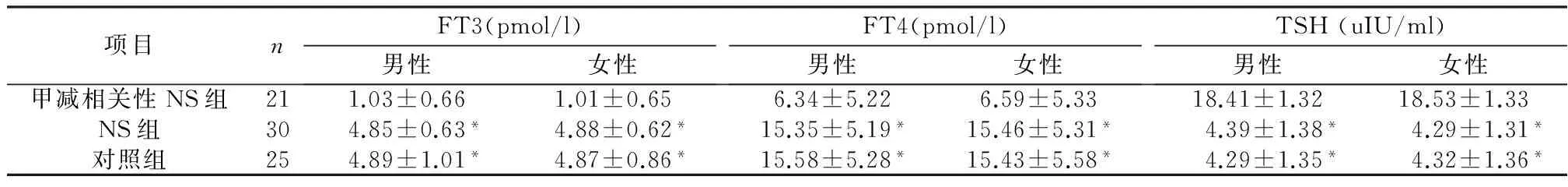
表1 三组血清FT3、FT4、TSH水平比较
注:与甲减相关性NS组比较,*P<0.05
临床对于原发性甲减相关性NS的误诊率很高,本研究总结其原因可能从以下方面考虑:①甲减本身临床表现并不典型,多为非特异性,且疾病早期并不在每例病人身上同时出现,如以某一系统的临床症状、体征为主时,容易误诊[9]。②对于原发性肾病综合征(NS)引发的低T3、低T4水平与原发性甲减相关性NS临床诊断鉴别不清[10]。原发性NS引发低T3、低T4临床研究已经证实,其是一种保护性调节过程的两个阶段。第一阶段以血清T3、FT3水平下降,反T3(rT3 )水平增高,但检测其血清T4、FT4水平处于正常值。第二阶段的特点为除血清T3、FT3水平继续下降外,血清T4水平也降低,TSH水平一般正常或者是呈略低趋势[11]。但两个保护性阶段血清FT4始终保持正常水平,维持基本甲状腺功能,因此,原发性NS引发低T3、低T4不需采用甲状腺激素替代治疗[12,13]。原发性甲减相关性NS表现为血清TSH水平首先升高,然后依次是血清FT4、TT4 、FT3和TT3水平下降[14,15]。可见二者甲状腺激素变化顺序和特征是不同的,如将二者混淆,必将延误治疗。因此笔者认为,对NS患者应常规予以甲状腺功能测定,由于原发性NS患者甲状腺素结合球蛋白的丢失,多有继发性甲减,表现为低T3、T4综合征,故尤其应重视检测患者血清FT3、FT4和TSH,将有助于发现原发性甲减相关性NS。
本研究结果表明,原发性甲减相关性NS患者血清FT3、FT4水平明显下降,TSH 升高,这与原发性甲减的临床表现一致。而原发性NS患者引发的血清FT3、FT4、TSH变化与健康对照组无明显差异,这与原发性NS患者虽然有甲状腺素结合球蛋白丢失和低白蛋白血症,继发性甲减,但血清FT3、FT4丢失相对较少,不足以导致血清TSH水平分泌增加的结论一致。由此可见,通过测定血清中甲状腺功能,并以血清中FT3、FT4 水平下降和TSH水平升高作为原发性甲减相关性NS与原发性NS的鉴别诊断具有重要价值。
综上所述,自身免疫性甲减相关性NS患者血清FT3、FT4水平明显下降,血清TSH水平升高,而原发性NS患者血清FT3、FT4、TSH水平与正常人无异,检测甲状腺功能有利于甲减相关性NS的诊断及与原发性NS的鉴别诊断。
[1]章德峰.小儿原发性肾病综合征与血清甲状腺激素水平关系的临床研究[J].医药论坛杂志,2011,32(24):162.
[2]符庆瑛,周柱亮.原发性肾病综合征甲状腺功能的变化及临床意义[J].中国中西医结合肾病杂志,2010,23(7):641.
[3]刘 赛,张 弛,李华珠.妊娠晚期亚临床甲减及TPO-Ab对妊娠结局的影响[J].湖南师范大学学报(医学版),2013,12(2):23.
[4]冯雪芳.AITD合并肾小球肾炎自身抗体检测及临床病理分析[J].放射免疫学杂志,2009,22(6):625.
[5]王 蕾,李起香,卢连元,等.自身免疫性甲状腺疾病相关肾病临床分析[J].社区医学杂志,2008,6(5):1.
[6]李苗苗.血清FT3、FT4 浓度变化与肾病综合征的关系[J].中国现代药物应用,2009,3(2):106.
[7]姚秋明,张 健,徐 健.不同亚型自身免疫性甲状腺疾病患者血清25-(OH)2D3的改变[J].中国综合临床,2015,31(10):887.
[8]Hemmelgarn BR,Man ns BJ,Lloyd A,et al.Relation between kidney function ,proteinuria,and adverse out comes[J].JAMA,2010,303(5):423.
[9] 黄建萍,张敬京,宗媛华,等.自身免疫性甲状腺疾病伴肾小球肾炎1例报告及文献复习[J].临床儿科杂志,2005,23(5):305.
[10]赵爱国,李 颖,夏 天,等.自身免疫性甲状腺疾病相关肾病二例[J].天津医药,2007,35(11):864.
[11]马德权.中西医结合治疗桥本甲状腺炎合并亚临床甲状腺功能减退临床研究[J].中医学报,2013,28(9):1382.
[12]钱 伟,杜婷婷,吴汉妮.血清IgG4和TGF-β1及CTGF水平与桥本甲状腺炎纤维化的相关性[J].中华检验医学杂志,2015,10(12):848.
[13]冯绍华,邢 双.血清microRNA在自身免疫性甲状腺疾病中的潜在诊断价值[J].免疫学杂志,2015,9(8):687.
[14]王亚均,叶正蔚.慢性肾脏病患儿小剂量甲状腺素治疗的作用及甲状腺激素水平变化的意义[J].重庆医科大学学报,2009,34(9):1263.
[15]楚能武,吴庆彬,章 秋.自身免疫性甲状腺病相关肾病的研究进展[J].安徽医药,2009,13(5):467.
1007-4287(2017)04-0663-02
2016-07-23)

