迎战!肿瘤君
贺涛+王小
最新的中国癌症病患数字颇令人失望。但真正的悲剧是,这些病例大多数是可以预防的。
通过不使用烟草、健康的饮食和参加体育活动,能够预防30%以上的癌症,而在发展中国家,通过实施计划免疫,就能预防高达20%的癌症死亡。
如何有效地干预国民的行为,让健康生活方式流行开来,是中国防控癌症的关键,也是难点。中国关注包括癌症在内的慢性病控制的行為学研究,只是近几年的事,远远落后于性病与艾滋病等传染性疾病的研究。
——编者

美国前总统和副总统都经历过癌症带来的死别,奥巴马的母亲在1995年死于卵巢癌,拜登的儿子2015年因脑瘤去世。图fReu艳rs
每天,有7700人的生命被癌症虢夺。癌症,是中国城市居民的头号杀手,在农村居民死因中也位居第二。
2017年2月14日,中国政府明确承诺,总体癌症的五年生存率要从30.9%,到2020年提高5%,至2025年提高10%。这一雄心勃勃的目标,被写入《中国防治慢性病中长期规划(2017-2025年)》(下称《慢病规划》),为积极的癌症防控政策出台留下了想象空间。
美国前总统奥巴马在任期内最后一次国情咨文演讲中,特别提及一项抗癌“登月计划”,呼吁通过这项计划永久治愈癌症,并任命时任副总统拜登为该计划负责人。两人都经历过癌症带来的死别,奥巴马的母亲在1995年死于卵巢癌,拜登的儿子2015年因脑瘤去世。
癌症甚至可能也影响了2016年的美国总统大选结果。自儿子去世后,拜登悲伤不已,希望全力以赴推动癌症研究。他放弃了竞选总统。
早在1971年,尼克松曾在国情咨文中首次提出,“医治这种该死的疾病的时机成熟了,我们应该集中像研究核裂变以及登陆月球所付出的力量一样来做这件事。”同年12月,他签署《国家癌症法案》,美国高调向癌症宣战。
转眼46年已逝,由美国主导的第一场抗癌战争并未取得预想的胜利,癌症仍然是美国乃至世界导致居民死亡的主要疾病,多种癌症还无法治愈。而且随着研究的铺开和深入,牵扯出更多的问题,加之从研究成果到临床应用还有很长一段路要走,使得攻克癌症的终极目标比登月看上去更遥不可及。
也有一些研究人员,质疑这种把医治癌症作为一个工程问题来处理的行动,认为它忽略了癌症的复杂性以及科学的不可预知性。
然而必须看到,自1990年起,美国癌症的发生率和死亡率逐年下降。2017年最新癌症统计数据显示,1991年-2014年间,美国癌症的整体死亡率下降25%,210万人从生死线上被强拽回来。
这一成果的主要功劳,归于控烟、早诊早治的有效开展和治疗水平的提高。这些经验值得有同样决心的中国借鉴和学习。
近年的统计显示,中国癌症的发病率和死亡率都在上升。
面对久攻不下的癌症顽疾,全球医学界也在转变斗争策略,将治愈癌症的目标,修正为抑制癌细胞的生长和扩散,使之成为一种可以控制的慢性病。在这一思路下,癌症免疫治疗表现夺目,让人类更接近控癌的目标。
正如世界卫生组织(WHO)驻华代表处疾病控制团队协调员法比奥·斯卡诺博士所言,“对待癌症,医生几乎不使用治愈这样的表述,他们通常谈论缓解。”完全缓解意味着没有癌症存在的迹象,癌症复发的可能性很低。而对于那些不可能缓解的患者来说,医生能做的事情是维护他们和他们家人的生活质量。
把癌症变成慢性病,就像糖尿病一样,只要可控、患者能长期生存就可以,是否治愈,变得没有那么重要。
发病率上升 死亡率下降
吸烟、生活方式、环境恶化等多种因素,都在这场悲剧的大幕背后推波助澜
身边的癌症患者越来越多。国家癌症中心的数据佐证,2015年中国癌症新发病例数及死亡人数分别为429.2万例和281.4万例,相当于平均每天1.2万人新患癌症、7700人死于癌症。
在未来几十年,中国癌症患者的数量还将持续增多。全国肿瘤登记中心主任陈万青告诉《财经》记者,新增癌症患者数量升高,主要是人口老龄化和人口增加造成的。
自远古以来,地球上的生物饱受癌症折磨,科学家甚至在一件1.5亿年前的恐龙化石上,找到明显的癌症痕迹。久远的癌症,附骨入髓在人类的历史。现在出现越来越多的癌症患者,固然是检测技术提升使然,吸烟、生活方式、环境恶化等多种因素,都在这场悲剧的大幕背后推波助澜。
衰老,更意味着癌症高发。中国癌症的发病率和死亡率的上升趋势,主要推手是人口老龄化。人类已知有100多种癌症,导致这些癌症的因素繁多且复杂。年龄,是被确定的主要发病因素,癌症患者以老年人为主,在50岁后,癌症发病率快速增长。
癌症是基因发生了突变,人体每一次的细胞分裂,都有发生基因突变的可能,只不过概率极低,当受到射线照射、慢性炎症、遗传因素和病毒感染等刺激时,细胞可能出现致癌基因被激活、抑癌基因失活等变化,以致细胞发生癌变。
即使发生了基因突变,产生癌细胞,健康人体内的免疫细胞也会将其杀死,不致患病。然而,随着年龄增长,细胞分裂次数越多,基因突变也越多,免疫力却越来越差,患癌几率随之飙升,因此老年人得癌症往往难以避免。
在WHO驻华代表施贺德看来,中国的癌症人数及癌症相关死亡人数,每年上升的速度令人吃惊。国家统计局数据显示,全国65岁以上的老年人在2005年首次突破一亿大关,占总人口的7.6%;十年后,65岁以上的老年人攀升至1.4亿人,占总人口的10.5%。老龄化趋势明显。
为了分析更明晰,陈万青和同事们在研究中,剔除老龄化等影响因素,依据同一标准的人口年龄构成计算出标准化发病率和死亡率。结果显示,2000年至2011年,中国男性人群恶性肿瘤的发病率较为稳定,每年提高约为0.2%;女性人群的发病率却在逐年上升,每年约提高2.2%。
女性肿瘤发病率上升,主要在结直肠癌、肺癌、乳腺癌、宫颈癌、子宫体癌和甲状腺癌。可能的原因有,逐漸西化的生活方式增加了中国人的肥胖率,减少了活动量,对结直肠癌和乳腺癌发病率有影响;更精确的体检手段使甲状腺癌、乳腺癌等出现过度诊断问题,一些本来对健康不会造成危害的癌症被诊断并治疗。
庆幸的是,中国癌症的死亡率呈现缓慢下降趋势。11年前起,中国人群癌症死亡率掉头向下:男性死亡率逐年下降1.4%,女性死亡率逐年下降1.1%。
这主要得益于胃癌、食道癌和肝癌的防控成效,三种癌的发病率和死亡率都明显减少。乙肝疫苗的使用,阻击了肝癌,导致胃癌的幽门螺杆菌被控制得益于抗生素。其他的重要因素还包括,饮用水的净化、防止食物霉变、减少或避免食用含有亚硝胺的熏烤及腌制类食品等。
无论如何,不可阻挡的是老龄化加剧和人口增加,因而中国新增癌症患者数量和死亡人数将继续攀升,可能持续几十年。
“穷癌”转向“富癌”
慢病防治的重中之重在于健康管理,而健康管理的重中之重在于个人行为的转变
癌症,也成为一种富贵病。
科普作家李治中在多场科普讲座中,都会问听众癌症发病率最低的是哪两个国家?答案是新西兰和挪威。
他解读这两国的癌症发病率低,是因为环境好。无论空气还是水,都没有污染,更没有国人痛恨的灰霾;而且,两国政府对食品监管严格;人们生活节奏慢,压力小,心情好。
当听众接受这一结论的瞬间,答案又反转了。李治中会公布,新西兰和挪威,其实是世界上癌症发病率最高的两个国家,主因是居民的平均寿命长。
发达国家每10万人中,有526人罹患癌症,发展中国家是298人,发达国家的总体癌症发生率其实比发展中国家高76%。癌症发病率最高的国家,几乎都是欧美发达国家。
发达国家的医疗卫生水平高,居民平均寿命更长,因而患癌风险随着延长的寿命增高。
那些跟高脂蛋白饮食、缺少运动等因素密切相关的癌症,被称为“富癌”;贫穷地区的居民因饮食、生活条件差,以及环境等诱发的癌症,被称为“穷癌”。
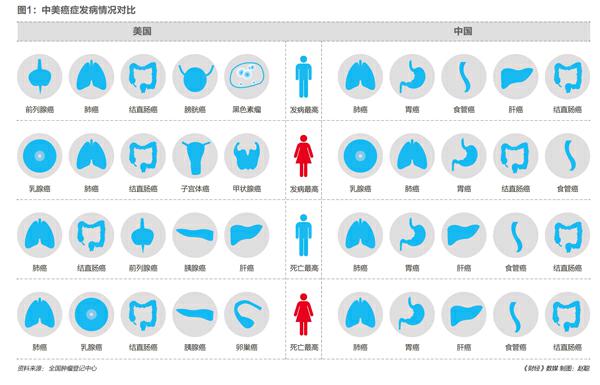
中国的癌谱与发达国家明显不同。肺癌、胃癌、肝癌、食道癌占到中国总体癌症的57%,而在美国只有18%。胃癌、肝癌、食道癌都属于“穷癌”。美国常见的乳腺癌、前列腺癌和结直肠癌,这些是“富癌”。
癌症治疗水平高低,看的是五年生存率。这是判断医治疗效的一个标准。经过治疗后,五年患者还生存,再次复发的几率会很低。肆虐中国的这几种癌症五年生存率都很低,如胃癌是27.4%,食道癌是20.9%,肝癌是10.1%。美国高发癌症除了肺癌,五年生存率都很漂亮,前列腺癌是99%,乳腺癌也能达到89%。
中国总体癌症的五年生存率仅为30.9%,远低于美国的66%。
现在 ,中国的癌谱在发生变化,标示着正高速从发展中国家迈向发达国家。“‘穷癌依然高发,但‘富癌正逐渐升高。”陈万青说。
肉制品、高油高盐高糖饮食、缺乏运动,使超重和肥胖成为富裕生活的附赠品。2015年《中国居民营养与慢性病状况报告》分析,不论成人还是青少年,中国的超重肥胖增长幅度都高于发达国家。体重超标,是结直肠癌和乳腺癌重要的发病因素。
“穷癌”在中国高发,病毒细菌感染和饮食习惯是两大主因。如幽门螺杆菌慢性感染可将胃癌发病率提高十几倍。幽门螺杆菌主要通过“口-口”传播,由于不实行分餐制,中国成为幽门螺杆菌感染重灾区,而且家庭传播的特征明显,往往是感染的大人传给孩子。
胃癌、肝癌、食道癌等“穷癌”难治,其原因是综合的,如肿瘤生物学特性复杂,发现时晚期较多,很多对化疗不敏感,没有适合靶向药物的突变基因等。此外,还有医疗技术层面的原因,即研究力度不够。由于欧美“穷癌”患者少,研究样本收集不易,也不容易赚钱,所以药业巨头对“穷癌”的药物开发兴趣有限,而中国制药企业创新能力不强,也未能研制出好的针对性药物。
多种因素叠加,导致“穷癌”的病死率高。
不过,这些中国高发癌症的可控空间非常高。像病毒、细菌感染的情况,可以通过接种疫苗防治和抗生素治疗;饮食方面,提倡分餐制,少吃高盐腌制食品;通过戒烟、避免室内外空气污染,能够在很大程度上预防肺癌。
如何有效地干预国民的行为,让健康生活方式流行开来,是中国防控癌症的关键,也是难点。
中国关注包括癌症在内的慢性病控制的行为学研究,也是近几年的事,远远落后于性病与艾滋病等传染性疾病的研究。“慢病防治的重中之重在于健康管理,而健康管理的重中之重在于个人行为的转变。”
最新公布的《慢病规划》将健康管理的重要性提升到一个新高度,这是一个了不起的进步。

第一道防线
有合理的预防措施,40%的患者实际上不会罹患癌症
陈万青所在的全国肿瘤登记中心,每年会发布一份中国肿瘤登记年报,能较为准确、及时地提供癌症的各项监测和分析数据。这是控癌的基础。
高企的癌症患者数量,让政府如芒在背,公共卫生体系有守土之责,成功经验是提早构筑两道防线以防癌控癌。
第一道防线,是针对致癌的危险因素,这是最具成本效益的长期战略。
WHO坚信有合理的预防措施,40%的患者实际上不会罹患癌症。“很多癌症都有预防手段。”美国国家癌症研究所(NCI)全球健康中心主任爱德华·特林布尔(Edward Trimble)告诉《财经》记者,避免不合理的饮食、远离恶劣环境、控制职业危害等,都能有效防癌。最直接且效率高的莫过于疫苗。
全世界有五分之一的癌症,为病毒感染引发。人乳头瘤病毒(HPV)导致宫颈癌;乙肝病毒引发肝癌,这两种癌症通过接种疫苗,皆可预防。中国一度拥有上亿的乙肝病毒携带者,经过20年的战斗,公共卫生部门打了一场翻身仗。仅在1992年-2006年间,通过全面推广乙肝疫苗免疫计划,成功预防了8000万新的乙肝感染病例和1900万乙肝病毒携带者。
“如今新生婴儿几乎都是不携带乙型肝炎病毒的。”斯卡诺说,大多数受益者现在还年轻,他们对中国肝癌发病率的拉低效应,暂时未显现,几十年后,中国将收到这份红利。
光辉成就的背后,也有令人唏嘘的遗憾。
今天广泛使用的重组酵母乙肝疫苗,早在1986年上市。六年后,中国将乙肝疫苗纳入儿童计划免疫管理,但需要家庭自付费,因当时疫苗价格较高,接种率仅30%;13年后,全国乙肝疫苗的接种覆盖率也仅70.7%,且极不均匀,北京的接种率是99%,西部一些地区仅7.8%。
2002年施行全国乙肝疫苗免费接种,接种率直接拉升到90%。然而,由于此前的滞后,在农村尤其是贫困的西部农村地区,造成的负面影响难以平复。
农村肝癌的高发,实际上就是政府在为农村公共卫生政策方面的失误埋单,中国医学科学院肿瘤医院流行病学研究室主任乔友林曾告诉《财经》记者。
乙肝疫苗免疫延误的代价高昂。与乔友林同一研究室的王少明博士发表在《疫苗》杂志的论文称,“我们计算过,如果在1986年就实现2002年的政策,可以防止出现6.4万肝癌病例,42.6万肝硬化病例,213.1万慢性肝炎病例和852万乙肝病毒携带者。”
沉痛的教训,没有阻止相似的一幕在HPV疫苗继续上演。一直以来,中国大陆女性要去香港,甚至其他国家注射HPV疫苗。最新的消息是今年4月底,二价HPV疫苗有望在国内上市,价格约2000元左右,四价HPV疫苗也在国家食药监总局排着队。
为这个姗姗来迟的结果举杯并不令人欣慰,欧美国家已用上了九价HPV疫苗,保护效果更好。斯卡诺认为,中国公民应该和世界其他国家的公民一样,受益于这些疫苗。
即便仅是二价HPV疫苗,适宜人群的理性选择都应该是注射,二价疫苗可以预防70%的宫颈癌发生。“考虑到公共卫生支出,二价HPV疫苗还是合适的。”一位业内人士告诉《财经》记者,他认为这么久才放行二价HPV疫苗,是在等国产疫苗研发出来。
第二道防线
现在,有限的癌症防治资源大多被用于中晚期患者的治疗
当癌症不可避免地到来时,第二道防线——筛查和早诊早治疗,也能让人们的生存状态大为改观。
癌症筛查,是在有症状之前进行检查,提早发现某种癌症。WHO驻华代表施贺德称,除了极少数例外情况,早期癌症比晚期癌症致死性更低,更易治疗。早期发现癌症能够挽救生命,效果可从五年生存率看到。
如美国乳腺癌五年生存率为89%,早期患者的治愈率高达98%;中国乳腺癌的五年生存率为73%。
才金资本创始合伙人宫惠珉,长期关注癌症医疗投资,他告诉《财经》记者,美国的家庭医生、社区医生体系,有利于癌症的早诊早治,这使美国乳腺癌在早期诊断出的概率达80%以上。
中国不足20%的数据,表明国内女性一旦查出乳腺癌,多数已经转移或扩散。
南昌大学公共卫生学院一项研究表明,2014年全国肿瘤治疗耗费高达2900亿元,政府用于预防的经费仅为9.39亿元,两者比例为309∶1。这说明,绝大多数人没有定期体检、筛查意识,直到身体出现症状时才去医院,发现就是晚期。
有限的癌症防治资源大多被用于中晚期患者的治疗,如果在前期预防多投入,减少癌症发病率或早治,将大大节省后期治疗费用,患者也少受罪。
2005年起,癌症早诊早治受到关注,中央财政补助标准一路提升,从“淮河流域癌症早诊早治”“农村妇女两癌筛查”“农村癌症早诊早治”,到“城市癌症早诊早治”,筛查项目范围渐递扩广。截至2015年6月,癌症早诊早治项目覆盖全国177个县区和22个城市,筛查高危人群214万,检出阳性病例5.5万人。
但现在还缺一手棋——一部癌症防控法案。
由于这一空白,政府出台的文件和规划对癌症防控没有体现综合治理,比如环境治理方案没能与肿瘤防控对接。
美国在尼克松时代就颁布《癌症法案》,规定每年投入数百亿美元用于癌症防控,持续数十年投入。2016年12月,奥巴马临别之际,签署了跨党派的《21世纪治愈法案》(21st Century Cures Act),该法案难得地弥合了民主党和共和党之间的分歧,获得90%以上的高票通过。在48亿美元的总预算中,18亿美元用于资助抗癌“登月计划”。
今年,中国政府向慢病宣战,做出一个有具体数字的承诺——将总体癌症的五年生存率从30.9%,到2020年提高5%,到2025年提高10%。
在一位从事公共政策研究的专家眼中,这是一件了不起的事。他说,这目标明确,带有权威法律法规的性质。
中国政府早在1969年就成立全国肿瘤防治研究办公室,从中央到地方建立防治网,曾使个别地区癌症的发病率应声而下;1982年全国肿瘤防治研究办公室被撤销,1986年恢复。这中断的四年,给癌症防治带来的损失难以计量。
2008年国家癌症中心获批成立,核定财政补助事业编制176名。一位业界人士提醒,防控癌症的力量还没有形成体系,癌症患者分散在各大医院中,医院各自为战。
今年2月中旬,美國国家癌症研究所全球健康中心主任爱德华·特林布尔到访国家癌症中心,讨论中国参与抗癌“登月计划”的可能性,以及寻找中国癌症筛查方法的优化。“我们希望找到更廉价的替代方法。”他对《财经》记者说。
如果做全人群筛查,没有哪个国家财政能承担得起。况且,癌症部位和性质的多变性,使大多数癌症在早期很难检出,即便筛查效果还不错的宫颈癌,学界对每年一查、还是不同年龄段人群筛查频率不同,也有不同观点。
如何撒开筛查的网,不是一道简单的技术题,它夹杂着社会、经济因素,需综合考虑筛查作用、医疗成本、提高生命质量和是否有过度诊断等,才能将有限的公共卫生资源用在刀刃上。
美国疾病控制与预防中心对乳腺癌、宫颈癌、肺癌、结直肠癌有明确的筛查指南,对筛查方法的评估几近苛刻,须同时具备几个条件,包括可相对灵敏地发现某种癌症以及癌前病变、没有明显副作用、经济方便,能适用于大量人群。如美国推荐50岁以上人群进行肠镜筛查,到2015年,参与筛查的人群比例上升到60%,这使近40年间,美国结直肠癌发病率以每年3%的速度稳步下降。
对于乳腺癌、宫颈癌、肺癌、结直肠癌的筛查,中国亦有开展。可惜的是,参与人群不多,50岁以上人群接受肠镜检查的比例只有15%。
并不是所有的癌症都有好的筛查方法。对高发的胃癌、食道癌和肝癌,国内虽有筛查项目,目前还不灵敏,当这些癌症出现症状时,已非早期。这也是WHO未推荐对这些癌症进行筛查的原因。
廉价、可靠的癌症筛查方法,意味着更多低收入群体受益。陈万青赞成在癌症防治方面,国家给予低收入和弱势群体更多的关注。这些群体往往更多暴露于致癌危险因素,如环境致癌物、烟草使用、酒精滥用和感染等。因经济条件限制,他们获得健康服务的机会少,缺乏健康知识教育。
防控癌症等慢病的最大痛点在农村。北京大学经济政策研究所所长陈玉宇也支持公共卫生服务优先向农村地区倾斜,比如投资基层医院,对农村人口进行知识教育。
此外,中国虽在一些重点地区开展了针对多种癌症的筛查和早诊早治项目,但受限于经费等因素,难以扩大受检人群,也缺乏后续的针对效果和成本效益的系统评价。这意味着,后续政策制定的有效性仍缺乏依据。

