妊娠早、中期甲状腺功能异常对妊娠结局和新生儿的影响
刘阿静,王佩,井新玲
(铜川市妇幼保健医院检验科1、妇保科2,陕西 铜川 727007)
妊娠早、中期甲状腺功能异常对妊娠结局和新生儿的影响
刘阿静1,王佩1,井新玲2
(铜川市妇幼保健医院检验科1、妇保科2,陕西 铜川 727007)
目的探讨妊娠早、中期甲状腺功能异常对妊娠结局和新生儿的影响。方法选取铜川市妇幼保健医院2014年4月至2016年4月住院部收治的180例甲状腺功能筛查诊断为亚临床甲减孕妇作为观察组,60例甲状腺功能筛查正常孕妇作为对照组。比较两组孕妇的妊娠结局及新生儿状况。结果观察组孕妇的流产率(7.8%)、产后出血(12.2%)、早产(10.6%)、妊娠期高血压(10.6%)、妊娠期糖尿病发生率(11.7%)均明显高于对照组(0、1.7%、1.7%、1.7%、0),差异均有统计学意义(P<0.05);观察组孕妇的胎儿窘迫和胎儿生长受限发生率分别为12.2%、10.6%,明显高于对照组的3.3%、1.7%,差异均有统计学意义(P<0.05)。结论妊娠早、中期合并亚临床甲减可导致多种不良妊娠结局,对胎儿生长发育也有不良影响。
甲状腺功能异常;妊娠结局;新生儿
孕期由于“下丘脑—垂体—甲状腺轴”系统处于应激状态[1],甲状腺激素代谢、分泌发生改变,妊娠致母体免疫功能变化、母体自身抗体、甲状腺功能均有异常改变[2]。而甲状腺激素为维持胎儿正常生长发育必须的激素,故妊娠期甲状腺功能异常在增加产科并发症的同时,也给胎儿体格、智力发育带来不利影响[3-5]。孕前对甲状腺功能进行筛查,可及时发现异常妊娠,显著降低妊娠不良结局。本研究选择行产前甲状腺功能筛查的孕妇为研究对象,观察甲状腺功能异常对妊娠及妊娠结局的影响,报道如下:
1 资料与方法
1.1 一般资料 选择铜川市妇幼保健医院2014年4月至2016年4月住院部收治的行产前甲状腺功能筛查2 000例孕妇为研究对象,其中诊断为亚临床甲减的孕妇180例为观察组。选择同期入院行产前甲状腺功能筛查的正常孕妇60例作为对照组。纳入标准[6]:年龄20~35岁,月经周期规律,为初产妇,单胎妊娠。排除标准[7]:排除重体力劳动者,有研究嗜好者;排除甲状腺肿大,有甲状腺家族史者;排除既往有其他自身免疫疾病史患者;排除多胎妊娠及妊娠期接受过其他药物治疗者。行甲状腺功能筛查时孕1~27周;年龄19~36岁,平均(26.5±2.8)岁。对照组行甲状腺功能筛查时孕1~27周,平均(14.3±2.2)周;年龄20~35岁,平均(25.0±3.0)岁。两组孕周、年龄等比较差异无统计学意义(P>0.05)。
1.2 诊断标准 检测血清中促甲状腺激素(TSH),游离甲状腺素(FT4)、游离三碘甲状腺原氨酸(FT3),FT4小于12 pmol/L,TSH大于4.2 mIu/L可诊断为甲状腺功能减退,TSH升高,FT4在正常范围内科诊断为亚临床甲状腺功能减退。
1.3 检测方法 采用我院自行设计的甲状腺疾病调查问卷表,了解孕妇年龄、妊娠史、家族史、饮食及碘摄入情况。采用全自动免疫分析仪及配套试剂,检测FT3、FT4、TSH、甲状腺过氧化物酶抗体(TPOAb)。
1.4 正常参考范围 正常参考区间如下:TSH 0.05~4.55 mIU/L(P2.5~P97.5),FT4 12.05~21.05 pmol/L (P2.5~P97.5),TPOAb<60 IU/mL。
1.5 统计学方法 应用SPSS19.0统计学软件进行数据分析,计量资料以均数±标准差(±s)表示,计数资料以百分数表示,率的比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 筛查结果 2 000例孕妇中甲状腺功能异常186例,异常率为9.3%。亚临床甲减180例,患病率为96.8%。甲状腺功能减退6例,患病率为3.3%。
2.2 两组孕妇不良妊娠结局比较 观察组流产率、产后出血、早产、妊娠期高血压、妊娠期糖尿病发生率均明显高于对照组,差异均有统计学意义(P<0.05),见表1。
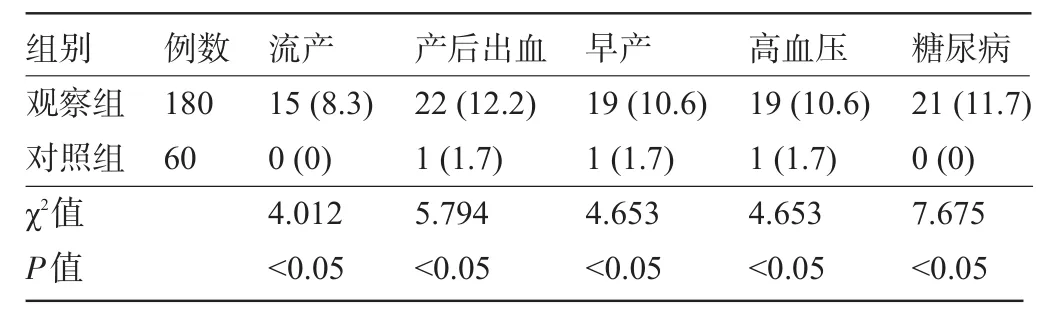
表1 两组孕妇不良妊娠结局比较[例(%)]
2.3 两组胎儿结局比较 观察组胎儿窘迫、胎儿生长受限发生率显著高于对照组,差异均有统计学意义(P<0.05),见表2。

表2 两组胎儿结局比较[例(%)]
3 讨 论
甲状腺激素为人体生长发育必须的激素,对各种组织、器官的生长发育、代谢、生殖及组织分化均可产生不同程度的影响[8]。临床报道显示,脑组织发育依赖于碘的充足供应及正常FT3浓度,FT3缺乏可导致脑组织出现不可逆性损害[9-11]。妊娠初期由于一系列生理适应性变化,影响了机体甲状腺激素水平,进而引起妊娠早期血清TSH水平显著下降,妊娠中期、妊娠晚期又逐渐升高;血清FT4在妊娠早期升高,妊娠中期、妊娠晚期逐渐下降;血清FT3则在妊娠12周升至平台,妊娠中期、妊娠晚期则保持稳定。
近年来的临床研究显示,妊娠早中期的亚临床甲减与自带神经发育受损密切相关[12-14]。妊娠12周及17周母亲轻度甲减可导致后代智力发育障碍,16~20周亚临床甲状腺功能异常可导致后代智力、运动发育滞后。本组研究中,妊娠期亚临床甲减患病率达9.3%,证实妊娠女性为甲减的高危人群。在妊娠期甲减患者中,部分合并TPOAb阳性。此指标阳性提示甲状腺功能减退,对胎儿可在精细运动、社交行为、语言能力造成不良影响。本组研究中,妊娠合并亚临床甲减与流产率、产后出血、妊娠期高血压、妊娠期糖尿病等不良妊娠结局相关,提示妊娠期甲减可对妊娠结局造成不良影响。本组研究中,笔者观察了亚临床甲减组与正常对照组的新生儿结局,结果显示,观察组胎儿窘迫、胎儿生长受限发生率显著高于对照组。分析原因可能为:①妊娠期母体低FT4血症,使胎儿FT4水平不足,对胎儿脑组织发育造成影响;②母体TPOAb阳性与产后抑郁有关,可对胎儿智力发育产生显著影响。TPOAb阳性为慢性自身免疫性甲状腺炎的亚临床形式,对甲状腺细胞有破坏作用,妊娠对甲状腺激素需求增强后,母体无法为胎儿脑发育提供足够的甲状腺激素。此外,TPOAb还可穿过胎盘,导致胎儿甲状腺损伤,使胎儿自身甲状腺功能减退,从而最终引起妊娠后期胎儿神经发育障碍;③妊娠期母体TSH升高,胚胎、胎儿组织对FT4的利用率降低,使胎儿体内FT4水平不足,脑发育所需FT4不足,对胎儿脑组织发育造成不利影响;④妊娠期加减,母体内血液循环较差,热量不足,使母体转运至胎儿的营养物质减少,从而使胎儿生长发育迟缓[15]。
综上所述,妊娠早、中期合并亚临床甲减可导致多种不良妊娠结局,对胎儿生长发育也可造成不良影响,临床需加强对孕妇甲状腺功能筛查,以早期诊断、早期治疗妊娠期甲减,从而改善妊娠结局及新生儿结局。
[1]于晓会,陈彦彦,滕卫平,等.妊娠特异性甲状腺功能参数在评价妊娠中期甲状腺功能中的作用[J].中国实用妇科与产科杂志,2010, 26(6):459-461.
[2]刘小莲,邱文,梁秋波,等.妊娠早中期妇女亚临床甲状腺功能异常对后代甲状腺功能和智力及身体发育的影响[J].中国全科医学, 2012,15(5C):1698-1700.
[3]Dhanwal DK,Bajaj S,Rajput R,et al.Prevalence of hypothyroidism in pregnancy:An epidemiological study from 11 cities in 9 states of India[J].Indian J Endocrinol Metab,2016,20(3):387-390.
[4]李琼华.妊娠期甲状腺功能及抗体筛查对妊娠结局的影响[J].华南国防医学杂志,2014,28(4):337-339,348.
[5]Tong Z,Xiaowen Z,Baomin C,et al.The effect of subclinical maternal thyroid dysfunction and autoimmunity on intrauterine growth restriction:a systematic review and meta-analysis[J].Medicine(Baltimore),2016,95(19):e3677.
[6]Sudke A,Dey AK,Dhamanskar S,et al.A case of lingual thyroid presenting with severe hematemesis in pregnancy[J].World J Nucl Med,2016,15(2):134-136.
[7]柯学礼,胡文格,何素琼,等.妊娠合并甲状腺功能减退症患者的临床诊治分析[J].当代医学,2013,19(8):101-102.
[8]He H,Jing S,Gong F,et al.Effect of thyroid autoimmunity perse on assisted reproduction treatment outcomes:a meta-analysis[J].Taiwan J Obstet Gynecol,2016,55(2):159-165.
[9]李力,颜耀华.妊娠合并甲状腺功能减退症对妊娠结局影响[J].中国实用妇科与产科杂志,2013,29(6):423-425.
[10]张思展,王少为,赵晓东,等.妊娠期单纯甲状腺过氧化物酶抗体阳性妇女的妊娠结局及干预措施对妊娠结局影响的荟萃分析[J].中华妇产科杂志,2016,51(4):250-257.
[11]黄彦红,杨柳,张莉,等.妊娠妇女甲状腺功能变化及其与妊娠并发症、妊娠结局及新生儿甲状腺功能的相关性研究[J].中国妇幼保健,2014,29(7):1025-1028.
[12]Andersen SL,Laurberg P.Iodine Supplementation in pregnancy and the dilemma of ambiguous recommendations[J].Eur Thyroid J, 2016,5(1):35-43.
[13]翟华丽,沈建军,杨瑞利,等.妊娠期亚临床甲状腺功能减退症与妊娠结局的相关性[J].海南医学,2016,27(7):1065-1067.
[14]Motavalli LR,Hakimabad HM,Azghadi EH.Fetal and maternal dose assessment for diagnostic scans during pregnancy[J].Phys Med Biol,2016,61(9):3596-3608.
[15]陈雪兰,黄平,李辉.早孕期全面筛查甲状腺功能对改善妊娠结局的意义[J].海南医学,2015,26(18):2697-2700.
R714.2
B
1003—6350(2017)05—0813—02
2016-06-07)
刘阿静。E-mail:ajinliu@126.com
10.3969/j.issn.1003-6350.2017.05.043

