联合经验性抗炎治疗顽固性腹腔积液的疗效评估
李林芳+吴春晓+周晓蕾+董杰

[摘要] 目的 探讨联合经验性抗炎治疗顽固性腹腔积液的疗效评估。方法 随机选取该院2015年1月—2016年5月住院的60例乙肝肝硬化合并顽固性腹腔积液的患者作为观察对象,简单随机分为常规治疗组(n=30)和抗感染组(n=30),常规治疗组予以一般内科基础治疗、放腹水;抗感染组在此基础上加用抗炎治疗,观察两组治疗效果及并发症发生情况。 结果 治疗2周后,抗感染组与常规治疗组患者的谷丙转氨酶(ALT),谷草转氨酶(AST),凝血酶原活动度(PTA),总胆红素(TBIL)差异有统计学意义(P<0.05),并且症状改善有效率明显升高(χ2=9.05,P<0.05);治疗过程中常规治疗组有3例出现腹痛,肝性脑病2例,黑便1例,并发症发生率为20%;抗感染组1例出现真菌肺炎,黑便1例,肝性脑病1例,并发症发生率为10%,抗感染治疗组并发症发生率较常规治疗组少,差异有统计学意义(χ2=8.96,P<0.05)。结论 治疗效果欠佳的顽固性腹腔积液患者可考虑联合经验性抗炎治疗。
[关键词] 肝硬化;腹水;抗炎;临床評估
[中图分类号] R575.2 [文献标识码] A [文章编号] 1674-0742(2017)02(a)-0030-03
[Abstract] Objective To discuss the evaluation of curative effect of Federated experiment anti-inflammatory in treatment of refractory peritoneal effusion. Methods Random selection 60 cases of patients with hepatitis b cirrhosis and refractory peritoneal effusion?in our hospital from January 2015 to May 2016 were selected as the observation objects and randomly divided into two groups with 30 cases in each, the routine treatment group adopted the general basic treatment in the department of internal medicine, while the anti-infection group adopted the anti-inflammatory treatment on the basis of the routine treatment group, and the treatment effect and occurrence of complications of the two groups were observed. Results After 2-week treatment, the differences had statistically significant in the ALT, AST, PTA and TBIl between the two groups(P<0.05), and the effective rate of symptom improvement obviously increased(χ2=9.05,P<0.05), and in the treatment course, stomachache was in 3 cases, hepatic encephalopathy was in 2 cases, melena was in 1 case, and the incidence rate of complications was 20% in the routine treatment group, and in the anti-inflammatory group, fungus pneumonia was in 1 case, melena was in 1 case, hepatic encephalopathy was in 1 case and the incidence rate of complications was 10%, and the incidence rate of complications in the anti-inflammatory group was lower than that in the routine treatment group, and the difference had statistical significance(χ2=8.96,P<0.05). Conclusion If the treatment effect of patients with refractory peritoneal effusion?is bad, they can consider the Federated experiment anti-inflammatory treatment.
[Key words] Liver cirrhosis; Ascitic fluid; Anti-inflammatory; Clinical evaluation
顽固性腹腔积液是终末期肝硬化的一种表现,由于其发病机制呈现多样性,临床上主要采用综合腹腔穿刺置管引流腹水、补充白蛋白、利尿等综合支持对症治疗,但仍有部分患者效果欠佳,并且短时间腹水回升。反复的腹腔积液最终易出现肝性脑病,肝肾综合征、消化道出血等严重并发症,预后差。遂该文对该院2015年1月—2016年5月住院的60例乙肝肝硬化失代偿并顽固性腹水患者进行联合经验性抗炎治疗的疗效进行评估,现报道如下。
1 资料与方法
1.1 一般资料
随机选取该院住院的60例乙肝肝硬化失代偿并顽固性腹水患者为研究对象,其中男48例,女12例;年龄在33~68岁,平均48岁;病程6~16年,平均10年。所有病例均为乙型肝炎肝硬化伴顽固性腹腔积液患者,符合2010年欧洲肝病学会肝硬化顽固性腹水指南诊断标准,均已核苷类似物抗病毒治疗1年以上,排除自发性腹膜炎(符合以下4个条件之一即考虑存在自发性腹膜炎,予以排除入组;①腹痛、发热,或者查体有压痛及反跳痛;腹水白细胞>0.5×109/L或者中性粒细胞计数>0.25×109/L,并排除腹腔存在外科可治疗的感染源;③PCT>0.5 ng/mL;④腹水细菌培养及细菌涂片阳性;⑤肝性脑病、消化道出血、肾功能损害、肝癌及心脏病史患者。将病例随机简单随机分为两组,常规治疗组和抗感染组各30例,常规治疗组中男性25例,女性5例,平均年龄(36.31±6.34)岁;抗感染组中男性23例,女性7例,平均年龄(37.23±5.62)岁,两组性别、年龄比较差异无统计学意义(P>0.05)。所有患者均无明显腹痛,发热,查体无压痛及反跳痛;均予以腹水B超定位提示大量腹水;均行肝肾功能、血常规、凝血功能、血清腹水白蛋白梯度(SAAG)、血PCT、腹水常规、生化及腹水培养等检查,治疗前两組比较差异无统计学意义。
1.2 诊断标准
难治性腹水:符合以下4个条件之一。①治疗时间:限钠并大剂量利尿剂治疗至少1周;②缺乏反应;③最初治疗有效,但4周内再发中重度腹水;④发生利尿剂诱导的并发症。
1.3 治疗方法
所有病人均充分告知病情并签署同意书,常规治疗组予以一般内科基础治疗、护肝、补充白蛋白、利尿、腹腔穿刺置管放腹水;根据病情,每周2~3次放腹水,1 000~3 000 mL/次之间;抗感染组在此基础上加用经验性3代头孢抗炎治疗10~14 d,若头孢过敏,予以喹诺酮类抗炎。
1.4 疗效标准
治疗2周后评估疗效,有效:临床症状部分或者完全改善,腹水明显减少或者完全消退;无效:治疗2周后腹胀无改善或者加重,腹水减少不明显或者增加。
1.5 统计方法
采用SPSS 13.0统计学软件进行数据处理。计量资料以(x±s)表示,采用t检验,计数资料以[n(%)]的形式表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组疗效及治疗前后肝功能及PTA结果比较
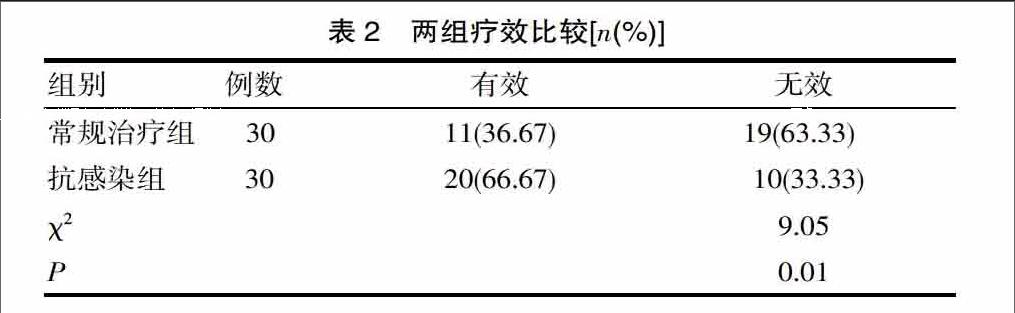
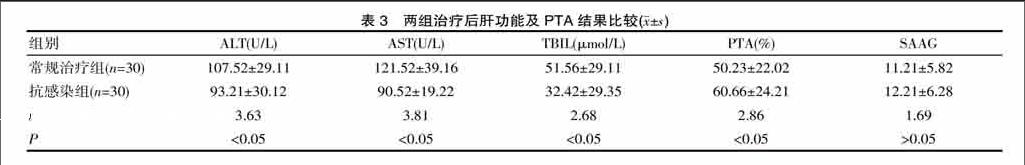
两组疗效比较有显著差别(P<0.05),治疗前肝功能及PTA比较差异无统计学意义(P>0.05),治疗后ALT AST、TBIL、PTA比较差异有统计学意义,见表1、表2、表3。
2.2 并发症发生情况
治疗2周后常规治疗组有3例出现腹痛,肝性脑病2例,黑便1例,并发症发生率为20.00%;抗感染组1例出现真菌肺炎,黑便1例,肝性脑病1例并发症发生率为10.00%。抗感染组并发症发生率较常规治疗组少,差异有统计学意义(χ2=8.96,P<0.01)。
3 讨论
肝硬化顽固性腹腔积液,是肝硬化严重失代偿肝功能明显障碍的标志[1],是肝硬化失代偿晚期的重要表现。肝硬化腹腔积液的发生机制复杂多样,至今尚未完全明了。近年来,“灌注不足学说”和“周围血管扩张学说”比较流行,遂临床上多采用综合限钠、利尿,改善肝肾血循环,提高胶体渗透压、放腹水等综合治疗措施[2-3],但临床疗效仍欠佳,原因考虑有患者肝硬化门脉压力高,蛋白低等多种因素有关,并部分原因为并发自发性腹膜炎,其发生率高[4],并且自发性腹膜炎得不到及时诊断及控制,易进一步导致肝性脑病、消化道出血及肝肾综合征等严重并发症。自发性腹膜炎的早期诊断及治疗有利于改善肝硬化的预后,但早期诊断较困难,目前临床主要应用患者腹膜炎症状,腹水白细胞检查及腹水培养等来诊断自发性腹膜炎,但是患者腹水多,并反复抗生素的应用使得腹水检查及培养阳性率低,因此目前寻求诊断自发性腹膜炎的早期诊断方法引起临床医师的关注。赵培东等[5]、叶志刚等[6]均发现PCT对自发性腹膜炎的诊断价值,临界值为P=0.05,郑俊福等[7]、林玲等[8]综合PCT及血常规,CRP等对自发性腹膜炎早期进行诊断。遂该研究以符合2010年欧洲肝病学会自发性腹膜炎指南诊断标准为排除标准,并且均PCT<0.05,对顽固性腹腔积液病例进行随机分组,充分告知患者并签署同意书下,予以经验性敏感抗炎治疗,抗感染组治疗后综合疗效的总有效率比常规治疗组有升高,并且ALT,AST,TBIL,PTA比较均差异有统计学意义。该研究中抗感染组治疗过程中并发症较常规治疗组有减少,并且仅1例出现真菌感染,考虑短程诊断性抗炎治疗并不增加二重菌感染的发生。
综上所述,该研究依据目前诊断自发性腹膜炎的标准排除自发性腹膜炎患者进行诊断性抗炎治疗,取得了较好的疗效,遂考虑对于顽固性腹腔积液患者若采取综合治疗效果仍欠佳,可以考虑诊断性抗炎治疗,特别是在基层检测手段有限的医院。另外自发性腹膜炎早期的诊断较困难,诊断手段仍有限,有必要进一步寻找高灵敏及特异的指标来评估并早期诊断自发性腹膜炎。
[参考文献]
[1] 陈灏珠.实用内科学[M].11版.北京:人民卫生出版社,2004 :1854-1855.
[2] Shalimar,Acharya SK.Difficult to treat spontaneous bacterial peritonitis[J].Trop Gastroenterol,2014,34(1):7-13.
[3] 罗和生,陈明锴.腹腔积液诊治的临床思维[J].中国实用内科杂志,2009(12):1082-1084.
[4] Soni NJ,Samson DJ,Galaydick JL,et al.Procalcitonin-guided antibiotic therapy:a systematic review and meta-analysis[J].J Hosp Med,2014,8(9):530-540.
[5] 赵培东,李春霞.血清降钙素原在肝硬化自发性腹膜炎早期诊断中的价值[J].陕西医学杂志,2015,44(5):570-572.
[6] 叶志刚.降钙素原水平改变在肝硬化合并自发性细菌性腹膜炎中的临床意义[J].吉林医学,2015,36(12):2504-2505.
[7] 郑俊福,蔡照华,张鑫,等.降钙素原和外周血白细胞/血小板单独或联合检测对肝硬化合并细菌感染患者早期诊断的价值[J].临床肝胆病杂志,2015,31(2):209-213.
[8] 林玲,吴玮,王春娟.慢乙肝肝硬化伴发性腹膜炎患者外周血 PCT和 CRP 水平、WBC 计数变化及诊断价值[J].山东医药,2014,54(5):49-50.
(收稿日期:2016-11-09)
[作者简介] 李林芳(1980.9-),女,广东珠海人,硕士,主治医师,研究方向:乙型肝炎,肝硬化。

