神经内窥镜与穿刺引流术治疗基底节区自发性高血压脑出血的临床疗效对比
张 军,吕建光,廖启伟,冯达云,李玉骞,李少鹏
(1东莞市大朗医院神经外科,东莞 523770;2第四军医大学唐都医院神经外科;3东莞市人民医院神经外科;*通讯作者,E-mail:617336343@qq.com)
神经内窥镜与穿刺引流术治疗基底节区自发性高血压脑出血的临床疗效对比
张 军1,2,吕建光1,廖启伟1,冯达云2,李玉骞2,李少鹏3*
(1东莞市大朗医院神经外科,东莞 523770;2第四军医大学唐都医院神经外科;3东莞市人民医院神经外科;*通讯作者,E-mail:617336343@qq.com)
目的 对比应用神经内窥镜微创手术与穿刺引流术治疗基底节区自发性高血压脑出血的临床疗效。 方法 本研究共收入基底节区高血压脑出血病人40例(男性28例,女性12例),采用神经内窥镜微创手术清除血肿的患者为内镜组(n=20),采用导管穿刺引流术清除血肿的患者为穿刺组(n=20)。对两组病人的格拉斯哥预后评分(GOS)、改良Rankin量表评分(mRS)、日常生活能力量表-巴氏指数(BI)、生存率、血肿清除率、格拉斯哥昏迷评分(GCS)、平均住院日以及发生再出血、癫痫等并发症进行对比分析。 结果 在短期临床疗效方面,内镜组术后1 d的清除率[(83.2±21.8)%]明显高于穿刺组[(44.5±17.6)%],差异具有统计学意义(P<0.05);在应用尿激酶后,内镜组术后3 d的清除率为(91.3±16.4)%,穿刺组为(89.7±12.7)%,差异无统计学意义(P>0.05)。内镜组有1例患者术后发生再出血,而穿刺组发生再出血的患者为3例,明显多于内镜组,但差异无统计学意义(P>0.05)。在GCS评分、平均住院日、癫痫发生率三方面,两组亦无统计学差异(P>0.05)。在长期临床疗效方面,包括生存率、GOS评分、mRS评分、BI四个指标,两组差异均未有统计学意义(P>0.05)。 结论 应用神经内窥镜治疗高血压脑出血可在一定程度上避免盲目穿刺对脑实质和颅内血管的损伤,减少了术中发生再出血的风险,但较之于导管穿刺外引流术并没有明显的优势,两种手术方式临床疗效相似。
神经内窥镜; 穿刺引流术; 高血压脑出血
高血压脑出血是继发于高血压的脑实质内出血性疾病,是高血压病最严重的并发症之一,男性稍高于女性。每年全世界范围内的发病率为(10-30)/100 000,其30 d的死亡率高达35%-52%,而接近一半的死亡患者发生在发病的前2 d。与此同时,只有20%的幸存者在发病后6个月可实现生活自理。高血压脑出血因其发病急、进展快、预后差,具有高发病率、高致残率、高致死率等特点,严重危害病人的健康和生活质量,给家庭和社会带来沉重的负担[1,2]。
目前,高血压脑出血的治疗包括传统内科保守治疗和外科手术治疗,临床上常用的手术方法包括:开颅血肿清除术、小骨窗显微手术、导管穿刺外引流术和神经内窥镜血肿清除术等[3-5]。开颅血肿清除术一直是临床工作中应用最广泛的手术方式,术中可在直视条件下清除颅内深部血肿,且止血效果可靠。但是此术式术中时间长、出血多,对周围脑组织创伤较大,术后水肿反应重,术后易出现并发症,限制了其在高血压脑出血治疗中的广泛应用[6-9]。因而,在临床实践中越来越倾向于应用侵袭性小、并发症少的微创手术治疗高血压脑出血。近年来,我中心应用神经内窥镜血肿清除术治疗高血压脑出血取得了很好的治疗效果,已作为治疗高血压脑出血的首选手术方式。而导管穿刺外引流术和神经内窥镜血肿清除术同属于微创手术而得到广泛的应用,并且根据临床研究报道也有很好的临床治疗效果,但是很少有研究对比两种手术治疗高血压脑出血的疗效。因此,我们对行穿刺外引流术和神经内窥镜血肿清除术的基底节区脑出血患者进行回顾性分析,对比两种术式的临床疗效,现报告如下。
1 资料与方法
1.1 一般资料
本研究组共选取自2014-12~2015-06期间收住第四军医大学唐都医院神经外科的基底节区高血压脑出血患者40例,其中男性28例,女性12例,出血量为34-96 ml。分为两组:采用神经内窥镜微创手术清除血肿的患者为内镜组(n=20),采用导管穿刺引流术清除血肿的患者为穿刺组(n=20)。纳入标准:①出血原因为高血压引起的自发性脑出血;②出血的部位位于基底节区,左右两侧均可;③出血时间在72 h以内;④出血量≥30 ml;⑤GCS评分:4-14分。排除标准:①非高血压引起的脑出血;②非基底节区部位的出血;③伴有严重凝血功能障碍;④病人发生脑疝或脑死亡,或伴有其他重要脏器功能的衰竭;⑤病人家属拒绝行手术治疗。
1.2 治疗方法
所有入选病人在入住我科后,均严格按照美国心脏协会/美国中风协会制定的自发性脑出血救治指南接受标准化治疗[10],包括控制病人血压,应用止血剂,根据需要进行镇静镇痛治疗,维持正常的体温、氧饱和度以及水电解质平衡等。内镜组采用神经内窥镜微创手术,穿刺组患者采用导管穿刺引流术[11]。
1.3 观察指标
观察两组病人的格拉斯哥预后评分(Glasgow outcome scale,GOS)、改良Rankin量表评分(modified Rankin scale,mRS)、日常生活能力量表-巴氏指数(Barthel index,BI)、生存率、血肿清除率、格拉斯哥昏迷评分(Glasgow coma scale,GCS)、平均住院日以及发生再出血等并发症发生情况。血肿清除率=(术前血肿量-术后血肿量)/术前血肿量。
1.4 统计学方法
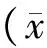
2 结果
2.1 基本情况
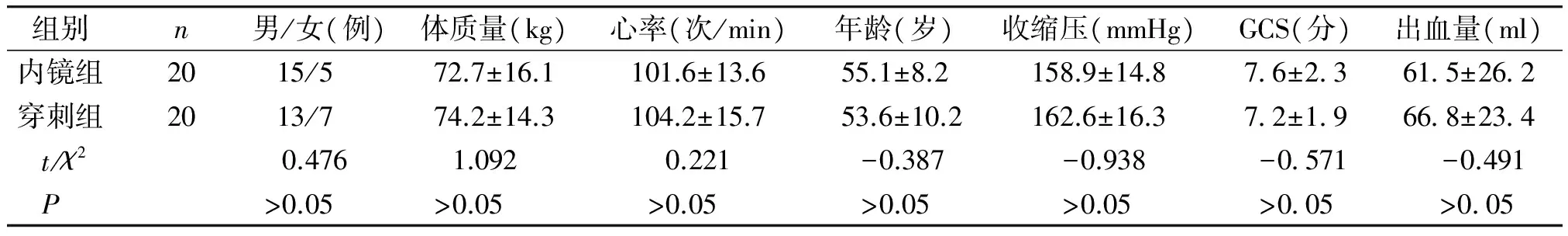
对两组患者入选时性别、年龄、体质量、心率、收缩压、GCS评分、出血量等进行比较,均无统计学差异(P>0.05,见表1)。
表1 两组病人入选时的基本情况
Table 1 Baseline characteristics of patients in both groups
组别n 男/女(例)体质量(kg)心率(次/min)年龄(岁)收缩压(mmHg)GCS(分)出血量(ml)内镜组20 15/5 72.7±16.1101.6±13.655.1±8.2158.9±14.876±23615±262穿刺组20 13/7 74.2±14.3104.2±15.753.6±10.2162.6±16.372±19668±234 t/χ20.476 1.0920.221 -0.387 -0.938 -0571 -0.491 P>0.05 >0.05>0.05>0.05>0.05>005 >005
GCS:格拉斯哥昏迷评分
2.2 两组病人短期临床疗效比较
内镜组患者第1天的血肿清除率为(83.2±21.8)%,而穿刺组为(44.5±17.6)%,明显低于内镜组,且差异具有统计学意义(P<0.05);而内镜组患者第3天的血肿清除率为(91.3±16.4)%,穿刺组为(89.7±12.7)%,两组间差异无统计学意义(P>0.05)。术后第7天,内镜组GCS评分为(11.6±2.4)分,高于穿刺组[(10.7±2.6)分],但差异无统计学意义(P>0.05);内镜组患者的再出血发生率为5.0%(1/20),穿刺组为15.0%(3/20),内镜组低于穿刺组,但差异均无统计学意义(P>0.05)。术后内镜组的癫痫发生率为5.0%(1/20),穿刺组为10.0%(2/20),差异没有统计学意义(P>0.05)。内镜组病人的平均住院日为(9.2±2.4)d,穿刺组为(8.1±1.9)d,两组间差异无统计学意义(P>0.05,见表2)。
表2 两组病人短期临床疗效比较
Table 2 Comparison of short-term outcomes bewteen the two groups

组别n术后1d血肿清除率(%)术后3d血肿清除率(%)GCS(分)再出血[例(%)]癫痫[例(%)]平均住院日(d)内镜组20832±218913±164116±241(50)1(50)92±24穿刺组20445±176897±127107±263(150)2(10.0)81±19t/χ2-25014-055904111.111 0.360 0356P <0.05∗>0.05 >0.05 >0.05 >0.05 >0.05
GCS:格拉斯哥昏迷评分
2.3 两组患者长期临床疗效比较
随访1年,内镜组生存率为90.0%(18/20),稍高于穿刺组的生存率85.0%(17/20),但没有显著差异(P>0.05);而在两组病人的长期临床疗效对比中,内镜组在GOS评分、mRS评分、BI这三方面均优于穿刺组,也均未有显著差异(P>0.05,见表3)。
表3 两组病人长期临床疗效比较
Table 3 Comparison of long-term outcomes bewteen the two groups

组别生存[例(%)]GOS评分(分)mRS评分(分)BI(分)内镜组18(900)41±0819±06787±113穿刺组17(850)39±1121±0875.9±9.7 t/χ202291317-11400927 P>0.05 >0.05 >0.05 >0.05
GOS:格拉斯哥预后评分;mRS:改良Rankin量表;BI:巴氏量表
3 讨论
随着微创技术理念的不断发展以及神经内镜技术和设备最近几年的长足发展,使得神经内窥镜越来越多地应用在神经外科的救治中[12]。该术式是在内镜监视下进行精细操作,手术视野得到充分暴露,视野清晰,保证手术安全有效。同时术中操作精确、细致,减轻了手术损伤,减少了并发症,提高了手术疗效;且术后痛苦小,恢复快,住院时间短,费用低,患者的神经功能恢复更好更快,越来越多的临床医生选择使用该手术治疗高血压脑出血[13]。但其自身也有一定的局限性,主要表现在其管径较小,操作空间相对狭小,操作过程中改变位置受到限制;与此同时,手术过程需在一定空间下进行,避免视野模糊。
本研究中,术后第1天,内镜组的血肿清除率显著高于穿刺组,在使用尿激酶溶解残留血肿后,术后3 d,两组患者的血肿清除率相似,没有显著差异。这些结果表明,尽管导管穿刺外引流术和神经内窥镜血肿清除术有类似的急性期血肿清除率,但神经内窥镜血肿清除术可更快和更有效地清除血肿,减轻占位效应。但在再出血发生率方面,内镜组要明显优于穿刺组。究其原因,相较于导管穿刺外引流术,其能在直视下清除血肿,避免了盲目穿刺以及过度抽吸对周围脑组织以及血管的损伤,降低了发生再出血的风险;同时在手术过程中,可及时发现出血点从而进行止血;另外一方面,神经内窥镜血肿清除术的首次血肿清除率高,减少尿激酶的使用,从而相应地减少了相关风险;而导管穿刺外引流术的首次血肿清除率很低,仅为(44.5±17.6)%,大部分的血肿无法引流出来,因此绝大多数患者需在术后第2天经管腔向血肿腔内注入尿激酶来促进引流,这也是引起术后再出血的一个风险因素,同时也是神经内窥镜血肿清除术较之于导管穿刺外引流术的一个技术优势。在平均住院日方面,由于神经内窥镜血肿清除术的创伤要略大于导管穿刺外引流术,因此内镜组患者的住院时间要长于穿刺组;在生存率、GOS评分、mRS评分、BI这四个长期临床疗效方面,内镜组均优于穿刺组,但两组差异并无统计学意义,说明在神经功能恢复方面内镜组还是具有一定优势的,当然我们也不能排除本研究中样本量相对较小对于该结果的影响。较之于导管穿刺外引流术,神经内窥镜在血肿清除率、预防脑出血、提高患者预后等方面具有一定的优势,但我们并没有发现像之前的一些研究所证实的那样,神经内窥镜在治疗高血压脑出血方面具有非常显著的临床疗效。
综上所述,应用神经内窥镜治疗高血压脑出血,可在一定程度上减少再出血的发生,改善病人预后,但较之于导管穿刺外引流术并没有明显的优势,两种手术方式均可作为高血压脑出血手术治疗中的一线选择。
[1] Chen G,Ping L,Zhou S,etal.Early prediction of death in acute hypertensive intracerebral hemorrhage[J].Exp Therap Med,2016,11(1):83-88.
[2] Li F,Chen QX.Risk factors for mental disorders in patients with hypertensive intracerebral hemorrhage following neurosurgical treatment[J].J Neurol Sci,2014,341(1-2):128-132.
[3] Takeuchi S,Takasato Y,Masaoka H,etal.Decompressive craniectomy with hematoma evacuation for large hemispheric hypertensive intracerebral hemorrhage[J].Acta Neurochir Suppl,2013,118:277-279.
[4] Chi FL,Lang TC,Sun SJ,etal.Relationship between different surgical methods,hemorrhage position,hemorrhage volume,surgical timing,and treatment outcome of hypertensive intracerebral hemorrhage[J].World J Emerg Med,2014,5(3):203-208.
[5] Wang GQ,Li SQ,Huang YH,etal.Can minimally invasive puncture and drainage for hypertensive spontaneous Basal Ganglia intracerebral hemorrhage improve patient outcome:a prospective non-randomized comparative study[J].Mil Med Res,2014,1:10.
[6] Mendelow AD,Gregson BA,Fernandes HM,etal.Early surgery versus initial conservative treatment in patients with spontaneous supratentorial intracerebral haematomas in the International Surgical Trial in Intracerebral Haemorrhage (STICH):a randomised trial[J].Lancet,2005,365(9457):387-397.
[7] Mendelow AD,Gregson BA,Rowan EN,etal.Early surgery versus initial conservative treatment in patients with spontaneous supratentorial lobar intracerebral haematomas (STICH II):a randomised trial[J].Lancet,2013,382(9890):397-408.
[8] Shimamura N,Munakata A,Naraoka M,etal.Decompressive hemi-craniectomy is not necessary to rescue supratentorial hypertensive intracerebral hemorrhage patients:consecutive single-center experience[J].Acta Neurochir Suppl,2011,111:415-419.
[9] Satter AR,Islam MR,Haque MR,etal.Comparison between Decompressive Craniectomy with Durotomy and Conservative Treatment in Spontaneous Supratentorial Intracerebral Hemorrhage[J].MMJ,2016,25(2):316-325.
[10] Connolly ES Jr,Rabinstein AA,Carhuapoma JR,etal. Guidelines for the management of aneurysmal subarachnoid hemorrhage:a guideline for healthcare professionals from the American Heart Association/american Stroke Association[J].Stroke,2012,43(6):1711-1737.
[11] Cho DY,Chen CC,Chang CS,etal.Endoscopic surgery for spontaneous basal ganglia hemorrhage:comparing endoscopic surgery,stereotactic aspiration,and craniotomy in noncomatose patients[J].Surg Neurol,2006,65(6):547-555.
[12] Ochalski P,Chivukula S,Shin S,etal.Outcomes after endoscopic port surgery for spontaneous intracerebral hematomas[J].J Neurol Surg A Cent Eur Neurosurg,2014,75(3):195-206.
[13] Orakcioglu B,Beynon C,Bosel J,etal.Minimally invasive endoscopic surgery for treatment of spontaneous intracerebral hematomas:a single-center analysis[J].Neurocrit Care,2014,21(3):407-416.
Comparison of clinical efficacy of endoscopic surgery versus puncture drainage for patients with spontaneous intracerebral hemorrhage in basal ganglia
ZHANG Jun1,2,LÜ Jiangang1,LIAO Qiwei1,FENG Dayun2,LI Yuqian2,LI Shaopeng3*
(1DepartmentofNeurosurgery,DalangHospital,Dongguan523770,China;2DepartmentofNeurosurgery,TangduHospital,FourthMilitaryMedicalUniversity;3DepartmentofNeurosurgery,People’sHospitalofDongguan;*Correspondingauthor,E-mail:617336343@qq.com)
ObjectiveTo compare the clinical efficacy of endoscopic surgery and puncture drainage for spontaneous intracerebral hemorrhage in basal ganglia.MethodsA total of 40 patients(28 male and 12 female) with hypertensive intracerebral hemorrhage in basal ganglia were enrolled in this study.Patients underwent endoscopic minimally invasive surgery to remove the hematoma in endoscopy group(n=20),and patients were treated with catheter puncture drainage in puncture group (n=20).Glasgow outcome scale(GOS),modified Rankin scale(mRS),Barthel index(BI),survival rate,evacuation rate,Glasgow coma scale(GCS),average hospitalized day and complications(such as rebleeding and epilepsy) were compared.ResultsIn terms of short-term clinical efficacy,the evacuation rate at day 1 after operative in endoscopy group was significantly higher than in puncture group[(83.2±21.8)%vs(44.5±17.6)%,P<0.05].After thrombolytic treatment with urokinase,the evacuation rate was not significantly different at day 3 after operation between endoscopy group and puncture group[(91.3±16.4)%vs(89.7±12.7)%,P>0.05].One case in endoscopy group suffered from rebleeding after operation,while 3 cases in puncture group,and there was no significant difference[5.0%vs15.0%,P>0.05].In addition,there was no significant difference in GCS,average hospitalized day and incidence of epilepsy between the two groups(P>0.05).The survival rate,GOS,mRS,and BI showed no statistically significant difference between the two groups(P>0.05).ConclusionThe endoscopic surgery for hypertensive intracerebral hemorrhage can avoid the parenchymal and intracranial vascular damage.The endoscopic surgery has similar clinical efficacy compared with the catheter puncture drainage,but no obvious advantages.
endoscopic surgery; puncture drainage; hypertensive cerebral hemorrhage
国家自然科学基金青年项目(81500909)
张军,男,1979-07生,学士,主治医师,E-mail:24451526@qq.com
2016-11-08
R605.97
A
1007-6611(2017)03-0283-04
10.13753/j.issn.1007-6611.2017.03.019

