乳腺神经内分泌癌3例诊治分析
王映,张超杰,黄淑麟,王毅夫,易红梅
神经内分泌肿瘤可来源于全身各部位的神经内分泌系统,并且具有共同的特点,如形态学特征、产生神经内分泌颗粒及激素,其中以消化系统最为常见[1]。乳腺神经内分泌癌(neuroendocrine breast cancer,NEBC)是最为少见的一种神经内分泌肿瘤,也是乳腺癌中较为少见的一种亚型,因为报道少、病例缺乏,所以目前尚缺乏诊治的指南共识。笔者结合本院近4年收治的3例乳腺神经内分泌癌临床资料,探讨NEBC的临床特点及诊治要点,以加深对NEBC的认识。
1 资料与方法
1.1 一般资料
收集2013年12—至2017年08月湖南省人民医院收治的3例NEBC患者临床资料。患者3例均为女性,年龄31~39岁,肿块大小0.5~4.0 cm,临床表现为2例无痛性乳房肿块,1例无痛性乳头溢液。1例术前可触及腋窝肿大淋巴结,2例未触及腋窝淋巴结。具体临床资料详见表1。

表1 3例NEBC患者临床资料Table 1 Clinical data of the 3 NEBC patients
1.2 辅助检查
患者1:B超(图1)示左乳头上方可见一大小约1.8 cm×1.24 cm低回声肿块,形态不规则,稍呈分叶状。⑵ 患者2:B超(图2A)示右乳6~8点可见一大小约4.0 cm×2.2 cm低回声结节,边界清,形态不规则。钼靶(图2B)示右乳内可见一团状肿块影,直径约4.3 cm,其内未见明显钙化。磁共振(图2C)示右乳外下象限可见一不规则占位,大小约3.6 cm×2.1 cm,增强后边缘明显环形强化,边缘可见毛刺征,中央轻度不均匀强化;⑶ 患者3:乳管镜示右乳4点孔内3.5 cm处偏向内下象限,见一樱桃状新生物,表面有渗血。B超(图 3A)示右乳内下象限4点位距离乳头2.2 cm处可见一大小约0.83 cm×0.5 cm低回声结节,边界欠清,形态欠规则,深面可见一管状回声。磁共振(图3B)示右乳内可见小结节状稍长T1、T2信号影,直径约0.5 cm,增强扫描未见明显强化。
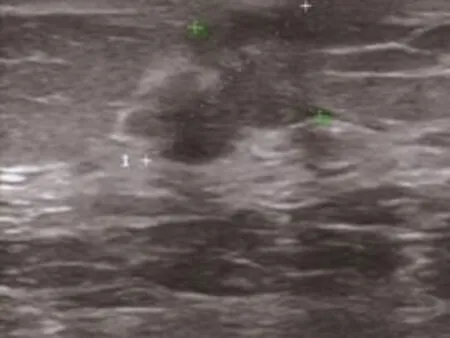
图1 患者1乳腺B超图像Figure 1 Breast ultrosonography of case 1

图2 患者2检查资料 A:乳腺B超;B:乳腺钼靶;C:乳腺磁共振Figure 2 Examination data of case 2 A: Breast ultrosonography; B: Breast molybdenum target; C: Breast MRI
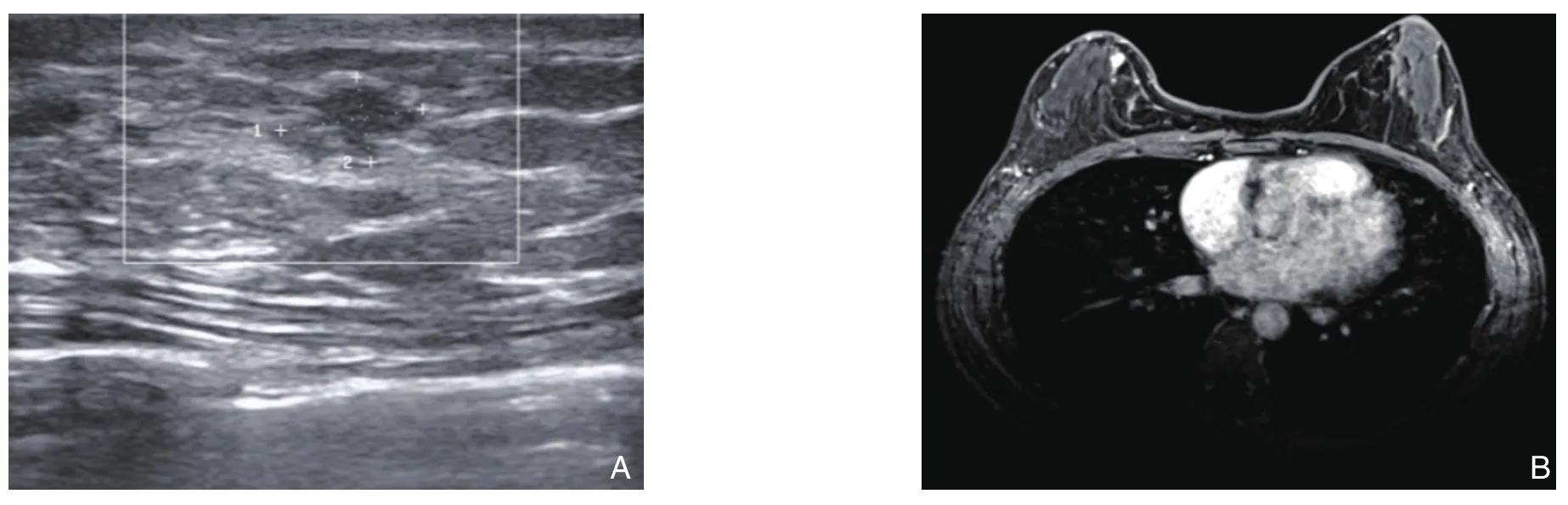
图3 患者3检查资料 A:乳腺B超;B:乳腺磁共振Figure 3 Examination data of case 3 A: Breast ultrosonography; B: Breast MRI
1.3 治疗
本组3例患者,1例行改良根治术,1例行保留乳头乳晕改良根治+一期假体乳房再造术,1例行单纯乳房切除术;1例行辅助化疗,1例行新辅助化疗,1例未行化疗。3例术后均行内分泌治疗,未行靶向治疗;1例行术后放疗,2例未行放疗(表2)。

表2 3例NEBC治疗方法Table 2 Treatment methods of the 3 NEBC patients
2 结 果
2.1 术后病理情况
本组3例患者的病理组织均经HE染色后镜下观察,免疫组化采用SP法。除1例伴有乳腺导管原位癌成分外,其余均为单纯性神经内分泌癌,其中1例为小细胞NEBC(图4),2例为实质性NEBC。NEBC诊断标准依据2003年世界卫生组织(WHO)关于NEBC的诊断建议,要求嗜铬粒蛋白A(CgA)、突触素(Syn)及神经元特异性烯醇化酶(NSE)3种神经内分泌标志物中至少有2项的细胞阳性表达率>50%,如果仅观察到散在的细胞表达神经内分泌标志物则诊断为乳腺癌伴有神经内分泌分化。本组3例患者均根据上述诊断标准,确诊为NEBC(图5A-C)。具体病理学及免疫组化结果见表3。
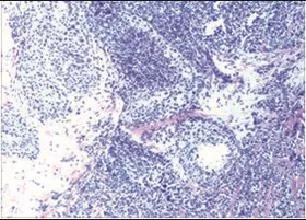
图4 小细胞乳腺神经内分泌癌(HE ×100)Figure 4 Small cell neuroendocrine breast cancer(HE ×100)

图5 神经内分泌标志物免疫组化检测(×100) A:CgA阳性表达;B:Syn阳性表达;C:NSE阳性表达Figure 5 Immunohistochemical staining for neuroendocrine markers (×100) A: Positive CgA expression; B: Positive Syn expression;C: Positive NSE expression
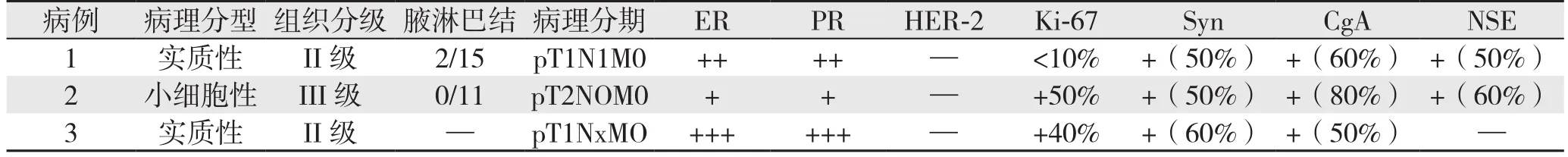
表3 病理及免疫组化结果Table 3 Results of pathological and immunohistochemical examinations
2.2 术后随访情况
3例患者术后随访时间6~3 2个月,平均20.3个月。除患者2患者于术后6月因肝脏多发转移瘤、肝衰竭,疾病进展而死亡,患者1及患者3均无瘤生存。
3 讨 论
1977年Cubilla等[2]报道了8例具有类癌特征的乳腺癌,由于在镜下可以观察到该肿瘤细胞内含有亲银/嗜银颗粒,因此被称为“亲银/嗜银细胞乳腺癌”,2003年WHO在乳腺肿瘤分类中才将其正式命名为“乳腺神经内分泌癌”。目前,我国通常采用付丽等[3]对NEBC的分类方法,即分为:⑴ 实质性神经内分泌癌;⑵ 小细胞神经内分泌癌;⑶ 大细胞神经内分泌癌。NEBC在乳腺癌中非常少见,据2003年WHO统计其发病率仅占乳腺癌的2.0%~5.0%[4],在所有神经内分泌癌中比例低于1%[5],常见于60~70岁的老年女性[6-7],男性患者也有报道[8]。本组患者中3例均为中青年女性,与相关报道存在一定差异,这提示对于年轻女性也不能忽视其发病的可能。
3.1 临床症状
NEBC无特异性临床表现[9],患者常因无痛性乳房肿块就诊,有时会伴有乳头溢液[10]。与肺部及消化道神经内分泌肿瘤相比,NEBC早期很少表现出面部潮红、腹痛腹泻的类癌综合征临床表现。本组患者中2例以无痛性乳房肿块就诊,1例以乳头溢液就诊,3例患者均未发现有类癌综合征的临床表现,与相关报道结果相近。
3.2 影像学检查
超声检查上常表现为不均质低回声的实质性肿物伴周围血流增加[11]。由于NEBC以膨隆性生长为主,癌细胞成分多,间质成分少,因此超声检查下多为实质性肿物,无毛刺征,边界较为清晰,后方回声无明显衰减。本组3例患者的超声检查均提示肿物为低回声结节,但边界欠清、形态不规则,与一般乳腺癌的超声表现类似。
乳腺钼靶检查广泛应用于乳腺癌的筛查,但NEBC不像典型乳腺癌那样具有微小钙化、肿块边界不清的特征,常表现为边界较清的类圆形高密度影,并且肿块内很少可以看到沙粒样钙化灶,因此经常被误诊为乳腺良性肿瘤[12]。本组患者中有1例钼靶检查亦未见明显钙化灶。
在乳腺MRI检查方面,由于NEBC常伴有肿瘤内出血或黏液成分,而出血及黏液成分使病灶于平扫T1加权成像呈现高信号表现。另外,由于NEBC的肿瘤实质性成分多,因此常表现为肿瘤的早期强化特征,强化峰值多出现于动态增强第1期,时间-信号曲线多为“流出型”[13]。
另有报道[14]显示NEBC与乳腺导管内乳头状瘤病变之间具有一定的相关性,特别是对于合并有乳头溢液的患者,乳管镜检查有助于早期诊断。本组患者中有1例由乳管镜发现乳腺导管内乳头状新生物,后经病检证实为NEBC。
3.3 病理学检查
NEBC的组织形态学特征比较复杂,可以表现为纺锤形、卵圆形或类浆细胞形,有时类似于肺小细胞癌[15]。与报道相近的是本组患者中1例小细胞NEBC病理形态学上表现出类“肺小细胞癌”型。NEBC肿瘤细胞中存在一些被称为神经内分泌标记物的特殊胞质颗粒,特殊染色时可见其胞质内嗜银染色阳性[16],其中CgA、Syn、NSE 3种神经内分泌标记物为NEBC的确诊指标。据报道[17],NEBC与一般乳腺癌相比,有较高的ER、PR阳性表达率,HER-2表达率则较低。而本组3例患者激素受体均为阳性,HER-2表达均为阴性,与报道相近。
3.4 鉴别诊断
NEBC既可能是原发的,也可能是其他部位转移,继发而来的。因为两者的治疗方式存在差异,因此应注意区分。两者的主要鉴别要点包括:⑴ 排除其他器官存在神经内分癌的原发灶,特别是肺部及消化道。⑵ 乳腺病灶内有神经内分泌癌细胞,如同时发现伴乳腺导管原位癌成分,则可确定乳腺为原发部位。⑶ 原发性乳腺神经内分泌癌CK7表达阳性,CK20表达阴性,而转移性乳腺神经内分泌癌CK7、CK20表达常为阴性。另外,ER、PR及特异性大囊肿病液体蛋白-15(GCDFP-15)表达阳性也支持原发性乳腺神经内分泌癌[18]。本组3例患者术前行胸部、腹部CT检查,均未发现明显异常,排除了其他器官转移可能。其中有1例术后病检发现伴有乳腺导管原位癌成分,从而进一步明确原发部位。
3.5 治疗方法
3.5.1 手术治疗 对于所有的NEBC,手术切除应作为首选考虑的治疗方式[19-20]。其手术方式选择的原则与一般乳腺癌类似,应根据患者的年龄、肿瘤大小、肿瘤分期、病理类型及个人意愿等合理选择。虽然目前对于NEBC的手术治疗暂无规范化的指导意见,但对于本组3例患者术式的选择都遵循了以循证医学为证据,以指南为方向,结合患者意愿和医者经验制定的个体化方案。
3.5.2 化疗 有学者[20]推测认为,由于NEBC的肿瘤生物学行为与肺部及消化道神经内分泌癌类似,因此其对化疗的反应不敏感。其中,由于小细胞NEBC与小细胞肺癌的形态及生物学行为相似,因此认为小细胞NEBC的化疗方案可参考小细胞肺癌的方案,其化疗方案包括:铂类+依托泊苷(EP方案)、伊立替康+顺铂等。Yildirim等[21]参照胰腺神经内分泌癌的化疗方案,将其应用于NEBC的治疗:当Ki-67≥10%时建议患者行术后辅助化疗,可选择含蒽环类的化疗方案,当Ki-67≥15%时则推荐患者选择顺铂联合依托泊苷的化疗方案。由于在NEBC中常伴随乳腺导管癌成分,因此,临床上通常采用一般乳腺癌的化疗方案,即采用以蒽环、紫杉类药物为基石的化疗方案。本组患者中患者1术后使用8周期AC-T辅助化疗,至今未见肿瘤复发。患者2使用6周期TAC新辅助化疗,化疗后肿瘤缩小明显。由此可见,针对一般乳腺癌的化疗方案治疗NEBC也有较好的化疗反应率。但由于目前缺乏针对NEBC化疗方案的大宗病例研究,故很难判断各化疗方案之间的优劣。
3.5.3 内分泌治疗 从整体上来看,由于NEBC的激素受体阳性率较高,故建议将内分泌治疗作为NEBC的重要治疗手段之一。有相关临床研究[17,21-22]显示,内分泌治疗可有效延长患者的总生存期,甚至对于一些晚期NEBC的患者,内分泌治疗的反应性也比较好。本组3例激素受体阳性的患者,均选择了内分泌治疗,其中2例无瘤生存至今,这提示了内分泌治疗的临床获益。因此,对于激素受体阳性的NEBC,推荐使用内分泌药物治疗。
3.5.4 放疗及生物靶向治疗 对于乳腺癌而言,放疗可降低保乳及腋窝淋巴结阳性乳腺癌等高危组患者的复发转移率,延长患者的生存时间,因此建议应根据NEBC患者的相关临床病理学指标,评估患者复发转移风险后,合理使用放疗。对于生物靶向治疗而言,由于HER-2在NEBC的表达水平并不高,且治疗费用昂贵,因此抗HER-2的在NEBC的应用前景不佳。但对于复发转移风险大,且HER-2阳性的NEBC患者仍建议行抗HER-2的靶向治疗。另有多项研究[23-24]发现,在NEBC中存在生长抑素受体、血管内皮生长因子C(VEGF-C)的过表达以及血管内皮生长因子受体2(VEGFR-2)的点突变(KDR),其有望成为NEBC潜在的治疗靶点。
3.6 疾病预后
普遍认为,判断NEBC预后的主要临床病理学指标与一般乳腺癌类似[25-26]。年龄、病灶大小、腋窝淋巴结状态、组织学分级、激素受体状态以及Ki-67的表达都会影响NEBC的预后。另有研究[15]认为NEBC的疾病预后与组织类型也有密切关系,各病理亚型中,实质性以及伴有黏液分化的NEBC通常预后较好,而小细胞NEBC属于未分化癌,其疾病进展快,预后最差。本组患者中有2例实质性NEBC患者至今无瘤生存,提示该型预后良好。本组患者中患者2小细胞NEBC患者术后很快出现肝转移,最后疾病进展而死亡,这也证明了小细胞NEBC疾病预后差的特点。
NEBC是一种少见的乳腺恶性肿瘤,好发于老年女性,偶见于中青年。NEBC的临床表现及影像学检查常缺乏特征性,确诊依赖于病理免疫学检查,诊断时需注意排除继发性可能。NEBC的预后存在差异,具有肿瘤异质性,其中小细胞NEBC预后最差,通过深入研究其肿瘤生物学行为可能为治疗提供新的方法。
[1]周方芳, 常登峰, 姚程. 胃肠道神经内分泌肿瘤的治疗进展[J].中国普通外科杂志, 2015, 24(12):1751–1755. doi:10.3978/j.issn.1005–6947.2015.12.022.Zhou FF, Chang DF, Yao C. Treatment progress of gastrointestinal neuroendocrine neoplasm[J]. Chinese Journal of General Surgery,2015,24(12):1751–1755. doi:10.3978/j.issn.1005–6947.2015.12.022.
[2]Cubilla AL,Woodurff JM. Primary carcinoid tumor of the breast:A report of eight patients[J]. Am J Surg Pathol, 1977, 1:283–292.
[3]付丽, 傅西林. 乳腺肿瘤病理学[M]. 北京:人民卫生出版社,2008:62–64.Fu L, Fu XL. Pathology of Breast Tumors[M]. Beijing:People's Medical Publishing House, 2008:62–64.
[4]Tavassoli FA, Devilee P. World Health Organization Classification of Tumours. Pathology & genetics tumours of the breast and female genital organs[M]. Lyon: IARC Press, 2003:32–34.
[5]Upalakalin JN, Collins LC, Tawa N, et al. Carcinoid tumors in the breast[J]. Am J Surg, 2006, 191(8):799–805.
[6]Cloyd JM, Yang RL, Allison KH, et al. Impact of histological subtype on long-term outcomes of neuroendocrine carcinoma of the breast[J].Breast Cancer Res Treat, 2014, 148(3):637–644. doi: 10.1007/s10549–014–3207–0.
[7]Wang J, Wei B, Albarracin CT, et al. Invasive neuroendocrine carcinoma of the breast: a population-based study from the surveillance, epidemiology and end results (SEER) database[J]. BMC Cancer, 2014, 14:147. doi: 10.1186/1471–2407–14–147.
[8]王杰, 王昕, 王翔. 10例乳腺神经内分泌癌的临床特点及诊断[J].癌症进展, 2016, 14(10):993–995. doi:10.11877/j.issn.1672–1535.2016.14.10.16.Wang J, Wang X, Wang X. Clinical characteristics and diagnosis of neuroendocrine breast cancer: an analysis of 10 cases[J].Oncology Progress, 2016, 14(10):993–995. doi:10.11877/j.issn.1672–1535.2016.14.10.16.
[9]Yavas G, Karabagli P, Araz M, et al. HER-2 positive primary solid neuroendocrine carcinoma of the breast:a case report and review of the literature[J]. Breast Cancer, 2015, 22(4):432–436. doi: 10.1007/s12282–012–0382-x.
[10]茅枫, 潘博, 孙强, 等. 乳腺神经内分泌癌的临床诊断和治疗: 10例报道及文献回顾[J]. 肿瘤, 2013, 33(2):171–176. doi:10.3781/j.issn.1000–7431.2013.02.011.Mao F, Pan B, Sun Q, et al. Diagnosis and treatment of neuroendocrine breast cancer:A retrospective analysis of ten cases and review of the literature[J]. Tumor, 2013, 33(2):171–176. doi:10.3781/j.issn.1000–7431.2013.02.011.
[11]Wu J, Yang QX, Wu YP, et al. Solid neuroendocrine breast carcinoma:mammographic and sonographic features in thirteen cases[J]. Chin J Cancer, 2012, 31(11):549–556. doi: 10.5732/cjc.011.10370.
[12]毛勤香, 廖昕, 徐维敏, 等. 乳腺神经内分泌癌的临床、影像学表现及病理分析[J]. 临床放射学杂志, 2017, 36(2):199–203.Mao QX, Liao X, Xu WM, et al. Clinical,imaging and pathological analysis of neuroendocrine carcinoma of the breast[J]. Journal of Clinical Radiology, 2017, 36(2):199–203.
[13]孙琨, 严福华, 柴维敏, 等. 乳腺神经内分泌癌的MRI征象[J]. 上海医学影像, 2013, 22(2):104–106.Sun K, Yan FH, Chai WM, et al. MRI features of neuroendocrine carcinoma of the breast[J]. Shanghai Medical Imaging, 2013,22(2):104–106.
[14]陈彩萍, 柳光宇, 陆劲松, 等. 乳管镜检查在乳腺神经内分泌癌诊断中的应用价值[J]. 中国癌症杂志, 2007, 17(5):374–375.doi:10.3969/j.issn.1007–3639.2007.05.006.Chen CP, Liu GY, Lu JS, et al. The valueness of fi beroptic ductoscopy in detecting neuroendocrine breast carcinoma[J]. China Oncology,2007, 17(5):374–375. doi:10.3969/j.issn.1007–3639.2007.05.006.
[15]McCullar B, Pandey M, Yaghmour G, et al. Genomic landscape of small cell carcinoma of the breast contrasted to small cell carcinoma of the lung[J]. Breast Cancer Res Treat, 2016, 158(1):195–202. doi:10.1007/s10549–016–3867-z.
[16]Angarita FA, Rodríguez JL, Meek E, et al. Locally-advanced primary neuroendocrine carcinoma of the breast: case report and review of the literature[J]. World J Surg Oncol, 2013, 11:128. doi: 10.1186/1477–7819–11–128.
[17]Wei B, Ding T, Xing Y, et al. Invasive neuroendocrine carcinoma of the breast:a distinctive subtype of aggressive mammary carcinoma[J].Cancer, 2010, 116(19):4463–4473. doi: 10.1002/cncr.25352.
[18]Inno A, Bogina G, Turazza M, et al. Neuroendocrine Carcinoma of the Breast:Current Evidence and Future Perspectives[J].Oncologist,2016, 21(1):28–32. doi: 10.1634/theoncologist.2015–0309.
[19]Roininen N, Takala S, Haapasaari KM, et al. Primary neuroendocrine breast carcinomas are associated with poor local control despite favourable biological pro fi le: a retrospective clinical study[J]. BMC Cancer, 2017, 17(1):72. doi: 10.1186/s12885–017–3056–4.
[20]Adams RW, Dyson P, Barthelmes L. Neuroendocrine breast tumours:breast cancer or neuroendocrine cancer presenting in the breast?[J]. Breast, 2014, 23(2):120–127. doi: 10.1016/j.breast.2013.11.005.
[21]Yildirim Y, Elaqoz S, Koyuncu A, et al. Management of neuroendocrine carcinomas of the breast:A rare entity[J]. Oncol Lett,2011, 2(5):887–890.
[22]Alkaied H, Harris K, Brenner A, et al. Does hormonal therapy have a therapeutic role in metastatic primary small cell neuroendocrine breast carcinoma? Case report and literature review[J]. Clin Breast Cancer, 2012, 12(3):226–230. doi: 10.1016/j.clbc.2012.01.008.
[23]Marton I, Knezevic F, Ramic S, et al. Immunohistochemical expression and prognostic significance of HIF-1α and VEGF-C in neuroendocrine breast cancer[J]. Anticancer Res, 2012, 32(12):5227–5232.
[24]Ang D, Ballard M, Beadling C, et al. Novel mutations in neuroendocrine carcinoma of the breast:possible therapeutic targets[J]. Appl Immunohistochem Mol Morphol, 2015, 23(2):97–103. doi: 10.1097/PDM.0b013e3182a40fd1.
[25]Zhang Y, Chen Z, Bao Y, et al. Invasive neuroendocrine carcinoma of the breast:a prognostic research of 107 Chinese patient[J].Neoplasma, 2013, 60(2):215–222.
[26]Tian Z, Wei B, Tang F, et al. Prognostic significance of tumor grading and staging in mammary carcinomas with neuroendocrine differentiation[J]. Hum Pathol, 2011, 42(8):1169–1177. doi: 10.1016/j.humpath.2010.11.014.

