人工股骨头置换术治疗高龄股骨转子间骨折治疗效果探讨
杨礼丹,邹刚,刘毅,杨晋,彭笳宸
遵义医学院附属医院,贵州遵义 563000
近年来,随着我国老龄化趋势加剧,高龄患者数量与日递增,高龄患者因为其骨质疏松、身体各项机能不断衰退,稍微不慎便容易发生骨折,在各种骨折类型中股骨转子间骨折发生率最高,传统临床上主要采用内固定的方法治疗股骨转子间骨折,但是临床疗效具有一定局限性,随着临床上医学诊疗技术的不断发展,大量临床实践证实,采用人工股骨头置换术治疗高龄股骨转子间骨折,可以重建人工髋关节,降低患者疼痛[1]。该研究对比了传统DHS内固定和人工股骨头置换术分别治疗高龄股骨转子间骨折的疗效,具体情况如下。
1 资料与方法
1.1 一般资料
回顾性分析遵义医学院附属医院2014年1月—2017年1月收治的45例同意接受人工股骨头置换术治疗的高龄股骨转子间骨折患者临床资料,将其作为实验组;再回顾同期该院收治的45例同意接受DHS内固定手术治疗的高龄股骨转子间骨折患者临床资料,将其作为对照组。所有患者均符合骨关节损伤筛选标准,骨折类型均为Evans-JensenII~III型,均在入院后接受相关检查确诊为跌倒骨损伤合并骨质疏松,所有患者的年龄不低于70岁,排除原有严重髋关节骨性关节炎、先天性髋关节发育不良、手术不耐受以及不愿意配合本次实验的患者。实验组:男性患者、女性患者各25例、20 例,年龄分布为 71~88 岁,中位年龄为(79.4±4.2)岁。对照组:男性患者、女性患者各26例、19例,年龄分布为 70~85岁,中位年龄为(79.6±4.1)岁。 将两组患者的基本情况逐一代入统计学软件中进行统计分析,统计结果差异无统计学意义(P>0.05),具有可比性。
1.2 方法
所有患者在入院后均接受相关的检查,由医务人员同患者及其家属进行沟通,主要是掌握患者既往病史、药物过敏史等,提醒患者在手术围术期需要注意的事项和护理要点等,在患者及其家属签署同意书后由麻醉科对患者麻醉耐受情况进行评估,并行手术治疗。
实验组患者主要行人工股骨头置换术治疗,手术方法如下:对患者行常规全身麻醉后,带麻醉起效后,协助患者取侧卧位,患肢处于上方,于患者后外侧作手术切口,再经过大转子作一条长度约8~12 cm的弧形切口,直至完全暴露大转子骨折位置,然后再沿着股骨颈的方向将股骨头和髋臼完全暴露出来,待完全复位股骨大小转子后在用钢丝将其固定好,在距离小转子约1.5 cm处截骨股骨颈,取下股骨头,针对大小转子四周较大块肌肉的骨折块应保留,主要是避免导肌肉点缺损和较大股缺损。手术医师在扩髓操作中需要注意预防骨折近端骨折移位和再次骨折。待确定了假体的前倾角之后,直接将假体插入患者股骨所在位置,使髋关节与膝关节屈曲为直角,调整股骨假体柄与股骨体额状面的前倾约15°,确保人工置入股骨头的直径小于患者股骨头直径约1~2 mm,确保置入的人工股骨头旋转中心与大骨转子顶端均处于同一条水平线上。在确定颈长度之前,需要借助假体试模,如果患者中立位屈伸髋关节无脱位现象,患肢长度同健肢相同。然后在髓腔内注入骨水泥,骨距受损部位同样需用骨水泥填充,最后再由试模角度放置好双极人工股骨头假体,并常规负压引流。
对照组行DHS内固定术治疗,麻醉方法与实验组相同,麻醉起效后,让患者躺在骨科牵引床上,取其仰卧位,通过C型臂X线机牵引将骨折部位闭合复位,手术医师在于患者股骨外侧以大转子顶点为起点向远端作一条长度约12 cm的切口,将患者骨折端暴露出来再复位,于入股颈位置置入加压螺钉,测量程度,置入预选好的加压螺钉和侧方钢板,最后在运用皮质螺钉将钢板和股骨干固定好,为了防止股骨旋转,还需要在加压螺钉上拧上旋转螺钉。
两组患者在手术后均需连续应用抗生素24 h预防感染。
1.3 观察指标和判定标准
对比两组手术相关指标及临床总有效率。股骨转子间骨折总有效率判定主要参照Harris(髋关节功能)评分进行判定,将≥85分判定为显效,将65~85分判定为有效,将低于65分判定为无效,总有效率=显效率+有效率[2]。
1.4 统计方法
此次采用SPSS 21.0统计学软件分析数据,计数资料用[n(%)]表示,用 χ2统计,手术相关指标等计量资料用均数(±s)表示,用 t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标对比
经不同手术治疗,实验组术中出血量、术后引流量低于对照组,手术时间、住院时间短于对照组,差异有统计学意义(P<0.05),详情见表1。
表1 两组患者手术相关指标对比(±s)

表1 两组患者手术相关指标对比(±s)
组别 术中出血量(mL)手术时间(min)术后引流量(mL)住院时间(d)实验组(n=45)对照组(n=45)t值P值310.34±31.61 405.41±41.57 11.93<0.05 75.12±2.34 114.45±4.67 42.98<0.05 110.54±30.14 184.04±44.57 7.211<0.05 13.45±3.24 17.64±5.24 4.56<0.05
2.2 两组患者临床总有效率对比
经不同手术方法治疗后,实验组临床总有效率91.11%高于对照组 77.78%(P<0.05),详情见表2。
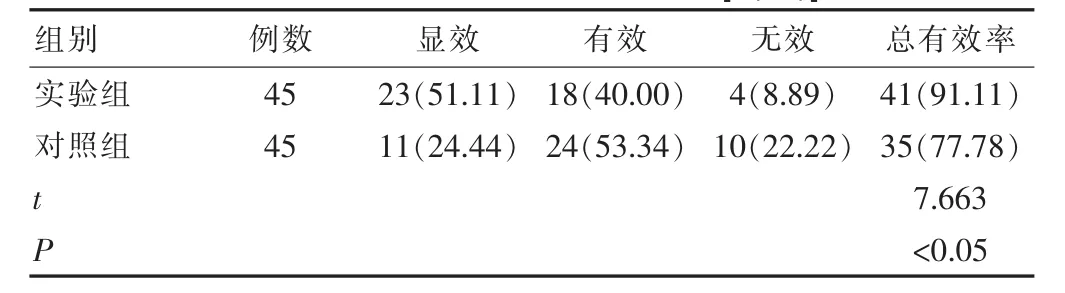
表2 两组患者临床总有效率对比[n(%)]
3 讨论
随着年龄的不断递增,人体骨质疏松的问题也越来越明显,特别是对高龄患者而言,骨折愈合的能力较差。股骨转子间骨折好发于70岁以上的高龄人群中,传统保守治疗疗效不显著,并且治疗的同时患者可能出现其他并发症,不利于患者康复。近年来,临床上主张手术治疗,常见的手术方式为DHS内固定等,但是该类手术治疗后患者需要长期卧床,固定失效率较高,不利于患者预后[3]。
在该文中,对比了45例高龄股骨转子间骨折患者分别行人工股骨头置换术和DHS内固定手术的效果,人工股骨头置换术在手术中应用了双极人工股骨头假体,从而手术时间(75.12±2.34)min短于HS内固定手术时间(114.45±4.67)min,并且手术创伤更小,患者术后出血量(310.34±31.61)mL低于DHS内固定术(405.41±41.57)mL,促进了患者早日康复出院,因此人工股骨头置换术住院时间(13.45±3.24)d短于内固定术住院时间(17.64±5.24)d,且差异有统计学意义(P<0.05),肯定了人工股骨头置换术治疗龄股骨转子间骨折效果优于DHS内固定手术。
[1]杨振雷.人工股骨头置换术治疗高龄股骨转子间骨折的效果[J].中国医药指南,2015,13(33):30-31.
[2]张国权.高龄股骨转子间骨折行人工股骨头置换术手术技巧分析[J].航空航天医学杂志,2014,25(8):1095-1096.
[3]刘俊利,王桂峰,杜伟,等.人工股骨头置换术治疗高龄股骨转子间骨折的效果观察[J].中国当代医药,2014,21(5):168-170.

