早期肺性脑病无创呼吸机联合呼吸兴奋剂泵治疗的疗效
李海燕
郑州大学附属洛阳中心医院 洛阳 471000
早期肺性脑病无创呼吸机联合呼吸兴奋剂泵治疗的疗效
李海燕
郑州大学附属洛阳中心医院 洛阳 471000
目的 探讨无创呼吸机联合呼吸兴奋剂泵治疗早期肺性脑病的疗效。方法 选取2013-12—2015-12我院收治的早期肺性脑病患者88例,所有患者均经临床检查确诊为早期肺性脑病。按照随机数字表法分为试验组(常规治疗+无创呼吸机+呼吸兴奋剂泵)与对照组(常规治疗+无创呼吸机)。对比2组临床疗效、无创通气时间、住院时间及治疗前与治疗后2 h、24 h、48 h意识状态评分变化情况。结果 治疗前2组意识状态评分对比,差异无统计学意义(P>0.05);治疗后2 h、24 h、48 h,试验组意识状态评分均高于对照组,差异有统计学意义(P<0.05);试验组有效率93.2%(41/44),明显高于对照组的61.4%(27/44),差异有统计学意义(P<0.05);试验组无创通气时间、住院时间均少于对照组,差异有统计学意义(P<0.05)。结论 无创呼吸机联合呼吸兴奋剂泵治疗早期肺性脑病的效果显著,能促使患者意识状态尽快改善,且能缩短无创通气时间和住院时间,减少医疗费用。
早期肺性脑病;无创呼吸机;呼吸兴奋剂泵
肺性脑病是指慢性肺胸疾病患者并发呼吸衰竭时引发的神经功能紊乱综合征[1]。呼吸支持是临床治疗肺性脑病的常用手段。无创正压呼吸机能确保实现机械通气,还能维持患者肺内正压,改善呼吸功能。多数早期肺性脑病患者伴意识障碍,且自主呼吸功能较差。对早期肺性脑病患者实施无创正压通气治疗时,往往需患者有一定强度的自主呼吸,以此作为触发压力。因此,无创正压通气在肺性脑病患者治疗中的应用仍存在较大争议。本研究以88例早期肺性脑病患者为研究对象,探讨无创呼吸机联合呼吸兴奋剂泵的应用效果,现报道如下。
1 资料与方法
1.1 一般资料 2013-12—2015-12我院收治的早期肺性脑病患者88例,所有患者均经临床检查确诊为早期肺性脑病。按照随机数字表法分为试验组与对照组。试验组44例患者,男28例,女16例;年龄56~81岁,平均67.0岁。对照组44例患者,男27例,女17例;年龄56~81岁,平均67.4岁。2组性别、年龄等一般资料对比差异无统计学意义(P>0.05),具有可比性。患者及家属均知情同意,并自愿签署知情同意书。本研究经医院伦理委员会审核通过。
1.2 纳入标准 (1)经影像学检查、实验室检查、临床检查等符合脑性疾病诊断标准;(2)无面部畸形或损伤;(3)无严重肺大疱、气胸。
1.3 排除标准 (1)严重心律失常者;(2)严重心功能衰竭者;(3)自主呼吸较微弱者;(4)吞咽反射异常或上消化道出血者;(5)治疗依从性差,经劝说无效者。
1.4 方法 所有患者入院后均实施常规治疗,包括解挛平喘、纠正水电解质紊乱、止咳祛痰、抗生素抗感染等,并按照患者具体情况,给予必要的营养支持。入院后及时实施痰液标本培养及药敏试验,按照检查结果选择恰当的抗生素。在此基础上,对照组实施无创呼吸机治疗。所用仪器为美国伟康BiPAP Auto Bi-Flex双水平呼吸机,选择正压挡模式,实施双水平正压通气。氧流量5 L/min,呼吸频率20次/min,吸气相压力6~14 cmH2O,呼气相压力4~8 cmH2O。
试验组在上述治疗的基础上加用呼吸兴奋剂治疗:6 mg山梗菜碱及0.75 g尼可刹米溶入250 mL生理盐水静滴,滴速40滴/min,1次/d,待患者意识状态恢复清醒后,停止给药。
1.5 观察指标和疗效评定标准 (1)采用格拉斯哥昏迷评分对2组治疗前及治疗后2 h、24 h、48 h意识状态进行评估,涉及3个方面,即语言反应、睁眼反应、肢体运动[2]。(2)疗效评定标准:显效:治疗后24 h内患者意识恢复清醒,临床症状体征明显改善;有效:治疗后48 h内患者意识恢复清醒,临床症状有所改善;无效:治疗后48 h患者意识及临床症状无变化[3]。观察2组无创通气时间、住院时间。

2 结果
2.1 2组治疗前后意识状态评分对比 治疗前2组意识状态评分差异无统计学意义(P>0.05);治疗后2 h、24 h、48 h试验组意识状态评分均高于对照组(P<0.05)。见表1。

表1 2组治疗前后意识状态对比,分)
2.2 2组临床疗效对比 2组临床有效率比较差异有统计学意义(P<0.05)。见表2。

表2 2组临床疗效对比 [n(%)]
注:与对照组比较,χ2=12.68,△P=0.000
2.3 2组无创通气时间、住院时间对比 试验组无创通气时间、住院时间均少于对照组,差异有统计学意义(P<0.05)。见表3。
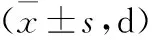
表3 2组无创通气时间、住院时间对比
3 讨论
肺性脑病为慢性阻塞性肺疾病急性加重期的严重并发症之一,病死率高,预后较差[4]。患者一旦出现肺性脑病,会导致其出现缺氧症状,一方面可对脑血管内皮细胞造成损伤,另一方面,还能增强患者体内无氧代谢,增加三磷酸腺苷的消耗量,从而导致患者出现细胞膜钠泵功能障碍,引发脑水肿。此外,缺氧还能提升患者体内乳酸含量,致使患者出现脑脊液酸中毒。且二氧化碳体内潴留,还有可能引发高碳酸血症,降低脑细胞pH值,致使其出现脑细胞酸中毒,严重者甚至会引发一系列精神神经症状。及时抢救是提高肺性脑病患者治疗效果、保证其生命安全的关键,采取积极措施改善大脑缺氧,缓解脑水肿。
以往临床多采用单纯无创辅助通气技术治疗肺性脑病,但其缓解症状的速度较慢,往往会延误最佳治疗时机,且极易导致气道保护功能损伤,影响预后。无创正压通气治疗能抵消吸气功耗,缓解呼吸肌疲劳症状,从而阻止病情恶化[5]。相较于有创机械通气,无创正压通气具有无创性,能有效减少并发症。本研究所用BiPAP无创正压双水平呼吸机能按照患者具体病情,为其提供个体化通气压力水平,护理人员通过对患者进行正压通气,协助患者克服气道阻力与肺弹性阻力,从而促其气道阻力降低,耗氧量减少,能对自主呼吸及肺内气体的分布进行自动调节,确保血液内均匀弥散肺泡内氧,促使通气量大大提升,恢复患者呼吸功能。检查机器各管道是否已进行消毒,是否有漏气现象,管道内是否通畅,患者鼻面罩松紧度是否适宜,嘱咐患者闭紧嘴巴,用鼻呼吸,尽量减少吞咽动作,保持呼吸通畅,严密观察患者自主呼吸情况(频率、节律等)是否与呼吸机同步,通气量是否适宜,如有突发情况,要及时汇报给主治医师并在最短时间内采取有效措施予以相关处理。
值得注意的是,在实施无创正压通气时,若不辅以呼吸兴奋剂治疗,可能会导致患者出现呼吸抑制现象,从而影响呼吸机与患者本身呼吸频率的同步性,加重患者病情,严重者甚至需要实施气管插管有创机械通气治疗[6]。本研究在无创呼吸机治疗的同时加用呼吸兴奋剂,能促使患者通气量提升,使氧气吸入量增加,且能通过兴奋呼吸中枢,促使呼吸驱动力提升,增加潮气量及呼吸频率,从而改善患者缺氧症状,缓解二氧化碳潴留。本研究所用呼吸兴奋剂山梗菜碱、尼可刹米均能促使氧气吸入增加,便于二氧化碳排出,从而改善机体缺氧。
本研究结果表明,无创呼吸机联合呼吸兴奋剂泵治疗早期肺性脑病的效果显著,应用价值高,能有效改善患者意识状态,缩短无创通气时间和住院时间,有利于减少医疗费用。
[1] 崔红,韩继红,杜晓宣.肺脑合剂联合BiPAP无创呼吸机治疗肺性脑病的疗效观察(附40例病例分析)[J].现代预防医学,2013,40(9):1 785-1 788.
[2] 刘洋.BiPAP通气联合呼吸兴奋剂治疗COPD合并肺性脑病的临床研究[J].中国临床研究,2012,25(9):854-855.
[3] 黄小龙.呼吸兴奋剂联合无创辅助通气技术治疗肺性脑病疗效观察[J].中国医学工程,2012,20(7):60-61.
[4] 卢桃敬.呼吸兴奋剂联合无创正压通气治疗COPD并肺性脑病40例临床观察[J].中国民族民间医药,2014, 10(18):32;34.
[5] 刘恋.呼吸兴奋剂联合无创正压通气治疗慢性阻塞性肺疾病并肺性脑病的疗效观察[J].临床合理用药杂志,2014,7(8):55.
[6] 徐媛.双水平无创正压通气联合呼吸兴奋剂在COPD合并肺性脑病治疗中的应用[J].山东医药,2015,55(26):77-79.
(收稿2016-08-19)
R747.9
B
1673-5110(2017)03-0114-03

