探讨进行性出血性脑损伤的最佳手术时机
刘继东
河南驻马店市中心医院神经外科 驻马店 463000
探讨进行性出血性脑损伤的最佳手术时机
刘继东
河南驻马店市中心医院神经外科 驻马店 463000
目的 探讨进行性出血性脑损伤的最佳手术时机。方法 选取我院2010-01—2016-01收治的进行性出血性脑损伤患者87例,根据不同手术进行时机分为观察组(手术时间距受伤时间≤6 h)40例和对照组(手术时间距受伤时间>6 h)37例,手术均为开颅手术,均由同一组手术医师完成。随访并采用格拉斯哥昏迷评分(GCS)、格拉斯哥预后评分(GOS)评分评估2组手术治疗效果及预后,并了解2组术后并发症发生情况。结果 观察组预后优良率为92.50%,显著高于对照组的72.97%(P<0.05);观察组术后恢复GOS良好率为60.00%显著高于对照组35.14%(P<0.05);观察组术后并发症发生率7.50%,明显低于对照组的24.32%(P<0.05)。结论 进行性出血性脑损伤的最佳手术时机为距受伤时间6 h内。严格监测患者病情、尽早实施开颅手术可有效提高治疗效果,促进患者预后改善,减少并发症发生风险。
进行性出血性脑损伤;开颅手术;手术时机
出血性脑损伤是神经外科急危重症之一,一般指脑实质内出血;自发性脑出血后血脑屏障、脑水肿及炎症细胞浸润是其常见的病理变化[1]。进行性出血性脑损伤一般为颅脑损伤后经CT扫描与伤后首次CT扫描结果相比或直接手术证实出血灶明显扩大或出现新的出血灶,其与颅脑损伤患者病情恶化、致残甚至死亡等不良预后密切相关[2]。因此手术效果及减少术后并发症对进行性出血性脑损伤患者的临床治疗具有重要意义。相关研究报道认为重型颅脑损伤患者尽早进行手术能够提高治疗效果,减少并发症[3],但临床最佳手术时机的选择仍需进一步探讨。本文探讨进行性出血性脑损伤的最佳手术时机。现报告如下。
1 资料与方法
1.1 一般资料 选取我院2010-01—2016-01收治的进行性出血性脑损伤患者87例,术前均经头部CT、MRI确诊,且无相关手术禁忌证。本研究通过我院上级及伦理委员会批准,所有患者均知情同意。排除首次CT检查后需要立即进行手术而非根据6 h分界进行手术的患者;病情迅速恶化而在短时间内死亡的患者;拒绝行颅脑CT复查或手术治疗的患者;开放性颅脑损伤及随访信息不全的患者。根据不同手术进行时机分为观察组(手术时间距受伤时间≤6 h)40例和对照组(手术时间距受伤时间>6 h)37例。观察组男24例,女16例,年龄14~70岁,平均45.92岁;致伤原因:交通事故伤19例,跌伤13例,打击伤5例,其他原因致伤3例;血肿类型:硬膜下血肿伴脑挫裂伤10例,单纯硬膜外血肿10例,脑挫裂伤伴硬膜下血肿9例,脑内血肿7例,蛛网膜下腔出血伴脑内血肿2例,蛛网膜下腔出血伴硬膜下血肿2例;首次血肿部位:单纯额颞部26例,双侧额颞部7例,顶部3例,小脑半球2例,枕部2例。对照组男21例,女16例,年龄14~70岁,平均45.92岁;致伤原因:交通事故伤20例,跌伤8例,打击伤8例,其他原因致伤1例;血肿类型:硬膜下血肿伴脑挫裂伤10例,单纯硬膜外血肿11例,脑挫裂伤伴硬膜下血肿7例,脑内血肿4例,蛛网膜下腔出血伴脑内血肿3例,蛛网膜下腔出血伴硬膜下血肿2例;首次血肿部位:单纯额颞部21例,双侧额颞部6例,顶部5例,小脑半球2例,枕部3例。2组性别、年龄、致伤原因、首次血肿部位、血肿类型等基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 手术方法 (1)2组患者均实施开颅手术,观察组手术时间距受伤时间≤6 h,患者伤后6 h内即复查颅脑CT,若出现进行性出血性脑损伤合并意识障碍、恶心、呕吐、头痛或躁动等症状,及时行开颅手术;对照组伤后6 h内复查颅脑CT,但符合手术时间距受伤时间>6 h。(2)开颅手术,首先在额、颞侧顶做一弧形切口,向后达顶结节,再呈弧形向下转向颞部,于耳前垂直向下直达颧弓上方,切口深度直达颅骨,形成肌瓣,棉垫垫好,将其翻向前下方固定,充分暴露出额、颞、顶区颅骨,石蜡充分止血,手术视野充分暴漏后,于颅骨钻5~6个孔,以石蜡封堵止血,采用线锯将各孔锯开,形成额骨、颞骨、颞骨鳞部及顶骨的大型游离骨瓣;可适时用咬骨钳咬掉残留骨头直至颅中窝底,可切除向前倒额骨眶突后面的蝶骨大翼,以减轻其对脑干及侧裂血管的压迫,去除骨瓣,彻底清除坏死组织及血肿,扩大硬脑膜腔减张缝合;然后保护好脑组织,缝合头皮;将患者转入ICU监护,病情稳定后转入普通病房给予对症处理。2组术后均通过电话、门诊的方式随访6个月。
1.3 观察指标 (1)随访并采用GCS、GOS评分[4]评估2组手术治疗效果,GCS评分共15分(睁眼4分,运动反应6分,言语反应5分),预后标准:GCS评分>13分为优,9~12分为良,<8分为差;GOS根据评分标准可划分为5个级别分别:1分:死亡;2分:植物生存,长期昏迷状态,大脑强直或去皮层状态;3分:重度残疾,即意识清醒,残疾生活不能自理;4分:轻度缺陷残疾但可独立生活,能在保护下参与工作;5分:恢复良好,身体恢复正常工作和生活。(2)观察和统计2组术后并发症发生情况。

2 结果
2.1 2组GCS优良率比较 观察组优良率显著高于对照组(P<0.05)。见表1。

表1 2组GCS优良率比较 [n(%)]
2.2 2组GOS良好率比较 观察组GOS良好率显著高于对照组(P<0.05)。见表2。

表2 2组GOS良好率比较 [n(%)]
2.3 2组术后并发症发生情况比较 观察组术后并发症发生率明显低于对照组(P<0.05)。见表3。
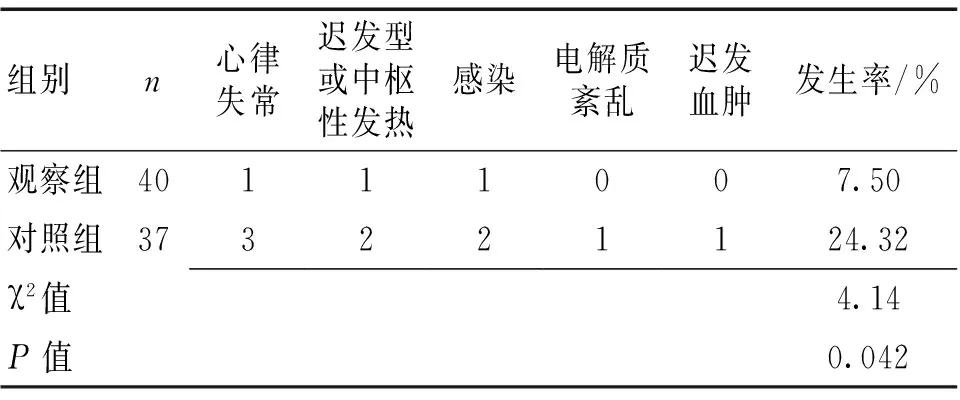
表3 2组术后并发症发生情况比较 [n(%)]
3 讨论
进行性出血性脑损伤与氧自由基、外毒素等生化性因子、闭合性脑损伤的局部缺血、出血及肿胀均有联系,是导致患者继发性颅脑损伤的重要原因,其病情严重程度与年龄、性别、入院GCS评分、首次颅脑CT血肿量、损伤部位等密切相关。年龄越大,患者血管的弹性减弱,脆性增加,易在高灌注的情况下发生血管破裂;男性患者缺乏雌激素的保护作用,因而比女性更多发;首次CT血肿量则是进行性出血性脑损伤的独立危险因素。进行性出血性脑损伤主要发生机制体[5]:(1)低氧:进行性脑损伤发生后,机体在低氧状态下会进一步加重出血性脑梗死及脑细胞损伤程度;(2)代谢异常:颅脑损伤发生后,易引发颅脑代谢异常,颅脑代谢异常可增加凝血酶原释放量,引发血管内凝血与局部脑梗死和(或)血管闭塞,继而激活纤溶系统,溶解纤维蛋白原,导致已闭合的出血点再通出血;(3)血管痉挛:颅脑损伤后脑组织的充血、水肿本对血管造成压迫,而治疗的进行使得患者颅内压水平降低、脑组织肿胀及脑水肿程度减轻,此时血管受到的压迫减轻或消失导致血管扩张、充血,通透性增加,大大增加诱发血管破裂而再出血的风险。
早期诊断、早期手术干预是提高手术效果及改善患者预后的关键所在。刘滨等[6]认为,24 h内实施开颅手术能够有效提高进行性出血性脑损伤患者的临床治疗有效率,降低并发症发生风险,改善患者预后。肖立崇[7]也认为,早期手术治疗可有效提高重型颅脑损伤患者的治愈率、降低致死及致残率,认为早期手术治疗时机为6 h内。本研究观察组和对照组分别为手术进行距颅脑损伤≤6 h、>6 h,观察组预后GCS优良率、GOS良好率均显著高于对照组,且术后并发症发生率显更低。提示早期及时进行手术治疗对改善患者预后、促进恢复程度及减少并发症作用更明显。遗憾的是临床往往因患者就诊时间等因素影响,导致≤6 h内无法接受手术,因此也有研究将早期手术时机定为24 h内。本研究结合相关报道认为,及早进行开颅手术(手术时机距受伤时间<6 h)优势体现在:(1)早期手术能够减轻继发性脑损伤的损害程度,避免因严重脑损伤导致机体代谢功能异常及各系统功能障碍;(2)早期手术利于防止或减轻血肿的形成,能够减轻血肿对周围脑组织的进一步压迫,避免不可逆性损伤的发生;(3)早期手术可明显减轻脑组织水肿的严重程度,改善和减轻大脑低氧程度,保护神经系统,因此可降低致残和致死率。
综上,进行性出血性脑损伤的最佳手术时机为距受伤时间6 h内,及早行开颅手术治疗可有效促进患者预后改善,减少并发症发生风险。
[1] 孙秀娟,侯玉超,齐素华,等.MK-801通过抑制RhoA在出血性脑损伤机制的研究[J].中国实用神经疾病杂志,2013,16(9):8-10.
[2] 陈鑫,刘运生,刘志雄.进行性出血性脑损伤病灶体积变化对手术治疗的影响[J].国际神经病学神经外科学杂志,2011,38(1):1-4.
[3] 陈小鑫,钱水清.不同手术时机治疗重型颅脑损伤临床效果观察[J].中外医学研究,2011,9(23):44-45.
[4] 周良辅.现代神经外科学[M]上海:复旦大学出版社;上海医科大学出版社,2001.
[5] 马辉,钱志远.外伤后颅内进展性出血性损伤的相关因素分析[J].山东医药,2013,49(2):60-61.
[6] 刘滨,杨涛,杨波,等.进行性出血性脑损伤手术时机探讨[J].创伤外科杂志,2015,17(5):407-409.
[7] 肖立崇.不同手术时机治疗重型颅脑损伤的疗效观察[J].临床合理用药杂志,2012,5(22):30-31.
(收稿2016-07-19)
R743.34
B
1673-5110(2017)02-0061-03

