小脑后下动脉动脉瘤的显微外科治疗
范宏军,黄永凯,罗伟,朱卫华,韩德清
·论著·
小脑后下动脉动脉瘤的显微外科治疗
范宏军,黄永凯,罗伟,朱卫华,韩德清
目的 探讨小脑后下动脉(PICA)动脉瘤的临床特点及手术方法。方法 回顾性分析株洲市中心医院2008年3月~2014年10月采用显微外科手术治疗的11例PICA动脉瘤患者的临床资料。结果 11例PICA动脉瘤患者中,1例患者行颅内动脉瘤夹闭术后动脉瘤再次破裂死亡;其余10例患者均手术成功,随访3个月至2年,其中出院时预后良好者7例,预后不良2例,死亡1例。结论 熟练的区域解剖,个性化的手术入路,PICA分支及脑干穿支的有效保护,可以明显提高PICA动脉瘤的显微手术治疗效果。
显微外科治疗;小脑后下动脉;动脉瘤
小脑后下动脉(PICA)动脉瘤是比较少见的后循环动脉瘤,据统计数据显示,PICA动脉瘤的发生率占颅内动脉瘤的0.5%~2.5%,占后循环动脉瘤的15%~25%[1-3]。PICA的行程复杂且解剖变异大,因此手术中暴露及处理难度大。目前开颅手术是其首选的治疗方法之一,在PICA动脉瘤治疗中有重要的价值。但由于开颅手术操作复杂且术后并发症多[4-5],对患者的术后恢复及生存质量产生重要影响;因而对显微外科手术技术操作提出了较高的要求。近年来,随着颅底神经外科、神经影像技术的提高,PICA动脉瘤的治疗取得了令人满意的效果。本研究对株洲市中心医院神经外科2008年3月~2014年10月采用显微外科手术治疗的11例PICA动脉瘤患者进行回顾性分析。现报告如下。
1 资料与方法
1.1 一般资料 本组患者中,男5例,女6例;年龄18~63岁,平均(38.21±5.73)岁;动脉瘤直径为2~15 mm,平均(3.7±0.7) mm;动脉瘤位于左侧7例、右侧4例。临床表现为突发的剧烈头痛、严重的恶心呕吐,伴短暂性意识丧失及肢体活动障碍;其中有3例患者出现为步态不稳。头颅CT检查示,单纯蛛网膜下腔出血者2例,脑室内出血者1例,蛛网膜下腔合并脑室内出血者7例,小脑内出血者1例。动脉瘤发生于PICA第1段者4例,第2段者3例,第3段者1例,第4段者2例,第5段者1例。患者Hunt-Hess分级:Ⅰ级2例,Ⅱ级3例,Ⅲ级5例,Ⅳ级1例。所有患者均由临床症状、体征、影像学检查(图1A~D)联合确诊。排除标准:有恶性肿瘤,精神异常,2处以上动脉瘤,二次治疗者。
1.2 手术方法 患者均在全麻气管插管下,采用显微手术夹闭或孤立动脉瘤。PICA起始部采用枕下远外侧入路,通过解剖后枕部远外侧颅骨,分离齿状韧带,暴露脑底池,尽早分离载瘤动脉近端,减少对动脉瘤毗邻重要结构的骚扰,保护周围血管神经,分离动脉瘤瘤颈,夹闭动脉瘤。PICA远端动脉瘤采用枕下中线开颅,暴露小脑延髓池,解剖载瘤动脉近端,分离动脉瘤颈,夹闭动脉瘤;而梭形动脉瘤采用动脉瘤夹塑形后夹闭并包裹动脉瘤。枕下远外侧入路是处理PICA动脉瘤的传统手术入路[6]。手术操作要点:(1)骨窗显露范围内上达横窦,外侧到乙状窦与橫窦的交点交汇处,内侧到达中线,下到达寰枕关节后缘,根据患者的具体病情选择骨瓣大小;(2)硬脑膜显露范围:上缘达椎动脉,便于临时阻断椎动脉;下缘达枕髁及寰椎的后弓,必要时磨除颈静脉结节,显露脑底池,尽可能多地释放脑脊液,增大手术操作空间;(3)解剖及分离椎动脉至PICA起始点,沿其行程分离显露动脉瘤,暂时阻断动脉瘤近、远端,锐性分离瘤颈,将其夹闭或孤立(图1E、F)。夹闭后注意止血,待止血彻底后,缝合脑膜,并根据患者脑膜情况选择是否去除骨瓣,逐层缝合头皮。术后均给予盐酸尼莫地平以抗血管痉挛,同时给予抗感染治疗3~5 d,脱水降颅内压等治疗;并密切观察患者生命体征的变化。
1.3 疗效评价 采用格拉斯哥预后量表(Glasgow outcome scale,GOS)评分评估患者的预后。GOS评分等级:5分,恢复良好,恢复正常生活,尽管有轻度缺陷;4分,轻度残疾但可独立生活,能在保护下工作;3分,重度残疾,清醒、残疾,日常生活需要照料;2分,植物生存,仅有最小反应(如随着睡眠/清醒周期,眼睛能睁开);1分,死亡。
2 结 果
根据GOS评分结果将本组患者的治疗效果分为好(评分4~5分)、差(评分2~3分)及死亡(1分)。对所有患者进行3个月~2年的随访,出院时的评定结果为早期结果,随访结果为晚期结果。除1例行颅内动脉瘤夹闭术后动脉瘤再次破裂死亡患者外,早期结果好的患者为5例(图1G、H),差的患者为4例,死亡1例。死亡患者系PICA第1段梭形动脉瘤,夹闭过程中动脉瘤瘤颈撕裂出血,予以行动脉瘤孤立术;术后患者昏迷,于2周后死亡。9例患者经3个月至2年的随访,晚期结果好的患者7例,差者2例,随访期间无死亡病例发生。
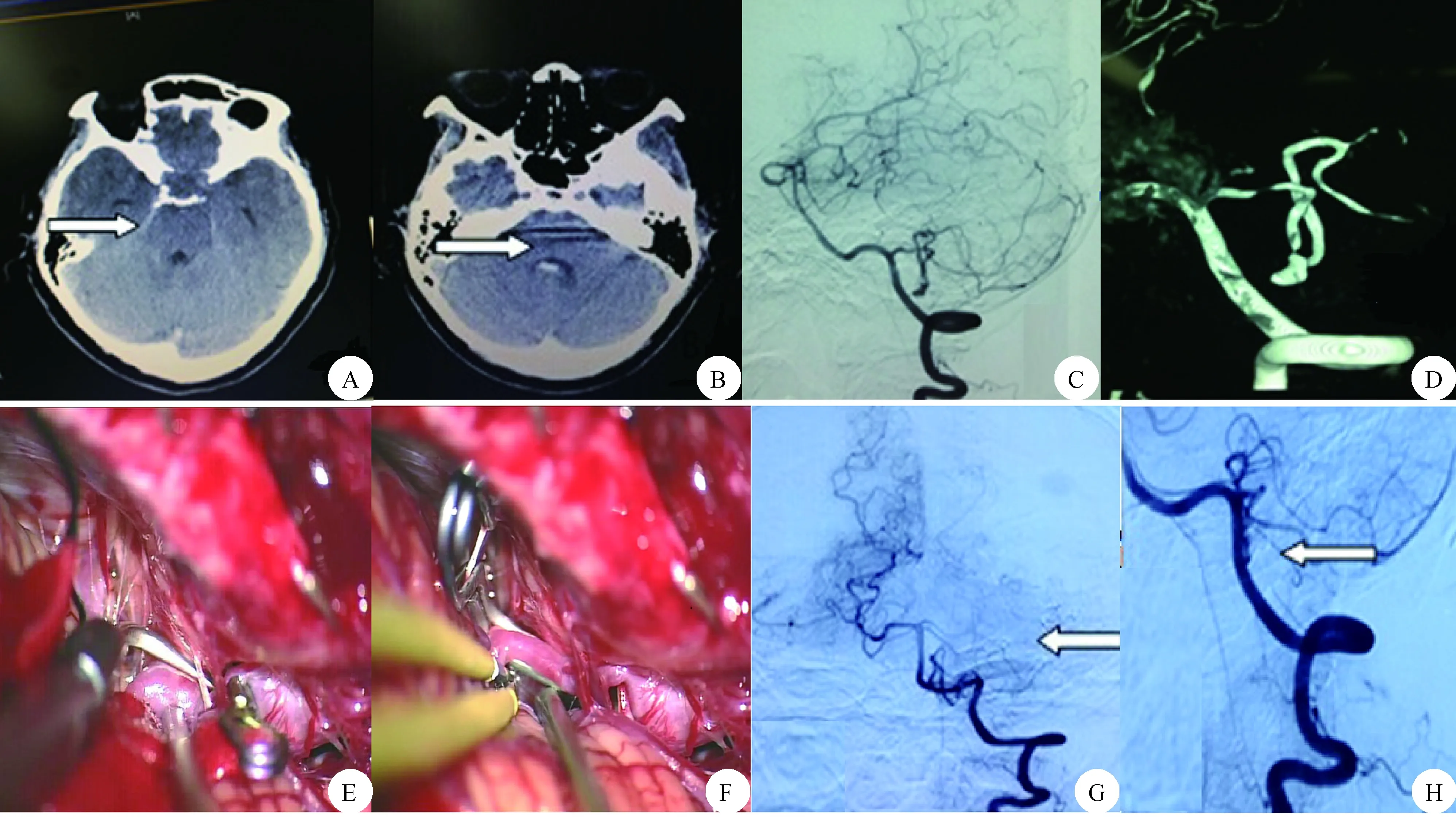
A、B:术前头颅CT,环池及四脑室内出血;C、D:术前全脑血管造影,PICA囊状动脉瘤;E:术中,PICA动脉瘤的分离及暴露;F:术中,PICA动脉瘤显微夹闭;G、H:术后全脑血管造影,PICA动脉瘤夹闭良好图1 一女性、58岁PICA动脉瘤患者的手术前后影像学检查及术中所见
3 讨 论
随着微创神经外科的不断发展,特别是影像学及介入栓塞治疗的创新,PICA动脉瘤的治疗方式有了很大转变。支架辅助弹簧圈栓塞治疗PICA动脉瘤报道越来越多[7-9]。新的“对侧入路及逆流”支架植入技巧[10-11],解决了PICA解剖学特点带来的手术困难和危险,提高了支架植入的成功率;其次新型支架的研究,通过预放置微导管的引入和释放,通过性及安全性明显提高;环闭式支架因其可回收的特点允许术者对弹簧圈进行反复调整。尽管如此,颅内动脉瘤夹闭术仍是治疗PICA动脉瘤不可缺少的手段;临床经验表明,开颅动脉瘤夹闭术可有效清除PICA动脉瘤周围的血肿,解除动脉瘤的压迫,避免其对周围脑组织及神经的损伤。而且,对于复杂的PICA动脉瘤,迂曲的走行,痉挛的血管,介入材料很难达到病变动脉瘤;最后对于动脉瘤合并血管畸形,形态不规则,存在多囊,梭形的PICA动脉瘤,都不适合行神经介入治疗。
PICA是椎-基底动脉分支之一,PICA动脉瘤的临床表现主要为:(1)动脉瘤出血刺激导致的头痛、呕吐及颈强直;(2)血肿占位效应造成的偏瘫、偏侧感觉障碍及小脑性共济失调等;(3)脑神经麻痹及障碍。主要是后组脑神经受压,出血仅在四脑室,而鞍上池、前池和中脑环池无明显出血。对于CTA检查诊断不明确或显影不佳的患者,全脑血管造影检查仍是检测动脉瘤的金标准。
对于PICA动脉瘤,多数专家认为动脉瘤一旦破裂,应该立即手术治疗,手术入路可采用枕下后正中入路或枕下远外侧入路;Anthony等[12-13]首先报道,PICA近端(1~3段)动脉瘤多采取远外侧入路,PICA多数起至椎动脉的中1/3段,约延髓橄榄中下1/3处,距椎动脉及基底动脉汇合处约1.2~2 cm。Lister等[14]报道距椎动脉及基底动脉汇合处为(16~17 mm);其次为椎动脉上1/3和下1/3。同时,PICA起源的复杂,变异繁多,有发自基底动脉(约占10%),与同侧小脑前下动脉(AICA)共干(约占6%),由AICA发出(约占2%)或由对侧PICA发出。远端PICA动脉瘤(4~5段)多采用后枕下正中入路,远端PICA沿小脑扁桃体延伸,终于扁桃体内面中高处。PICA在小脑延髓腹侧沿脑干向第四脑室顶走行,继转而向下,到达小脑下蚓、扁桃体和半球之间的出口处 。
本组患者手术入路的选择与动脉瘤的分段有明确关系,熟练掌握PICA的解剖位置是认识该部位动脉瘤特点并设计手术入路的前提。只有熟练的解剖知识,在手术过程中才能游刃有余。PICA动脉瘤完美的手术方法是动脉瘤瘤颈夹闭,对于瘤颈不能夹闭的患者可采用动脉瘤包裹术或是孤立术,但此种方法需要注意保护脑干及小脑分支的供血,避免脑干及小脑梗死导致严重不良后果。术中PICA一旦夹闭,只能通过旁支血管的代偿来减轻严重的功能障碍,若缺血严重,可能导致患者的死亡。对于少见的PICA梭形动脉瘤,Nussbaum等[15]报道此类病例采取各动脉瘤孤立合并远端血管再通技术,包括吻合枕动脉与PICA,代偿因PICA闭塞导致的缺血梗死,大大降低患者的病死率。
综上所述,熟练的解剖知识,选择性的手术入路,PICA分支及脑干穿支动脉的精心保护,可以明显提高PICA动脉瘤显微手术的治疗效果,大大提高颅内动脉瘤夹闭术治疗的安全性。
[1] Dolati P,Ogilvy CS.Distal PICA aneurysm:A mysterious course,historical controversies[J].World Neurosurg,2014,83:754.
[2] Masanori S,Katsuya U,Shushi K,etal.Successful treatment of a ruptured flow-related aneurysm in a patient with hemangioblast-oma:Case report and review of literature[J].Surg Neurol Int,2014,5:S430.
[3] 唐晓平,余定庸,毛伯镛,等.小脑后下动脉动脉瘤的诊断和治疗[J].中华神经外科杂志,2007,23:823.
[4] Hanna L,Ali H,Mika N,etal.Distal posterior inferior cerebellar artery aneurysms:clinical features and outcome of 80 patients[J].World Neurosurg,2014,82:702.
[5] Chittur V,Girish M,Suresh N,etal.Posterior inferior cerebellar artery aneurysms:operative strategies based on a surgical series of 27 patients[J].Turk Neurosurg,2014,24:30.
[6] 徐峰,张世明,王中,等.小脑后下动脉瘤的手术治疗[J].中华神经外科杂志,2009,25:113.
[7] Oh Ho,Chung Ho,Min Jung,etal.Clinical application of 3D-FIESTA image in patients with unilateral inner ear symptom[J].Korean J Audiol,2013,17:111.
[8] Puri AS,Massari F,Hou SY,etal.Onyx embolization in distal dissecting posterior inferior cerebellar artery aneurysms[J].J Neurointerv Surg,2016,8:501.
[9] Bohnstedt BN,Ziemba-Davis M,Edwards G,etal.Treatment and outcomes among 102 posterior inferior cerebellar artery aneurysms:a comparison of endovascular and microsurgical clip ligation[J].World Neurosurg,2015,83:784.
[10] Shin YS,Kim BM,Kim SH,etal.Endovascular treatmentof bilateral intracranial vertebral artery dissecting aneurysms presenting with subarachnoid hemorrhage[J].Neurosurgery,2012,70:211.
[11] Lv X,Jiang C,Li Y,etal.Clinical outcomes of rupturedand unruptured vertebral artery-posterior inferior cerebellarartery complex dissecting aneurysms after endovascular embolization[J].Am J Neuroradiol,2010,31:1232.
[12] Anthony LK,Curtis AB.Far lateral suboccipital approach for proximal posteroinferior cerebellar artery aneursms:surgical results and long term outcome[J].Neurosurgery,2004,55:39.
[13] 刘维生,陈善文,赵继宗,等.小脑后下动脉瘤的显微外科治疗[J].首都医科大学学报,2008,29:387.
[14] Lister R,Rhoton L,Matsushima T,etal.Microsurgical anatomy of the posterior inferior cerebellar artery[J].Neurosurgery,1982,10:170.
[15] Nussbaum ES,Mendez A,Camarata P,etal.Surgical management of fusiform aneurysms of the peripheral posteroinferior cerebellar artery[J].Neurosurgery,2003,53:831;discussion 834.
(收稿2015-12-03 修回2016-02-24)
Microsurgical treatment of the posterior inferior cerebellar aneurysms
FANHong-jun,HUANGYong-kai,LUOWei,etal.
DepartmentofNeurosurgery,CentralHospitalofZhuzhou,Zhuzhou412000,China
Correspondingauthor:HANDe-qing
Objective To explore the clinical characteristics and surgical management of posterior inferior cerebellar aneurysms (PICA).Methods: The clinical data of 11 cases of ruptured posterior inferior cerebellar aneurysms selected from March 2008 to October 2014 as the research object in our hospital,to retrospectively analyze clinical data before and after treatment with the application of intracranial aneurysm clipping.Results 11 cases of PICA aneurysm patients,1 cases of patients died after intracranial aneurysm clipping by rupture of aneurysm,the remaining 10 patients were all successful operation,The following-up from 3 months to 2 years showed that 7 were recovered well,2 were recovered badly and 1 died.Conclusion Skilled regional anatomy,individualized strategies,the arterial branches protection of posterior inferior cerebellar and brain stem play a important role in microsurgical treatment effect of the posterior inferior cerebellar aneurysms.
microsurgical treatment; posterior inferior cerebellar aneurysms
10.3969/j.issn.1672-7770.2017.01.009
湖南省卫生计生委科研基金(B2015-160)
412000株洲,株洲市中心医院神经外科
韩德清
R739.41
A
1672-7770(2017)01-0035-04

