年龄及合并症对口腔癌患者术后并发症的影响
董文杰 张诗扬 赵 磊
年龄及合并症对口腔癌患者术后并发症的影响
董文杰 张诗扬 赵 磊
目的 探讨年龄及合并症对口腔癌手术患者术后并发症的影响。方法 收集100例口腔癌手术患者,根据年龄划分为老年组(62例)和非老年组(38例),老年组中术前52例有合并症,而非老年组中术前14例有合并症,比较和分析2组术前合并症、术后2组并发症发生率,以及年龄及术前合并症与术后并发症的相关性。结果 与非老年组相比,老年组术前合并症发生率明显增高,P<0.05。术后并发症总体发生率2组差异没有统计学意义,P>0.05。与老年组术后并发症总体发生率相比,术前≥2种合并症的老年口腔癌患者术后并发症发生率显著提高,P<0.05;与老年组术后并发症总体发生率相比,术前≥2种合并症的非老年组口腔癌患者术后并发症发生率没有明显变化,差异没有统计学意义,P>0.05。与无术前合并症患者相比,糖尿病、肺部疾病、低蛋白血症、贫血等术前合并症的老年口腔癌患者术后并发症的发生率明显增高,P<0.05。结论 糖尿病、肺部疾病、低蛋白血症、贫血等术前合并症是老年口腔癌患者术后并发症的高危因素。
口腔癌;年龄;合并症;术后并发症
(ThePracticalJournalofCancer,2017,32:153~155)
口腔癌作为临床常见肿瘤,据报道每年新增口腔癌约2.75万例,其发病率约占全部恶性肿瘤的25%[1-2]。手术是目前治疗口腔癌的常用手段,但由于口腔解剖结构及功能的特殊性,口腔癌患者术后容易出现多种并发症,一定程度影响着口腔癌患者的预后,甚至决定着手术治疗的成败[3-5]。本研究中,分析口腔癌手术患者术后并发症的影响因素,提高口腔癌患者手术治疗效果及预后,现将结果报告如下。
1 资料与方法
1.1 一般资料
2013年1月至2015年12月期间,我院收治100例口腔癌手术患者,其中男性52例、女性48例,年龄31~84岁,平均年龄(57.2±4.4)岁,根据TNM分期划分,Ⅰ、Ⅱ期53例、Ⅲ、Ⅳ期47例;根据肿瘤类型划分,其中舌癌54例、颊癌18例、牙龈癌14例、上颚癌8例、口底癌6例。所有患者均为鳞状细胞癌,符合口腔癌手术治疗适应证,排除手术禁忌证患者。根据年龄划分为老年组(62例)和非老年组(38例)。2组基本资料比较,差异没有统计学意义,具有可比性。
1.2 合并症
术前进行高血压(收缩压高于140 mmHg或舒张压高于90 mmHg)、心脏病(存在既往史,心电图或心脏彩超异常)、糖尿病(空腹血糖高于7.0 mmol/L或餐后2 h血糖高于11.1 mmol/L)、肺部疾病(存在肺结核既往史,胸片或CT检查显示肺部疾病)、低蛋白血症(白蛋白水平低于35 g/L)及贫血(血红蛋白水平低于100 g/L)等合并症的检查及诊断。
1.3 术后并发症
术后密切注意并发症(血肿、愈合延迟、肺部感染、心律失常、皮瓣坏死、电解质紊乱、血压升高、应激性溃疡)的发生情况。
1.4 统计学分析
采用SPSS 17.0统计学软件,计数资料以率表示,两两比较用卡方检验,P<0.05为差异有统计学意义。
2 结果
2.1 术前合并症情况
62例老年组中,52例存在术前合并症,而26例存在≥2种合并症;38例非老年组中,14例存在术前合并症,而7例存在≥2种合并症。与非老年组相比(14/38,36.8%),老年组术前合并症发生率(52/62,83.9%)明显增高,P<0.05,见表1。
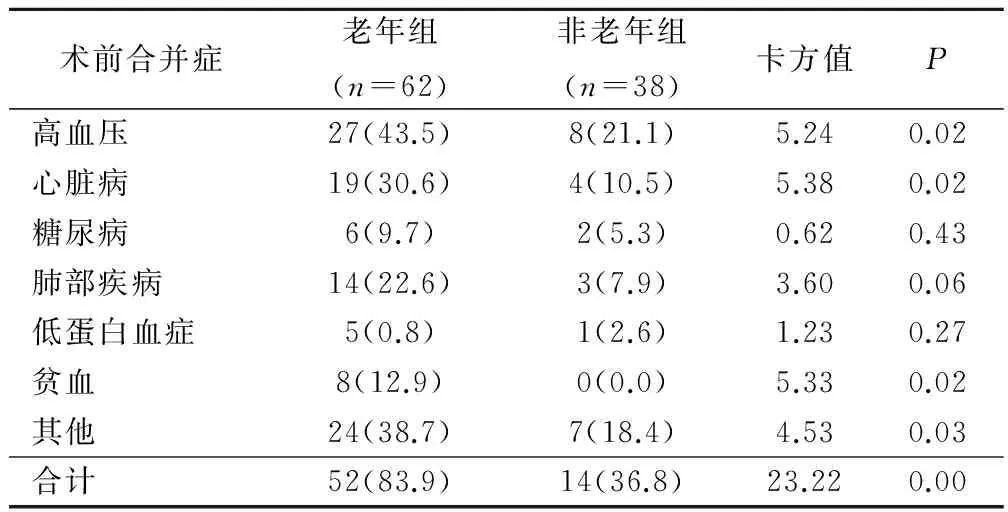
表1 2组术前合并症发生情况比较(例,%)
2.2 年龄对口腔癌患者术后并发症的影响
100例口腔癌手术患者术后出现23例并发症,其中老年组16例、非老年组7例,2组术后并发症总体发生率差异没有统计学意义,P>0.05,见表2。与老年组术后并发症总体发生率相比(16/62,25.8%),术前≥2种合并症的老年口腔癌患者术后并发症发生率显著提高(13/26,50.0%),差异有统计学意义(卡方值=4.85,P值=0.03);与老年组术后总体发生率相比(16/62,25.8%),术前≥2种合并症的非老年组口腔癌患者术后并发症发生率(5/14,35.7%)差异没有统计学意义(卡方值=0.56,P值=0.45)。
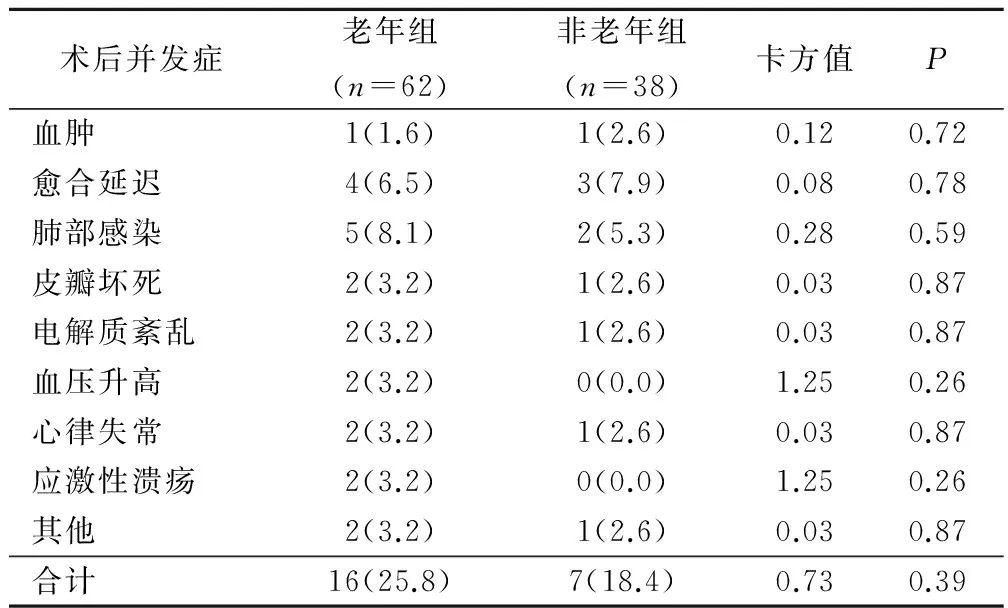
表2 年龄对口腔癌患者术后并发症的影响(例,%)
2.3 术前合并症对老年口腔癌患者术后并发症的影响
与无术前合并症患者相比,糖尿病、肺部疾病、低蛋白血症、贫血等术前合并症的老年口腔癌患者术后并发的发生率明显增高,P<0.05,见表3。
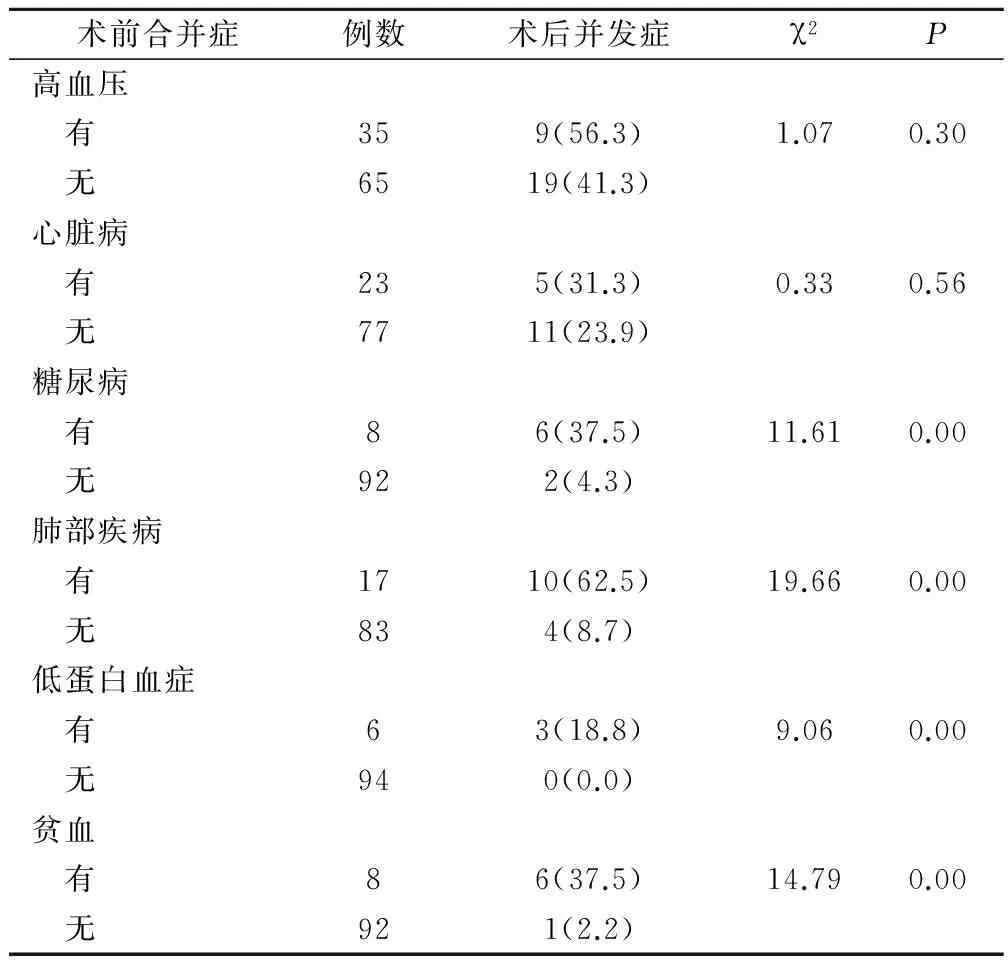
表3 术前合并症对老年口腔癌患者术后 并发症的影响(例,%)
3 讨论
老年患者随着年龄的增长,机体各项生理功能均逐渐减退,并且伴有多脏器疾病合并症,这些都会降低患者对手术治疗的耐受性[6]。近年来,老年口腔癌发病率呈增高趋势,而手术治疗后患者死亡率也高达3.2%,而口腔癌患者术后死亡的主要原因为术后并发症所致的多器官功能衰竭[7]。本研究中,与非老年组相比,老年组术前合并症发生率明显增高,P<0.05,但是,与老年组术后并发症总体发生率相比,术前≥2种合并症的非老年组口腔癌患者术后并发症发生率差异没有统计学意义,结果表明年龄不是老年口腔癌患者术后并发症的独立危险因素。
本研究中,与无术前合并症相比,存在糖尿病、肺部疾病、低蛋白血症、贫血等术前合并症的老年口腔癌患者术后并发症发生率明显增高,P<0.05,结果表明糖尿病、肺部疾病、低蛋白血症、贫血等术前合并症是老年口腔癌患者术后并发症的高危因素。因此,术前掌握口腔癌患者的血糖水平,严格控制血糖变化及用药,围术期将血糖水平尽可能控制在6.7~10.0 mmol/L,尤其在术后治疗和护理方面,例如术后禁食、流质饮食、持续胰岛素输注,这些都是有效控制血糖水平的常用方法[8],另外,还需要定时监测血糖水平,及时调整胰岛素用量,每日复查电解质,术后避免葡萄糖缺乏所致的酮症酸中毒及低钾血症的发生[9]。口腔癌手术多累及舌、口底、咽部、颈部等组织,术后患者不可避免地出现口咽部组织肿胀及功能障碍,引起气道不畅,甚至气管切开,继而造成肺部感染,因此,口腔癌患者术前需要常规胸片检查,分析肺部呼吸功能,术前做好深呼吸锻炼,术后常规雾化吸入,同时继续应用抗生素,避免围术期呼吸道感染的发生[10];有报道称,癌症相关贫血的发生可能与缺铁、叶酸缺乏、缺少维生素B12,以及炎症介质抑制内源性红细胞生成素合成等因素有关[11],而且,老年口腔癌患者由于自身营养状况较差、肿瘤负荷较大,患者术后极易出现贫血症状,因此,对于术前合并低蛋白血症、贫血的老年口腔癌患者,围术期应做好营养支持治疗,并维持水电解质平衡[12]。
总而言之,年龄不是老年口腔癌患者术后并发症的独立危险因素,而糖尿病、肺部疾病、低蛋白血症、贫血等术前合并症是老年口腔癌患者术后并发症的高危因素,因此,对于老年口腔癌患者,术前应积极纠正各项合并症,加强围术期治疗和护理,才能有效降低老年口腔癌患者术后并发症发生率,提升患者的预后质量。
[1] 刘 宇,罗治彬,王 彝,等.212例口腔癌患者的流行病学危险因素分析〔J〕.实用癌症杂志,2014,29(2):160-162.
[2] 黄伟城,吴泽键,陈伟生.外侧斜方肌瓣修复口腔癌、口咽癌切除术后缺损的疗效分析〔J〕.实用癌症杂志,2015,30(7):988-990.
[3] Ren ZH,Wu HJ,Tan HY,et al.Transfer of anterolateral thigh flaps in elderly oral cancer patients:complications in oral and maxillofacial reconstruction〔J〕.J Oral Maxillofac Surg,2015,73(3):534-540.
[4] Lam L,Samman N.Speech and swallowing following tongue cancer surgery and free flap reconstruction—a systematic review〔J〕.Oral Oncol,2013,49(6):507-524.
[5] Schwam ZG,Sosa JA,Roman S,et al.Complications and mortality following surgery for oral cavity cancer:analysis of 408 cases〔J〕.Laryngoscope,2015,125(8):1869-1873.
[6] Krishna Rao SV,Mejia G,Roberts-Thomson K,et al.Epidemiology of oral cancer in Asia in the past decade-an update(2000-2012)〔J〕.Asian Pac J Cancer Prev,2013,14(10):5567-5577.
[7] 彭 虹,游云华,梁 军.带血管蒂肌皮瓣修复口腔癌术后组织缺损并发症防治对策〔J〕.中国耳鼻咽喉头颈外科,2013,20(6):333-334.
[8] Liu Z,Tian Z,Zhang C,et al.Microvascular reconstruction in elderly oral cancer patients:does diabetes status have a predictive role in free flap complications? 〔J〕.J Oral Maxillofac Surg,2015,73(2):357-369.
[9] 严颖彬,彭 歆,毛 驰.口腔癌患者术后生存质量评价及影响因素分析〔J〕.中国口腔颌面外科杂志,2012,10(4):316-321.
[10] 杨 岚,李 伟,姚亚洲,等.364例口腔癌根治术后并发症的临床分析〔J〕.现代肿瘤医学,2013,21(9):1976-1978.
[11] 王 维,池宇峰,刘洁如,等.口腔癌患者术后生存质量的影响因素分析〔J〕.武汉大学学报(医学版),2013,34(4):585-587.
[12] 肖 瑞,李 华,席 庆,等.年龄及术前合并症对口腔癌患者术后并发症的影响〔J〕.解放军医学杂志,2015,40(1):56-59.
(编辑:甘 艳)
Effect of Age and Comorbidity on the Postoperative Complication of Patients with Oral Cancer
DONGWenjie,ZHANGShiyang,ZHAOLei.
TheSecondAffiliatedHospitalofMudanjiangMedicalUniversity,Mudanjiang,157000
Objective To study the effect of age and comorbidity on the postoperative complication of patients with oral cancer.Methods 100 patients with oral cancer treated with surgery were divided into the elderly group(62 cases)and non-elderly group(38 cases).There were 52 cases with comorbidity in elderly group and 14 cases with comorbidity in non-elderly group.The preoperative comorbidity,the incidence of postoperative complications,and the relationship between age and preoperative comorbidity and postoperative complications were compared.Results Compared with non-elderly group,the incidence of preoperative comorbidity significantly increased in elderly group(P<0.05);there were no statistical difference in the incidence of total postoperative complications between the 2 groups(P>0.05);compared with the incidence of total postoperative complications in elderly group,the incidence of postoperative complications significantly increased for elderly patients with ≥2 cases of preoperative comorbidity(P<0.05);compared with the incidence of total postoperative complications in elderly group,the incidence of postoperative complications in non-elderly group with ≥2 cases of preoperative comorbidity had no obvious change,there had no statistical difference(P>0.05);compared with non-preoperative comorbidity,the incidence of postoperative complications in elderly group with preoperative comorbidy such as diabetes,lung disease,hypoalbuminemia and anemia obviously increased(P<0.05).Conclusion Preoperative comorbidy is high risk factors of postoperative complications for patients with oral cancer.
Oral cancer;Age;Comorbidity;Postoperative complication
157000 牡丹江医学院第二附属医院五管医院
10.3969/j.issn.1001-5930.2017.01.048
R739.85
A
1001-5930(2017)01-0153-03
2016-03-10
2016-07-07)

