品管圈在预防脑卒中患者误吸中的应用分析*
浦苏颖,王 慧△,郑 徽, 李顺钧,汤跃宇,朱丽琴,许一佳,郝达彬,翟静芬,石苗青,尹兴华
(1.上海市徐汇区大华医院神经内科 200237;2.上海市闵行区中心医院内分泌科 201199)
论著·临床研究
品管圈在预防脑卒中患者误吸中的应用分析*
浦苏颖1,王 慧1△,郑 徽2, 李顺钧1,汤跃宇1,朱丽琴1,许一佳1,郝达彬1,翟静芬1,石苗青1,尹兴华1
(1.上海市徐汇区大华医院神经内科 200237;2.上海市闵行区中心医院内分泌科 201199)
目的 探讨品管圈的工作模式在预防脑卒中患者发生误吸中的应用效果。方法 选择2014年8月至2015年7月在大华医院神经内科住院部治疗的脑卒中患者共1 065例,分为观察组(546例)和对照组(519例)。对照组按照常规工作模式进行程序化治疗、护理和健康宣教;观察组开展品管圈工作模式,确定工作主题,拟定工作计划表,进行原因分析,制定对策和标准化工作流程,分析效果。将观察组和对照组脑卒中患者误吸发生率进行比较。结果 观察组的误吸发生率明显低于对照组,差异有统计学意义(22.9%vs.15.4%,P<0.05)。结论 应用品管圈的工作模式能够降低脑卒中患者误吸的发生率,促进了医疗和护理质量的持续提高。
误吸;卒中;流行病学方法;品管圈
品管圈是指由相同、相近或互补性质工作场所的人们自发组成一个活动团队,通过全体合作、集思广益,运用科学统计工具及品管手法,解决工作现场管理等方面的问题,持续地进行效率提升,降低成本,提高产品质量等活动的小组[1]。其宗旨为品质管理,以提高人们发现问题、解决问题的能力。为此,大华医院神经内科神经内科将此新形式的工作模式引入到预防脑卒中患者发生误吸的临床工作中去,并且获得了良好的效果,现报道如下。
1 资料与方法
1.1 一般资料 选择2014年8月至2015年7月在大华医院神经内科住院部治疗的脑卒中患者共1 065例,其中男521例,女544例。按住院时间先后采用随机数字表法进行分组,分为观察组(546例)和对照组(519例)。纳入标准:(1) WHO《多国心血管病趋势及决定因素的监测方案》中提到,脑卒中是指“持续24 h以上的急骤发展局灶或全半球脑功能障碍(除非因外科手术或死亡而中断),除血管性原因外无其他明显原因”,不包括一过性脑缺血发作或因血液病引起的脑卒中(如白血病、红细胞增多症)、肿瘤性脑卒中、创伤继发性脑卒中[2],且经过头颅CT或头颅磁共振成像(MRI)证实为脑卒中患者,包括缺血性脑卒中和出血性脑卒中;(2)神志清晰,能听懂简单的指令;(3)年龄18岁以上;(4)患者或家属知情同意。排除标准:(1)因口腔肿瘤,食管癌,贲门失弛缓症,重症肌无力等口咽部、食管、神经肌肉或全身性疾病导致吞咽困难或进食困难;(2)患有严重肝脏、肾脏、心脏及血液疾病;(3)焦虑、抑郁或其他精神障碍不能明确指令者;(4)酗酒、吸毒或滥用有毒溶剂者。
1.2 方法
1.2.1 定义误吸 本研究为了统计误吸例数,故将误吸的定义规定为:进食或非进食时,有数量不一的食物、口腔内分泌物或胃食管反流物等进入到声门以下的气道,导致患者发生吸入性肺炎、重症肺炎或窒息死亡[3]。
1.2.2 质量控制 事前对9名品管圈成员进行专门培训,统一每位成员进行吞咽功能评估量表打分的标准和吞咽功能训练的流程操作。评估量表采用标准吞咽功能评价量表中的初步评价和洼田饮水试验[4],确保评估的准确性和实用性;吞咽功能训练方法包括发音练习、舌部运动、脸部运动及咀嚼肌的训练和刺激吞咽反射。
1.3 品管圈的实施过程 医院品管圈活动包括圈的组成、主题选定、活动计划拟定、现状把握、目标设定、解析、对策拟定、对策实施与检讨、效果确认和讨论与改进十大步骤[1]。
1.3.1 圈组成和主题选定 品管圈小组人员由3名医生和6名护士组成。从临床工作中经常遇到的,并且尚未得到妥善解决的问题中寻找,通过评价表分别从重视程度、急迫性、可行性、圈能力4个方面进行评分。圈能力是指品管圈中每一个成员就管理目标对自己能力进行评估推算而得的总和。圈能力评定的3个方面及所赋分值为:(1)能自行解决(>0.75~1.00分);(2)需1个单位配合(>0.50~0.75分);(3)需多个单位配合(0~0.5分)[1]。最终,本次活动的圈能力为35,并确定了以“降低脑卒中患者的误吸发生率”为活动主题,圈名为“同心圈”并设有圈徽。
1.3.2 拟定活动计划 品管圈活动按照十大步骤拟定活动计划表,遵循PDCA(plan、do、check、action)循环开展小组活动,确保活动按时完成。
1.3.3 现状把握 对照组519例,发生误吸者119例,对照组误吸的发生率为22.9% 。其中6例造成重症肺炎导致呼吸衰竭死亡,占误吸人数的5.0%;69例引起不同程度的肺部感染延长住院时间并增加治疗费用,占误吸人数的58.0%。
1.3.4 目标设定 本研究目的为通过品管圈活动降低脑卒中患者的误吸发生率。脑卒中患者误吸发生率=发生误吸的脑卒中患者例数/脑卒中患者总人数×100%;目标值=现状值-(现状值×改善重点×圈能力)[1]。根据公式计算出本次品管圈活动的目标值为16.7%。
1.3.5 原因分析 本研究将对照组中119例误吸患者进行了原因分析,分析方法采用现场、现物的现实考察。结果发现造成误吸的原因包括吞咽功能训练不到位、体位不当、食物选择不合适、鼻饲反流、照护者操作不当、其他(环境干扰)等六大因素,见图1。
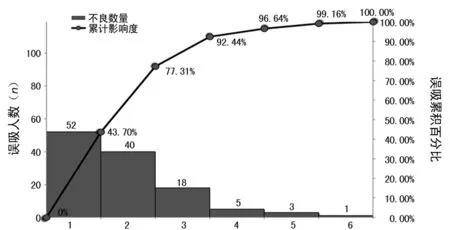
1:吞咽训练不到位;2:体位不当;3:食物选择不合适;4:鼻饲反流;5:照护者操作不当;6:其他(环境干扰)。
图1 对照组误吸原因分析图-柏拉图
1.3.6 制订与实施预防脑卒中患者发生误吸的对策及实施
1.3.6.1 制订标准化吞咽功能评估量表 患者因脑卒中后或多或少有吞咽功能障碍,医护人员未进行系统评估,导致训练方案制订不正确。每名圈员负责8~10张固定床位,对所有因脑卒中入院的患者进行吞咽功能评估,评估量表打分。评估量表采用标准吞咽功能评价量表和洼田饮水试验。分值0~27分,0~<8分为正常吞咽功能,8~<13分为低危误吸风险,13~<18分为中危误吸风险,18~27分为高危误吸风险。低、中危误吸风险患者进行饮食指导,高位误吸风险患者留置鼻饲管进行流质饮食。
1.3.6.2 制订标准化进食体位 脑卒中患者进食体位不正确,尤其是头的位置不正确导致进食误吸,进食后过早躺下导致食物反流引起误吸。由责任护士在患者用餐时提前到床边,进行单独指导;留置胃管患者由责任护士进行进食操作。进食体位易端坐进食,头部向前略低下20°~30°,使头部与颈部的角度保持60°~70°;不能坐起,取仰卧位,抬高床头大于45°,头部垫高,避免后仰;对于留置胃管患者而言,鼻饲前抬高床头超过45°,患者取半坐位或端坐位。
1.3.6.3 制订标准化吞咽功能训练操作流程及操作规范 患者因脑卒中后造成延髓麻痹,导致进食时发生误吸。不论是经口腔还是鼻饲管进食的患者,只要神志清晰,一旦病情稳定48 h后均由医生和护士进行吞咽功能训练。每名圈员负责8~10张固定床位,对有延髓麻痹的患者在病情稳定48 h后及时进行吞咽功能训练。包括发音练习:发“a”“yi”“wu”“f”音,3~5次,每次5 min;舌部运动:舌头舔舐上、下、左、右牙齿,3~5次,每次5 min;脸部运动:张大嘴、鼓腮、龇牙、吹口哨,3~5次,每次5 min;咀嚼肌:咀嚼动作;刺激吞咽:用勺子轻压舌面,3~5次,每次5 min。
1.3.6.4 提高陪护人员的安全意识 脑卒中是一种具有高发病率、高致残率、高复发率特点的疾病。提高脑卒中患者和家属对疾病的知晓水平,有助于患者采用积极的方式应对疾病[5-7]。因此,对家属及陪护人员应加强责任心教育,加强宣教工作,积极做好防治误吸的发生。

2 结 果
2.1 研究对象一般情况比较 1 065例调查对象中,男521例,女544例。两组在性别、平均年龄、受教育时间、肥胖、吸烟、酗酒、高血压、糖尿病、高脂血症、心脏病、颈动脉狭窄、同型半胱氨酸方面均差异无统计学意义(P>0.05),见表1。
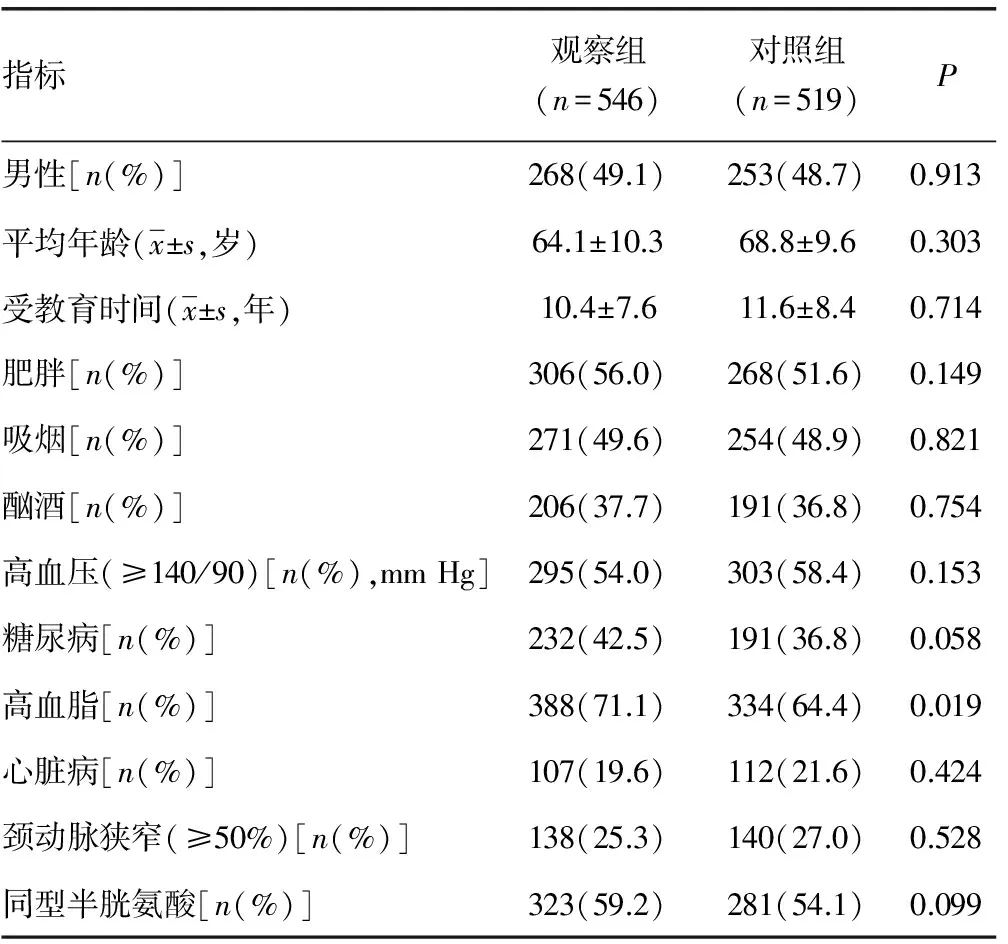
表1 调查者一般临床资料比较
2.2 两组误吸率的比较 观察组通过品管圈的工作模式,共546例,发生误吸84例,观察组误吸发生率15.4%;对照组误吸119例,误吸发生率22.9%,两组比较差异有统计学意义(P=0.002)(图2、3)。观察组中因重症肺炎导致呼吸衰竭死亡的人数为0;23例因不同程度的肺部感染延长住院时间并增加治疗费用,占误吸人数的27.4%;61例患者的进食量、神经功能的恢复速度和程度受到影响,占误吸人数的72.6%。与对照组比较,误吸比率及误吸造成的并发症程度均明显下降,差异有统计学意义(P<0.05),见表2。

1:吞咽训练不到位;2:体位不当;3:食物选择不合适;4:鼻饲反流;5:照护者操作不当;6:其他(环境干扰)。
图2 观察组误吸原因分析图-柏拉图

图3 观察组与对照组误吸率的比较表2 两组误吸情况比较[n(%)]
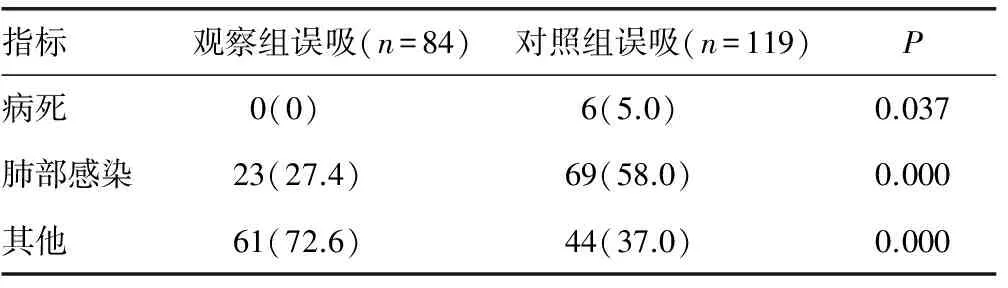
指标观察组误吸(n=84)对照组误吸(n=119)P病死0(0)6(5.0)0.037肺部感染23(27.4)69(58.0)0.000其他61(72.6)44(37.0)0.000
3 讨 论
误吸是神经内科临床工作中常见的不良事件之一,一旦发生将严重影响神经功能的恢复,甚至会导致患者的窒息死亡[8-10]。误吸是由吞咽功能障碍引起的,控制吞咽功能的脑神经核团由双侧大脑半球发出的皮质脑干束支配,涉及大脑皮层、皮质下核团、脑干和5对颅神经,过程十分复杂[11-13]。有资料表明,脑卒中急性期吞咽障碍的发生率高达20%~78%,极易导致吸入性肺炎而危及生命[14-15]。Ebihara等[16]指出95%肺炎是65岁以上老年人,多数为吸入性肺炎。因此,脑卒中患者尽早采取措施预防误吸的发生,对脑卒中患者的整体恢复有重要意义。如何有效地预防患者误吸的发生,目前已成为神经内科医护人员急需解决的医疗安全问题。在本次品管圈发现脑卒中患者发生误吸的主要原因包括:(1)患者的吞咽功能训练不到位。本次研究中,对照组因吞咽功能障碍造成误吸的比率高达22.9%。针对这一情况,本研究设置了简便、全面、客观的评估量表,对入院患者进行吞咽功能评估。正确的评估有利于制订合理、科学的治疗、康复计划。对于存在吞咽功能障碍的患者,在病情稳定48 h以后,对患者进行及时的吞咽功能训练。训练方法规定了训练动作和训练时间,包括针对舌根无力或软腭活动减弱的发音训练和舌部运动;针对咀嚼肌无力的咀嚼训练;针对咳嗽反射的呼吸训练等等,这些方法有效地改善了患者的吞咽肌的功能,有效减少了误吸的发生。(2)食物选择不当。在很长一段时间内,国际上一直缺少针对吞咽功能障碍患者的膳食标准。2013年成立了国际吞咽功能障碍患者膳食标准化委员会(IDDSI),该委员会于2015年制订了适合吞咽功能障碍患者进食膳食标准。将食物分成8个等级(0~7级),其中极稠型液体(泥状食物)和高稠型液体(流化食物)是最适合吞咽功能障碍患者咀嚼和进食的食物质构[17-19]。(3)患者的体位不当。对照组因体位不当造成误吸人数有40例,发生的概率达33.61%。脑卒中吞咽功能障碍患者,舌肌萎缩,舌上抬时间明显减少,舌根与软腭连接不良,距离增大,不能封闭,导致食团进入口腔后容易误吸至气道[20-21]。对于经口腔进食的低、中危误吸风险的患者,尤其注意头部的位置,头部向前略低下20~30°,使头部与颈部的角度保持60~70°,这样可以缩短舌腭之间的距离,使食物很快从口腔经过咽腔进入食道,能有效地减少呛咳和误吸的发生;对予留置胃管患者由责任护士进行鼻饲管操作并且告知家属及陪护人员。(4)患者及家属对疾病相关知识水平掌握程度普遍偏低。一方面因为调查者和家属中初中和中专文化程度人数占大部分,受教育时间偏少;另一方面社会人群还不善于运用已有的经济条件和科学知识来实行自我保健,我国的科普教育还未彻底完善。本研究加强了对患者及家属、陪护人员的健康教育,当患者对疾病有了正确、客观、全面的认识后,会积极配合各种治疗,促进疾病康复。
品管圈是利用全面质量管理的PDCA 循环法、头脑风暴、流程图、鱼骨图、柏拉图等基本工具,层层分析,从诸多因素中找出误吸原因。然后,根据二八原则针对80%的原因制订相应的对策并实施,最终达到解决临床工作中各种问题的目的。它是使质量管理更加科学化、系统化、精细化的一种新型管理方法。
[1]方桂珍.在护理人员中推行品管圈活动的探讨[J].护理研究,2008,22(12):1103-1104.
[2]Khan MO.Stroke:risk factors and prevention[J].J Pak Med Assoc,2010,60(5):412.
[3]黄选兆.老年人误吸的临床探讨[J].临床耳鼻咽喉科杂志,2005,19(6):286-288.
[4]Warnecke T,Teismann I,Meimann W,et al.Assessment of aspiration risk in acute ischaemic stroke:evaluation of the simple swallowing provocation test[J].J Neurol Neurosurg Psychiatry,2008,79(3):312-314.
[5]Kearney PM,Whelton M,Reynolds K,et al.Global burden of hypertension:analysis of worldwide data[J].Lancet,2005,365(9455):217-223.
[6]Yang J,Zheng M,Cheng S,et al.Knowledge of stroke symptoms and treatment among community residents in Western Urban China[J].J Stroke Cerebrovasc Dis,2014,23(5):1216-1224.
[7]Sun H,Chen S,Jiang B,et al.Public knowledge of stroke in Chinese urban residents:a community questionnaire study[J].Neurol Res,2011,33(5):536-540.
[8]Martin-Harris B,Brodsky MB,Michel Y,et al.Breathing and swallowing dynamics across the adult lifespan[J].Arch Otolaryngol Head Neck Surg,2005,131(9):762-770.
[9]Dozier TS,Brodsky MB,Michel Y,et al.Coordination of swallowing and respiration in normal sequential cup swallows[J].Laryngoscope,2006,116(8):1489-1493.
[10]Momosaki R,Abo M,Kakuda W,et al.Which cortical area is related to the development of dysphagia after stroke? A single photon emission computed tomography study using novel analytic methods[J].Eur Neurol,2012,67(2):74-80.
[11]Shigematsu T,Fujishima I.Dysphagia and swallowing rehabilitation [J].Brain Nerve,2015,67(2):169-182.
[12]Riecker A,Gastl R,Kühnlein P,et al.Dysphagia due to unilateral infarction in the vascular territory of the anterior insula[J].Dysphagia,2009,24(1):114-118.
[13]Cola MG,Daniels SK,Corey DM,et al.Relevance of subcortical stroke in dysphagia[J].Stroke,2010,41(3):482-486.
[14]Martino R,Foley N,Bhogal S,et al.Dysphagia after stroke:incidence,diagnosis,and pulmonary complications[J].Stroke,2005,36(12):2756-2763.
[15]Paciaroni M,Mazzotta G,Corea F,et al.Dysphagia following Stroke[J].Eur Neurol,2004,51(3):162-167.
[16]Ebihara S,Ebihara T.Cough in the elderly:a novel strategy for preventing aspiration pneumonia[J].Pulm Pharmacol Ther,2011,24(3):318-323.
[17]Atherton M,Bellis-Smith N,Cichero J,et al.Texture-modified foods and thickened fluids as used for individuals with dysphagia:Australian standardized labels and definitions[J].J Acad Nutr Diet,2007,64(2):53-76.
[18] Karin W,Susanne E,Margareta BU,et al.Objective and quantitative definitions of modified food textures based on sensory and rheological methodology[J].Food Nutr Res,2010,54(1):1-11.
[19] Ulla TA,Anne MB,Annette K,et al.Systematic review and evidence based recommendations on texture modified foods and thickened fluids for adults(≥18 years) with oropharyngeal dysphagia[J].ESPEN J,2013,8(4):127-134.
[20]Gullung JL,Hill EG,Castell DO,et al.Oropharyngeal and esophageal swallowing impairments:their association and the predictive value of the modified Barium swallow impairment profile and combined multichannel intraluminal impedance-esophageal manometry[J].Ann Otol Rhinol Laryngol,2012,121(11):738-745.
[21]Fraser C,Power M,Hamdy S,et al.Driving plasticity in human adult motor cortex is associated with improved motor function after brain injury[J].Neuron,2002,34(5):831-840.
Analysis on application of quality control circle in preventing aspiration in stroke patients*
PuSuying1,WangHui1△,ZhengHui2,LiShunjun1,TangYueyu1,ZhuLiqin1,XuYijia1,HaoDabin1,ZhaiJingfen1,ShiMiaoqing1,YinXinghua1
(1.DepartmentofNeurology,XuhuiDistrictDahuaHospital,Shanghai200237,China;2.DepartmentofEndocrinology,MinhangDistrictCentralHospital,Shanghai201199,China)
Objective To explore the application effect of the quality control circle (QCC) working mode in preventing the aspiration occurrence in stroke patients.Methods A total of 1 065 cases of stroke hospitalized in the neurology department of the Dahua Hospital from August 2014 to June 2015 were selected and divided into the observation group (546 cases) and control group (519 cases).The control group received the programmed treatment,nursing and health education and publicity according to the conventional working mode;while the observation group carried out the QCC working mode,determined the work theme,prepared the work plan,analyzed the causes,formulated the countermeasures and standardization workflow,and analyzed the effects.The incidence rates of aspiration in the stroke patients were compared between the observation group and control group.Results The incidence rate of aspiration in the observation group was significantly lower than that in the control group,the difference was statistically significant(22.9%vs.15.4%,P<0.05).Conclusion Applying the QCC work pattern can decrease the incidence rate of aspiration in stroke patients,promotes the continuous improvement of medical and nursing quality.
aspiration;stroke;epidemiologic method;quality control circle
10.3969/j.issn.1671-8348.2017.03.020
上海市徐汇区医学科研课题计划任务(SHXH201330)。 作者简介:浦苏颖(1979-),主治医师,硕士,主要从事脑卒中的并发症方面研究。△
R743.3
A
1671-8348(2017)03-0349-04
2016-07-08
2016-10-02)

