双向整合案例(PBL)在临床医学教学中的应用研究
张怀平+刘晓蓉+唐少文+奚春华+王艳艳+喻荣彬
摘要:根据研究南京医科大学双向整合案例(PBL)课程的应用情况,将PBL增设为一门课程,跨专业、多学科参与双向整合案例(PBL)课程学习,体现了临床医学专业在培养过程中通过早期接触临床、人文、公共卫生与预防医学等方面知识,培养学生自主学习、协作沟通、循证决策能力的重要性。
关键词:双向整合案例;多元整合;临床医学生能力
中图分类号:G642.0 文献标志码:A 文章编号:1674-9324(2017)01-0063-03
医学教育改革目的是促进学生批判思维、解决问题能力和获得新知识能力的发展[1]。从上世纪60年代末开始的问题导向学习(problem-based learning,PBL)改革无疑为现代医学教育的发展拓宽了教学改革的思路,提供了一种教育改革的理念。PBL创始的初衷是以团队为基础、问题为导向的教学方式的改革,其理念更是发展成为“以学生自主学习、探寻知识为内在动力,交流协作、询证决策为外在渠道,培养学生各种能力”的“学习革命”。南京医科大学临床医学专业教学改革过程中,成功地引入问题导向学习(PBL)教育改革理念,进行双向整合案例(PBL)课程改革,组织更多的临床医生参与PBL课程前期教学。PBL课程的整个课程设置中,在培养目标、案例编写、导师组成、学习内容、考评方式等五个方面跨专业、多学科参与PBL课程教学改革,进行多元整合,基础医学、临床医学、公共卫生与预防医学、护理学、药学等专业的学科老师参与到临床医学专业各个阶段的PBL课程学习。
一、建立临床医学专业双向整合案例(PBL)课程体系
1.建立阶段性学习目标。现代医学更注重多学科的交叉整合[2],PBL课程的培养目标分为两个阶段:
(1)基础阶段:培养学生尊重他人、爱护生命、关心人类健康的医学人文精神以及积极探索、勇于求真的医学科研精神。具体表现为:①第一学年第二学期:结合学生已掌握的生物学与人体基本生理学知识为背景,以大众健康教育和社会医学为指引,培养学生查阅文献、发现问题、解决问题的能力。②第二学年第一学期:根据临床医学专业教学大纲与教学进展,引入临床现象,以基础学科知识为核心,融入医学伦理学等社会人文知识进行关联分析,初步建立人体生理与疾病的整体观念。③第二学年第二学期:综合基础医学多学科知识,利用临床病例的典型症状和体征,引出人体疾病与病理、解剖、生化及免疫等基础知识的关系,让学生通过查阅资料和文献,将基础知识的学习系统化。④第三学年第一学期:结合学生初步接触临床知识的特点,适当引入临床常见的急症病例,分析、探索其判别与抢救;整合基础学科、医学人文和社区教育有关知识。
(2)临床阶段:在培养医学人文精神和医学科研精神的基础上,注重培养学生沟通协调能力、批判性思维能力、团队合作能力以及临床整体思维能力。具体表现为:①第三学年第二学期:综合学生已具备的基础学科知识以及部分临床医学课程的学习,可以将以器官系统为中心的整合病例注入案例学习,将基础学科知识与临床诊断进行推理思维的演绎。②第四学年第一学期:基于学生开展临床阶段相关学科的学习,采用多系统疾病整合案例,通过分析疾病的临床表现、发生发展与诊治过程,学习如何将人体疾病作为一个整体来考虑,并综合考虑疾病防治过程中可能出现的问题,养成全面、整体的发现问题与解决问题的能力。③第四学年第二学期:综合学生已具备基础与临床、人文与伦理的完备知识体系,以及长期的PBL训练,应用整合性案例,使学生初步具有临床诊治疾病的能力,养成自主学习、终身学习、团队学习的习惯,促进完成从医学生到临床医生角色的转变。
2.制定课程学习计划。依据阶段性学习目标,将整个PBL课程学习计划分为三个阶段:通识阶段、基础阶段、临床阶段。
(1)通识阶段:共6个学时,3个学时进行PBL概论课讲授,以大班上课的形式,由PBL导师系统介绍PBL的学习理念、学习方法、评价反馈等,同时概略地介绍文献检索的有关内容、检索源以及相关注意事项等;另外3个学时用于通识案例的学习,通识案例学习指由导师带领各自小组学生在PBL教室中通过通识案例的学习能让学生亲自体验到整个PBL的学习流程、评价反馈、文献检索等内容。
(2)基础阶段:共10个案例,每个案例9个学时,共90个学时,通过四个学期,小组完成学习。在案例学习时间分配上主要分为,第一学年第二学期2个案例,第二学年第一学期2个案例,第二学年第二学期3个案例,第三学年第一学期3个案例。所有案例根据培养目标的要求,侧重于基础阶段的学科知识基础的整合和应用。
(3)临床阶段:共10个案例,每个案例9个学时,共90个学时,通过三个学期,小组完成学习。在案例学习时间分配上主要分为,第三学年第二学期3个案例,第四学年第一学期3个案例,第四学年第二学期4个案例。所有案例据培养目标的要求,侧重于临床阶段的学科知识,有目的地将基础阶段的知识整合应用。
(三)案例撰写
1.案例撰写及修改流程:①由入选PBL中心的导师根据分组安排进行集体讨论,根据教学要求对案例的编写达成共识;②以小组为单位组织有撰写经验的导师根据学习目标撰写案例,并注意基础医学、临床医学及社会医学等方向的整合;③小组在对案例进行充分讨论修改后将编写好的案例交由PBL中心案例审核组;④经审定后合格的案例交导师和学生使用,对需要进一步修改的案例提出修改意见,交由案例编写小组继续集体修改,经修改审定后再继续交由交导师和学生使用;⑤根据学生在案例使用过程中的评价与反馈,进行修改完善。
2.案例撰写技巧及要求:①案例应符合现实,且有真实感的故事情节,从而可以引发学生共鸣,便于学生展开讨论。②对处于基础阶段的学生应以基础医学知识和公共健康知识为主,兼顾临床诊断,培养其临床思维能力,避免造成不必要的困惑;③提示性问题尽量注意基础到临床的前后推理演绎关系,与每一幕内容紧密结合,有的放矢,在具体情节中设计好线索,以便学生有效展开讨论。
(四)考核评估
考核评估是整个PBL学习过程中最为关键的部分,具体设置为以下评价过程:
1.持续性评价(总成绩的50%)。在每个案例学习的过程中,导师根据学生的课堂表现和学习记录情况,从灵活掌握并运用相关概念和知识能力、演绎推理思维能力、批判性思维能力、自主和主动学习意识和能力、协作沟通能力、分析问题和解决问题能力等六个维度出发进行评价。
2.阶段性评价(总成绩的20%)。在每个案例学习的最后评价和反馈环节,每个组员对自己的学习情况进行总结汇报,由导师和同组学生根据该学生的小组学习表现和汇报情况进行打分。
3.学年学期评价(总成绩的30%)。在每学期PBL案例学习最后评价和反馈,学生分成若干组进行本学期PBL学习总结答辩。学生在答辩过程中可以在知识储备与运用、学习兴趣与态度、学习能力、协作沟通以及专业素养等方面展开自我阐述,也可以表述自身的学习状况,以及PBL学习过程中的各种体会和理解进行阐述。
由导师组成考核组,根据学生答辩过程中整体形象和表达情况进行提问和打分。最后,结合持续性评价和阶段评价的结果形成《PBL学生学期评价报告》,作为学生参与本学期PBL学习的最终成绩。
二、建立PBL课程管理体系
1.成立校级PBL中心,负责全校PBL教学总体规划和组织协调、导师培训和认证、案例审核、督导评估和奖励、教学研究,以及制定临床医学专业PBL教学改革方案。中心下设5个小组:(1)领导小组,由中心主任和基础医学院、第一临床医学院、公共卫生学院等分管教学院长组成,全面指导中心的各项工作;(2)教学管理组(秘书处):由中心副主任和相关学院教学办主任组成,协调中心行政事务、组织协调PBL教学改革实施过程;(3)培训和认证组:组织PBL培训(包括教师和学生),审定PBL导师资格;(4)案例审核组:组织对编写的案例进行审核、修订,并根据培训组的安排对案例审核、修订过程中出现的问题进行反馈;(5)督导评估组:制订考核及评估方式,建设考核题库,监控并反馈学习过程,组织导师及学生的自评和互评的培训,开展专题调研等。
2.建立校级PBL导师库,加强导师队伍建设管理。每年定期举办两期导师培训班,对入选导师库的导师,按照基础医学50%、临床医学30%、公共卫生与预防医学20%的比例遴选建立临床医学专业PBL基础学习阶段(大学一年级第二学期至大学三年级第一学期)导师团队;按照临床医学80%、公共卫生与预防医学10%、护理学10%的比例遴选建立临床医学专业PBL临床学习阶段(大学三年级第二学期至大学四年级第二学期)导师团队。在组建好的导师团队定期进行考核评估,根据学生对导师的反馈意见,在综合考评的基础上,每学期对导师进行淘汰和增选。
3.案例管理,案例是PBL课程的核心,好的案例是PBL课程成功的必备的条件[3]。基于审核通过的案例,根据案例的适用对象进行分类编号,分别归入临床医学专业PBL课程相应学年学期案例库,每年对相应学年学期案例按照一定的比例分别增补;已经使用过的案例,组织问卷调查,收集学生和导师的建议和要求,根据学生和导师的反馈意见,每年组织专家对案例进行集中讨论,根据讨论意见组织修改和审定。
4.硬件建设与管理。根据学生数和学科教学任务的安排,建设所需PBL教室,每个PBL教室可供10-12人面对面交流讨论,同时在教室内配有黑白板、多媒体相应设备以及支持无线网络的各种设备;为了对每个PBL教室实施有效管控,在每个教室安装同步摄像传导设备,中心可实时对教室的设施进行了解维护及对学习小组学习情况进行录像或远程同步播放。
中心建立PBL课程网站,将PBL任务通过网站进行公布,根据学习任务安排通过网站对学生和导师进行学习分组,并将与PBL有关的小组讨论内容,导师对学生的,学生对导师的以及学生相互的评价及时呈现;同时还可利用网站对PBL学习过程中案例、学习效果等开展各种问卷式调查;充分利用现代信息手段对整个PBL学习过程进行管控。
三、建立PBL课程评价体系
1.学生对双向整合案例(PBL)课程的评价。为加强了解课程对学生的影响,南京医科大学针对PBL课程在提高学生能力方面设置了6个课程评价指标。
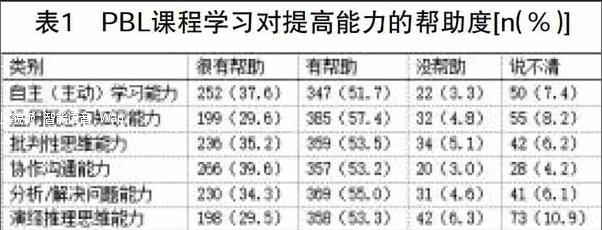
作为首批开设双向整合案例(PBL)课程的对象,2015级临床医学专业共671名学生,随机分为69个学习小组,在完成3个案例学习后,对所有2015级671名学生进行无记名网络问卷调查(表1)。由表1可知,2015级学生通过PBL课程的学习,大多学生认为PBL课程对自主学习能力、运用概念和知识能力、批判性思维能力、协作沟通能力、分析/解决问题能力、演绎推理思维能力等能力的提高均有明显帮助。尤其在“协作沟通能力”方面的认同度达到92.8%。
2.导师对双向整合案例(PBL)课程的评价。为了进一步对PBL课程完善,更广泛地征求参与PBL课程学习导师的建议,在完成每一次案例学习后,参与上课的导师根据PBL中心统一发放的调查表(学生表现、案例内容、教学硬件三大调查模块)进行评价和建议,中心在统计和分析调查表后,集中汇总,提交中心领导小组为课程的进一步改革提供参考。
3.教学督导对双向整合案例(PBL)课程的随堂评价。根据PBL教学任务,组织教学督导随机选择PBL课堂。教学督导在随机旁听PBL课程过程中,从导师的“关注度-导师密切关注小组的学习,并及时做好记录,不做与课堂无关其他事”、“帮助度-导师在讨论过程中能适时地引导小组展开有方向性的积极讨论,并且不会让小组讨论冷场或离题”、“客观度-导师能客观、公正地评价每个学生,并及时进行反馈并有针对性的指出问题,积极帮助学生进步”等三个维度来评价导师并对学生的表现进行记录。
四、总结
从PBL在内地医学院校教学改革进程来看,有部分高校主要是基础医学专业的学科老师在着力研究并开展PBL教学改革。PBL,是一个建设性的、自导的、合作的和前后关联的过程,从“教”的角度去理解,可能更多的教师或教学管理者会认为是一种教学改革或是一种新的教学方法,如果转换一种角度,从“学”的角度来看,PBL更应被理解为一种“学习革命”,让学生在共同学习、主动探讨的过程中,培养学生自主学习能力、沟通交流能力、循证决策能力。
参考文献:
[1]梅人朗.自1765年到1990年代北美医学课程的改革[J].复旦教育论坛,1999,(4):7-15.
[2]凌保东,李春平.现代医学发展趋势与高等医学教育的应对思考[J].中国高等医学教育,2011,(6):20-21.
[3]段亚平,曲妮,李勇,格桑曲珍.PBL案例的设计与编写[J].中国高等医学教育,2011,(3):57-58.
Investigation on the Application of Problem-Based Learning (PBL) in Clinical Medicine Teaching
ZHANG Huai-ping1,LIU Xiao-rong2,TANG Shao-wen3,XI Chun-hua4,WANG Yan-yan4,YU Rong-bin5
(1. Teacher Development Center,Nanjing Medical University;
2. School of Basic Medical Sciences,Nanjing Medical University;
3. School of Public Health,Nanjing Medical University;
4. The First Affiliated Hospital of Nanjing Medical University;
5. Office of Academic Affairs,Nanjing Medical University,Jiangsu,Nanjing 210029,China)
Abstract:According to the application of problem-based learning (PBL) in Nanjing Medical University,we added PBL as a course in our curriculum. The cross-specialty multi-disciplinary PBL course learning reflects the importance of cultivating the students' autonomous learning,communication,collaboration,and evidence-based decision-making abilities in the training process of clinical medical students through early exposure to the knowledge of humanity,public health,clinical medicine and preventive medicine.
Key words:problem-based learning (PBL);multiple integration;clinical medical students' ability

