131例儿童脑积水的主要病因、脑积水程度及二者与治疗效果的关系
王泽丹,孙勇,李维琳,冀园琦
(1青岛大学附属青岛妇女儿童医院,山东青岛266011;2首都医科大学附属北京儿童医院)
131例儿童脑积水的主要病因、脑积水程度及二者与治疗效果的关系
王泽丹1,孙勇1,李维琳1,冀园琦2
(1青岛大学附属青岛妇女儿童医院,山东青岛266011;2首都医科大学附属北京儿童医院)
目的 分析儿童脑积水的主要病因、脑积水程度及二者与治疗效果的关系。方法 选择北京儿童医院2011~2015年收治的131例脑积水患儿,回顾性分析其病因、脑积水程度、治疗方法及效果等临床资料,采用秩和检验分析主要病因、脑积水程度与治疗效果的关系。结果 引起儿童脑积水的前四位病因为化脓性脑膜炎18.32%(24例)、结核性脑膜炎14.50%(19例)、颅内出血12.21%(16例)、菌血症6.11%(8例)。颅内出血引起脑积水的程度最重(平均秩和为44.78),其他依次为化脓性脑膜炎(平均秩和为36.46)、结核性脑膜炎(平均秩和为29.95)、菌血症(平均秩和为14.69)。菌血症引起的脑积水治疗效果最好(平均秩和为20.56),其他依次为化脓性脑膜炎(平均秩和为30.13)、结核性脑膜炎(平均秩和为36.84)、颅内出血(平均秩和为43.16)。脑脊液分流术治疗效果最好(平均秩和为8.34),其他依次为保守治疗(平均秩和为21.948)、保守治疗加非分流手术(平均秩和为32.23)、放弃治疗(平均秩和为44.00)。结论 感染性疾病与颅内出血是引起儿童脑积水的重要基础病因,脑积水的严重程度及基础病因与治疗效果有关,脑脊液分流术的治疗效果较好。
脑积水;感染性疾病;颅内出血;脑室—腹腔分流术;儿童
脑积水是由于脑脊液循环发生障碍,颅内压增高所引起的头颅扩大和脑功能障碍的一种疾病;是由于各种原因引起脑脊液分泌过多、循环受阻或吸收障碍而导致的脑脊液在颅内过多积蓄[1~4]。儿童脑脊液的产生与成人相同,平均每小时20 mL。目前儿童脑积水形成的原因、积水程度及治疗效果报道不多[5]。本研究回顾性分析131例脑积水患儿的病因、脑积水程度及二者与治疗效果的关系。
1 临床资料
1.1 基本资料 选取2011~2015年北京儿童医院收治的非颅内占位病变引起的脑积水患儿131例,男92 例、女39 例,年龄0.12~4.37(1.87±0.86)岁。脑积水的诊断为符合以下任何一项且除外原发性脑萎缩:①双侧侧脑室额角尖端距离>45 mm;②两侧尾状核内缘距离>25 mm;③第三脑室宽度>6 mm;④第四脑室宽度>20 mm;⑤Hensson脑室指数符合各年龄脑积水的标准。原发病:化脓性脑膜炎24例、结核性脑膜炎19例、颅内出血(包括硬脑膜外出血、硬脑膜下腔出血和脑出血)16例、菌血症8例、先天性肾上腺皮质增生6例、惊厥4例、缺氧缺血性脑病4例、迟发性维生素K依赖因子缺乏症4例、癫痫3例、病毒感染3例、脑脊膜膨出3例、先天性小脑扁桃体疝3例、流行性脑脊髓膜炎3例、发热性黏膜皮肤淋巴结综合征3例、其他10例,不明原因(隐源性)18例。临床表现:头围明显增大98例、落日征82例、运动发育迟缓66例、智力低下20例、尿失禁及行走不稳11例、抽搐11例、眼外展麻痹24例、上视麻痹10例、意识障碍23例、呕吐1例,其他可见由原发病导致的失语、偏瘫、面部感觉异常、耳呜、听力下降等临床表现。病情分级[采用Huckman值分级方法,Huckman值≤15 mm为正常,>16 mm诊断为脑积水,其中16~21 mm为脑室轻度扩大即轻度脑积水(Ⅰ级), 22~29 mm为脑室中度扩大即中度脑积水(Ⅱ级),≥30 mm为脑室重度扩大即重度脑积水(Ⅲ级)]:Ⅰ级48例、Ⅱ级49例、Ⅲ级34例。治疗方法:行脑脊液分流术(脑室—腹腔分流术)13例,仅行保守治疗75例,保守治疗加非分流手术4例,放弃治疗39例;治疗效果:治愈(脑室渐小、临床症状明显好转)39例,好转(脑室缩小欠满意、临床症状好转)63例,未愈(脑室无明显减小、临床症状无明显改善)21例,未治疗(自动出院)8例。
1.2 脑积水主要病因与积水程度的关系 将脑积水四个主要病因,即化脓性脑膜炎(18.32%)、结核性脑膜炎(14.50%)、颅内出血(12.21%)、菌血症(6.11%),作为原因变量,以脑积水程度作为结果变量,列出其标准型列联表,采用WILCOXON秩和检验分析主要病因与脑积水程度的关系,结果显示颅内出血引起脑积水的程度最重(平均秩和为44.78),其他依次为化脓性脑膜炎(平均秩和为36.46)、结核性脑膜炎(平均秩和为29.95)、菌血症(平均秩和为14.69)。见表1。

表1 不同病因者脑积水程度(例)
1.3 脑积水主要病因与治疗效果的关系 以脑积水四个主要病因作为原因变量,以治疗效果作为结果变量,采用WILCOXON秩和检验分析主要病因与治疗效果的关系。结果显示,菌血症引起的脑积水治疗效果最好(平均秩和为20.56),其他依次为化脓性脑膜炎(平均秩和为30.13)、结核性脑膜炎(平均秩和为36.84)、颅内出血(平均秩和为43.16)。见表2。
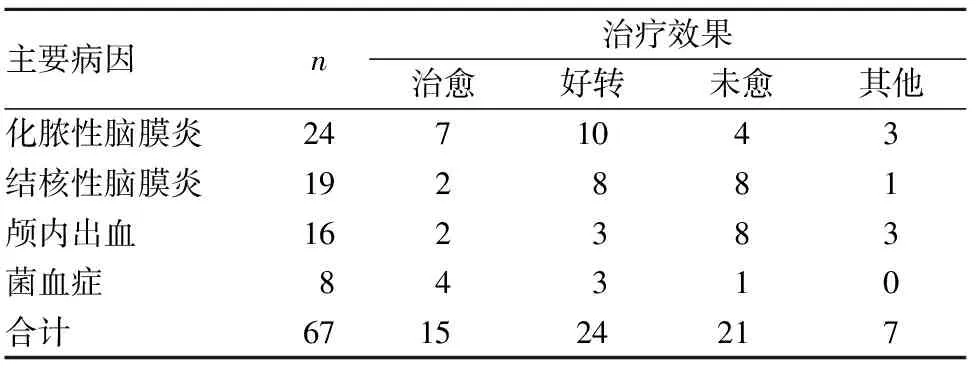
表2 不同病因者脑积水治疗效果(例)
1.4 脑积水治疗方案与治疗效果的关系 将治疗方法作为协变量,脑积水程度作为因变量,治疗效果作为结果变量,采用高维列联表的CMH秩和检验和Logistic回归分析,考察治疗方案与治疗效果的关系。结果显示,脑脊液分流术治疗效果最好(平均秩和为8.34),其他依次为保守治疗(平均秩和为21.94)、保守治疗且采用非分流手术(平均秩和为32.23)、放弃治疗(平均秩和为44.00)。见表3。
2 讨论
新生儿脑积水的发病率为0.87/1 000,在有脊髓脊膜膨出史的儿童中,脑积水的发生率约30%[6]。脑脊液过度产生、脑脊液通路梗阻及脑脊液吸收障碍是脑积水形成的基本原因[7~10]。先天性脑积水的发病原因目前多认为是脑脊液循环通路梗阻,造成梗阻的原因为先天性发育异常(约占2/5)与非发育性病因(约占3/5)[11]。脑积水常见病因有颅内出血、感染、肿瘤、缺血缺氧等,本组感染、隐源性、颅内出血者占64.88%,高于James等[12]报道的35.63%,主要原因为就诊患儿一般已经过下级医院的初步筛选,入组患儿脑积水程度较严重。

表3 各治疗方案对各级脑积水患儿的治疗效果(例)
本研究将脑积水四个主要病因作为原因变量,以脑积水程度作为结果变量,WILCOXON秩和检验结果显示颅内出血引起脑积水的程度最重,其他依次为化脓性脑膜炎、结核性脑膜炎、菌血症。颅内出血是神经外科的危重症,需及时采取抢救性的治疗措施。颅内出血形成的压迫效应可致脑脊液循环通路梗阻,或破入脑室的血液固化堵塞脑脊液循环通路[13],从而导致急性脑积水的发生,急性脑积水一旦发生,必然伴有急性颅内压增高,临床症状急剧加重,甚至威胁生命[14]。化脓性脑膜炎患儿早期临床症状不明显,绝大多数患儿在发热期间常按感冒给予治疗,直至出现惊厥才考虑化脓性脑膜炎,临床误诊率高。有文献报道,化脓性脑膜炎导致的硬膜下积液伴脑积水的比率为57%、单纯脑积水为5%[15]。结核性脑膜炎主要是继发于其他部位的结核感染,结核杆菌经血液循环进入颅内,沉淀于软脑膜或室管膜,经过免疫反应引起脑膜炎症,导致渗出物增多形成脑积水[16]。由于结核杆菌通过血脑屏障和产生炎症渗出的过程比较缓慢,且早期常有其他器官感染结核杆菌的临床症状或特征,故结核性脑膜炎导致脑积水的分级程度在发现时一般不高。菌血症指细菌进入人体血液循环系统在其中大量繁殖并随血液全身播散,从而导致严重的全身中毒症状性疾病。全身中毒症状明显时机体的免疫能力下降,由于中枢神经系统存在血脑屏障,感染的风险和程度均相应降低,对脑积水程度的影响也相应降低。本组患儿的治疗效果从好到差的病因排序为菌血症、化脓性脑膜炎、结核性脑膜炎、颅内出血,可见基础病因不同,治疗效果也不同,可认为基础病因的严重程度与治疗效果呈负相关关系。
本研究结果显示,脑脊液分流术治疗效果最好,其他依次为保守治疗、保守治疗且采用非分流手术,与文献报道[17]基本相符;随脑积水程度加重治疗效果逐渐降低。文献报道,轻度脑积水患儿若及时治疗病情可得到缓解,重度患儿若采取有效治疗措施缓解率为55.08%。脑脊液分流术的原则是将脑脊液引流到身体能吸收脑脊液的腔隙,脑室—腹腔分流术是目前治疗小儿交通性脑积水及阻塞性脑积水的常用方法,其创伤小、操作简单、效果可靠,因是直接引流脑脊液,故有立竿见影的效果[18]。对采用药物控制脑积水者应密切观察神经功能状态和连续检查脑室大小。药物治疗一般只适用于轻度脑积水,虽部分婴儿或儿童没有脑积水症状,但可有进行性脑室扩大,脑室扩大范围一旦超过患儿的代偿能力,将影响其神经系统发育。药物治疗一般用于脑脊液分流手术前,以暂时控制脑积水发展[19,20],效果要差于脑脊液分流术。非分流手术一般为针对病因的治疗,常规分析其效果应差于仅采用保守方案治疗者,但结果与此猜测不相符,可能原因为:①未采用分流手术者颅内压较高,短期内脑积水未缓解;②统计分析样本量太小(仅4例),不能真实反映此类患儿的治疗结果。
综上所述,感染性疾病与颅内出血是引起儿童脑积水的重要基础病因,儿童脑积水的严重程度及基础病因与治疗效果有关,脑脊液分流术是缓解儿童脑积水的有效治疗方法。
[1] 史玉泉.神经病新理论与新技术[M].上海:上海科技教育出版社,1998:117.
[2] 王忠诚.神经外科手术学[M].北京:北京科学技术出版社,2000:438.
[3] Boynton BR, Boynton CA, Merritt TA, et al. Ventriculoperitoneal shunts in low birth weight infants with intracranial hemorrhage: neurodevelopmental outcome[J]. Neurosurgery, 2006,18(2):141-145.
[4] Cornips E, Van Calenbergh F, Plets C, et al. Use of external ventricular drainage for posthemorrhagic hydrocephalus in very low birth weight premature infants[J]. Childs Nerv Syst, 2007,13(7):369-374.
[5] Dammann O, Hagberg H, Leviton A. Is periventricular leukomalacia an axonopathy as well as an oligopathy[J]. Pediatr Res, 2001,49(4):453-457.
[6] Du Plessis AJ. Posthemorrhagic hydrocephalus and brain injury in the preterm infant: dilemmas in diagnosis and management[J]. Semin Pediatr Neurol, 1998,5(3):161-179.
[7] Dykes FD, Dunbar B, Lazarra A, et al. Posthemorrhagic hydrocephalus in high-risk preterm infants: natural history, management, and long-term outcome[J]. J Pediatr, 2004,114(4 Pt 1):611-618.
[8] Fulmer BB, Grabb PA, Oakes WJ, et al. Neonatal ventriculosubgaleal shunts[J]. Neurosurgery, 2000,47(1):80-84.
[9] Hansen AR, Allred EN, Leviton A. Predictors of ventriculoperitoneal shunt among babies with intraventricular hemorrhage[J]. J Child Neurol, 1997,12(6):381-386.
[10] Hansen AR, DiSalvo D, Kazam E, et al. Sonographically detected subarachnoid hemorrhage: an independent predictor of neonatal posthemorrhagic hydrocephalus[J]. J Clin Imaging, 2000,24(3):121-129.
[11] Hansen AR, Volpe JJ, Goumnerova LC, et al. Intraventricular urokinase for the treatment of posthemorrhagic hydrocephalus[J]. Pediatr Neurol, 1997,17(3):213- 217.
[12] James HE, Bejar R, Gluck L, et al. Ventriculo-peritoneal shunts in high risk newborns weighing under 2000 grams: a clinical report[J]. Neurosurgery, 2008,15(2):198- 202.
[13] Jones HC, Richards JK, Bucknall RM, et al. Local cerebral blood flow in rats with congenital hydrocephalus[J]. J Cereb Blood Flow Metab, 1993,13(3):531-534.
[14] 陶荣杰,杨允学,孙西周,等.脑积水的病因、分类及治疗[J].山东医药,2003,43(15):60.
[15] Kennedy CR, Ayers S, Campbell MJ, et al. Randomized, controlled trial of acetazolamide and furosemide in posthemorrhagic ventricular dilation in infancy: follow-up at 1 year[J]. Pediatrics 2001,108(3):597- 607.
[16] Kreusser KL, Tarby DJ, Kovnar E, et al. Serial lumbar punctures for at least temporary amelioration of neonatal posthemorrhagic hydrocephalus[J]. Pediatrics, 2006,75(4):719-724.
[17] Levy ML, Masri LS, McComb JG. Outcome for preterm infants with germinal matrix hemorrhage and progressive hydrocephalus[J]. Neurosurgery, 1997,41(5):1111-1118.
[18] Luciano R, Tortorolo L, Chiaretti A, et al. Intraventricular streptokinase infusion in acute post-haemorrhagic hydrocephalus[J]. Intensive Care Med, 2003,24(5):526-529.
[19] Mancini MC, Barbosa NE, Banwart D, et al. Intraventricular hemorrhage in very low birth weight infants: associated risk factors and outcome in the neonatal period[J]. Rev Hosp Clin Fac Med Sao Paulo, 1999,54(5):151-154.
[20] McCallum JE, Turbeville D. Cost and outcome in a series of shunted premature infants with intraventricular hemorrhage[J]. Pediatr Neurosurg, 2007,20(1):63-67.
10.3969/j.issn.1002-266X.2016.44.035
R743
B
1002-266X(2016)44-0097-03
2016-04-08)

