每日唤醒对机械通气镇痛镇静患者谵妄干预作用的研究
郑盼盼 章敏 田小玲 金王燕
(浙江省杭州市萧山区第一人民医院重症医学科,浙江 杭州 311200)
每日唤醒对机械通气镇痛镇静患者谵妄干预作用的研究
郑盼盼 章敏 田小玲 金王燕
(浙江省杭州市萧山区第一人民医院重症医学科,浙江 杭州 311200)
目的 探索每日唤醒方法对接受机械通气和镇痛、镇静治疗的危重患者在谵妄干预中的作用。 方法 选择2013年5月-2014年8月收治杭州市萧山区第一人民医院重症监护病房(ICU)的252例患者,随机分为观察组和对照组,对照组采取镇痛、镇静药物持续输注;观察组实施每日唤醒。两组患者的镇痛、镇静药物应用均遵循剂量最小化原则,即在保证患者舒适、安全的前提下,尽可能减少药物使用量,并在观察组患者唤醒期间对两组患者同时进行自发呼吸试验,比较两组患者谵妄的发生率、镇痛、镇静药物使用量、机械通气时间、镇静时间及ICU治疗时间、护理相关不良事件(如意外拔管、人机对抗、坠床等)及与原疾病相关并发症的发生率。 结果 观察组患者谵妄的发生率低于对照组(P<0.05),且观察组镇静药物用量、机械通气时间、镇静时间及ICU治疗时间明显低于对照组,差异有统计学意义(P<0.05),而两组镇痛药物用量、不良事件及并发症发生率比较差异无统计学意义(P>0.05)。 结论 作为预防过度镇静的方法,每日唤醒可减少机械通气患者镇静药物用量,减少机械通气时间、镇静时间及ICU治疗天数,对预防谵妄的发生具有积极作用。
谵妄; 每日唤醒; 机械通气; 镇痛; 镇静
谵妄(Delirium)是一种注意和认知功能的急性障碍,表现为意识状态的急性改变或反复波动、注意缺损、思维紊乱和意识模糊。由于谵妄常发生于ICU的危重症患者,因此,临床常将ICU患者发生的谵妄称为ICU谵妄[1]。谵妄可增加住院时间、患者死亡率,增加医疗机构负担,导致患者远期认知功能障碍等一系列不良后果[2-3]。谵妄的发生与镇痛、镇静药物的应用有密不可分的关系[4-5],尽管镇痛、镇静治疗旨在降低危重患者的应激反应和代谢水平,缓解焦虑和疼痛,临床上几乎所有机械通气(Mechanically ventilated,MV)患者都接受镇痛、镇静药物的持续输注[6-7],镇痛、镇静药物可能对患者造成潜在威胁并引发一系列不良后果,尤其在这些药物长时间大剂量输注时,不良反应更为严重,甚至导致患者病情恶化[8-9]。镇痛、镇静方案同镇痛、镇静药物本身的药理作用一样,共同影响患者预后[10-11]。针对过度镇静普遍存在的现状[11],目前主要有两种预防措施:一种是由护士执行的剂量最小化镇静方案;另一种为每日唤醒(Daily awaking,DA)[10],也就是每日撤离所有镇静、镇痛药物直至患者意识水平达到一定程度。笔者对2013年5月-2014年8月收治我院ICU并纳入观察组的128例MV患者实施DA方法,观察该方法对MV患者ICU住院期间谵妄干预的作用,现报告如下。
1 资料与方法
1.1 一般资料 选择2013年5月-2014年8月收治ICU的270例MV患者,主要诊断:多发伤,心源性休克,急性呼吸衰竭,心力衰竭,急性肾功能衰竭,急性重症胰腺炎,其他。按随机数字表法分为对照组和观察组。对照组124例(排除11例分别因转院、48 h内成功脱机、家属放弃治疗和死亡患者),男71例,女53例,平均年龄(57.38±16.96)岁,急性生理与慢性健康评分(Acute physiology and chronic health evaluation scoring system,APACHEⅡ)为(19.85±4.41)分。观察组128例(排除7例分别因转院、48 h内成功脱机、家属放弃治疗和死亡患者),男66例,女62例,平均年龄(53.72±16.57)岁,APACHEⅡ评分(19.94±4.51)分。纳入标准:年龄≥18岁;符合机械通气指征[12];ICU治疗时间≥48 h;机械通气时间及镇痛、镇静治疗时间≥48 h;排除心肺骤停复苏后、大脑神经损伤或有神经精神疾病史、使用神经肌肉阻滞剂、唤醒后可能加重病情如颅内压增高、活动性心肌缺血、酒精戒断或癫痫、急性生理与慢性健康评分系统(APACHEⅡ)评分>30分,以及躁动明显,接受镇静剂量逐渐加大的患者。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。该方案获得医院伦理委员会批准,患者或家属知情同意。
1.2 方法
1.2.1 镇痛、镇静方法 根据镇痛和镇静治疗指南[6]选取阿片类镇痛药吗啡或芬太尼,镇静药物为丙泊酚和咪达唑仑,由责任护士按医嘱给药,采用格拉斯哥昏迷评分(Glasgow coma scale,GCS)和Richmond躁动-镇静量表(Richmond agitation-sedation scale,RASS),每2 h评估患者意识和镇静水平,镇静目标为RASS评分-1或0分,按照药物剂量最小化原则调整输注速度。
1.2.2 每日唤醒和自发呼吸试验(Spontaneous breathing trials,SBTs) 观察组患者若无唤醒禁忌,每日9∶00 Am停止所有镇静药物,镇痛药物视患者疼痛情况减量维持或停止输注,使患者完全清醒能完成一些简单的指令性动作,如睁眼、伸舌、握手等,或者患者出现躁动,生命体征有明显变化(如出现血压升高、脉搏加快或不自主运动增加)等不耐受表现为唤醒目的。充分唤醒后,由医生、责任护士和呼吸治疗师对患者进行综合评估,如患者吸入氧气浓度≤50%且SpO2≥88%,呼气末正压(PEEP)0.785 kPa(≤8 cmH2O),过去24 h无明显心肌缺血症状,再进行自发呼吸试验,即将呼吸机压力控制通气模式调整为压力支持通气模式,如果患者表现平静、自主呼吸恢复良好,则考虑撤除镇静药物和进行脱机试验;如果患者表现出明显躁动且自主呼吸≥35次/min或≤5次/min,持续时间超过5 min;出现低氧血症(SpO2<88%,持续时间超过5 min)则放弃SBTs,然后以原来剂量的一半重新开始给予镇静剂并逐渐调整至预期镇静目标[10]。唤醒过程中,床边护士至少每小时评估1次患者的意识和镇静程度,加强患者心理护理和安全管理,预防意外拔管、人机对抗、坠床等不良事件,对继续镇静的MV患者次日重新进行评估后重复以上措施。对照组患者每日9∶00 Am采用语言等刺激方式进行意识评分,随后决定是否进行SBTs,但不完全停止镇静药物输注。
1.2.3 谵妄评估方法 研究小组成员对重症医学科全体护士进行培训,采用重症监护谵妄诊断评估表(CAM-ICU)对患者进行谵妄评估,确认每位责任护士能正确熟练掌握量表的使用。根据量表指南,先用RASS评估患者意识状态,在患者RASS评分≥-2分时进行CAM-ICU评估。CAM-ICU评估为阳性的患者,由另一名护士再次进行评估,如果评估结果仍为阳性,再由一名精神科医生根据美国精神病学会《诊断与统计手册:精神障碍第四版》(DSM-IV)进行诊断,对确诊患者加强监测并及时给予处理。
1.3 评价指标 两组患者谵妄发生率、镇痛、镇静剂用量、机械通气时间、镇静时间、ICU治疗时间、护理相关不良事件及与原疾病相关并发症发生率。
1.4 统计学方法 应用SPSS 16.0统计软件进行统计分析,两样本均数的比较采用t检验,两样本率的比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者谵妄发生率比较 见表1。

表1 两组患者谵妄发生率比较 例
2.2 两组患者镇痛镇静剂用量比较 见表2。

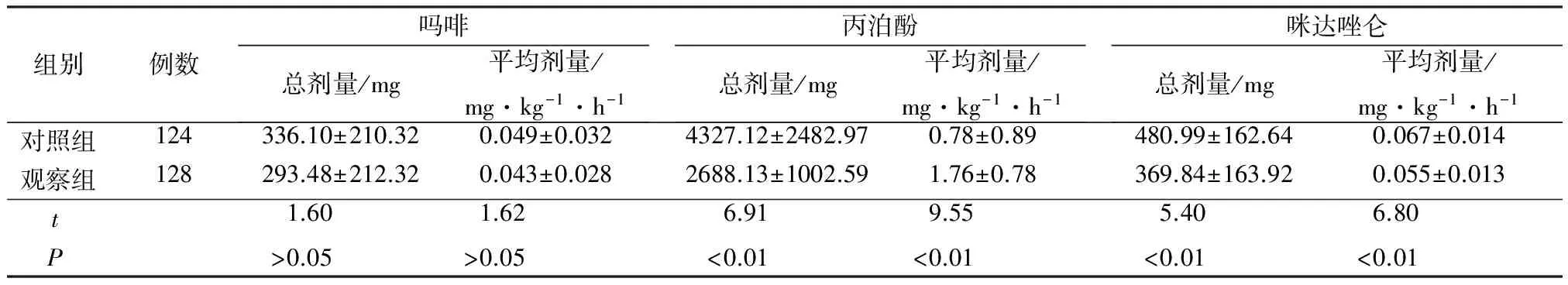
组别例数吗啡总剂量/mg平均剂量/mg·kg-1·h-1丙泊酚总剂量/mg平均剂量/mg·kg-1·h-1咪达唑仑总剂量/mg平均剂量/mg·kg-1·h-1对照组124336.10±210.320.049±0.0324327.12±2482.970.78±0.89480.99±162.640.067±0.014观察组128293.48±212.320.043±0.0282688.13±1002.591.76±0.78369.84±163.920.055±0.013t1.601.626.919.555.406.80P>0.05>0.05<0.01<0.01<0.01<0.01
注:因本中心芬太尼用量少,故不做统计比较。
2.3 两组患者并发症、护理不良事件比较 见表3。

表3 两组患者并发症、护理不良事件比较 例
2.4 两组患者机械通气时间、镇静时间、ICU治疗时间比较 见表4。


3 讨论
3.1 每日唤醒对MV患者谵妄的干预作用 谵妄的病理生理学机制目前尚未明确,可能与神经传导介质的不平衡导致神经系统不稳定、神经传导紊乱、血脑屏障破坏等因素有关[13]。镇痛、镇静药物在对神经系统产生抑制作用的同时,不可避免导致上述不良反应,增加谵妄的发生率。减少镇痛、镇静药物用量和时间,维持患者在适度镇静水平已成为危重症镇静治疗的共识。DA可以为患者清除体内镇痛、镇静药物及其代谢产物的积聚提供充分的时间,解除其对中枢神经系统的抑制作用,并解除对呼吸肌的抑制作用,与SBTs序贯实施,减少机械通气时间及ICU治疗时间,亦为ICU医务人员准确判断患者意识状态及是否需要继续使用镇痛、镇静药物提供时机[14-15]。本研究中,观察组丙泊酚、咪达唑仑用量低于对照组,说明DA能有效减少镇静剂用药量,虽然吗啡用量两组差异无统计学意义,可能与本中心按需单次注射使用,不常应用于长期静脉输注有关。观察组谵妄发生率、镇静时间、机械通气时间及ICU治疗时间均低于对照组,说明DA能减少镇静时间,减轻长时间镇静对患者的不良影响,改善患者预后,因此减少了谵妄的发生。而两组的不良事件发生情况差异无统计学意义,说明在唤醒过程中并不增加意外拔管、人机对抗等风险,是安全的镇静管理措施,但对降低呼吸机相关性肺炎、上消化道出血、败血症、静脉血栓等并发症无明显作用。
睡眠障碍作为谵妄的另一大可逆性医源性因素,在ICU患者中普遍存在[16],除噪音、灯光,治疗护理操作及机械通气等原因外,镇痛、镇静药物也是导致ICU患者睡眠不足的重要因素[17],虽然患者处于镇静状态,但患者的睡眠结构常常被严重破坏[18]。Oto等[19]研究发现:DA可以延长MV患者的慢波睡眠及快速动眼睡眠,减轻镇静所致的睡眠障碍。DA也可提高患者白天的觉醒水平,缓解觉醒——睡眠周期紊乱,减少睡眠障碍对谵妄的影响。DA还可以减少镇痛、镇静药物对患者的心理影响,改善患者心理预后。长期大剂量使用镇痛、镇静剂可增加危重患者康复后抑郁症状和创伤后综合征(Posttraumatic stress disorder,PTSD)的发生,尽管一项针对ICU存活患者回忆的调查显示:大部分患者不愿在ICU治疗期间处于觉醒状态,但是镇静所致的昏迷状态更容易产生幻觉并增加PTSD的发生。相反,患者更高的觉醒状态可增加真实的记忆并减少PTSD[20]。
3.2 ICU谵妄的干预需要更完善的镇痛、镇静管理 尽管目前绝大部分研究支持DA,但是对DA的效果研究仍结论不一[21]。即使DA期间中断所有镇痛、镇静药物,但这些药物依旧对患者产生持久的效应,这样的药效在多器官功能衰竭及长时间镇静患者中更为明显,因而在进行评估时,难以与患者是否发生谵妄相鉴别。根据CAM-ICU指南,只有在患者RASS评分≥-2分时才能实施评估,而患者觉醒水平的下降可导致谵妄评估中阳性率的增加,因此,根据目前报道[22]:谵妄的发生率相差悬殊(16%~87%)。本研究中,有部分患者在唤醒期间仍处于昏迷状态(RASS评分<-2分),虽然该部分患者观察组人数少于对照组,但差异无统计学意义。且镇痛、镇静剂对谵妄的作用程度尚未明确,根据现有研究结果仍无法辨别由镇痛、镇静剂导致的实施每日唤醒后可逆转的短暂性谵妄与每日唤醒期间仍不可逆转的持续性谵妄对患者的预后影响程度是否相同[23]。尽管谵妄发生率高,后果严重,但临床对谵妄的监测和识别仍然不足[24],主要原因包括MV镇静患者意识评估困难、评估量表过于复杂、护士在使用量表时缺乏信心等[13]。因此,在实施DA的同时,ICU医护人员应综合判断病情,在DA基础上制订个体化的镇痛、镇静方案。
谵妄作为一种综合征而非具体疾病,其本身并无特征性损害,但对患者短期和长期的预后均可产生严重的影响,目前已成为严峻的公共卫生问题而日益受到重视。谵妄的管理需要ICU医务人员谨慎实施镇静方案,及时、准确评估患者的意识、镇静水平并据此进行镇痛、镇静药物滴定,在重视危重患者生命支持的同时合理处理镇痛、镇静及谵妄三者的关系。
[1] 黄洁,肖倩,吴瑛,等.ICU谵妄危险因素的Meta分析[J].中华护理杂志,2010,45(1):6-9.
[2] Pandharipande PP,Girard TD,Ely EW.Long-term cognitive impairment after critical illness [J].N Engl J Med,2014,370(2):185-186.
[3] Jackson JC,Gordon SM,Hart RP,et al.The association between delirium and cognitive decline: a review of the empirical literature[J].Neuropsychol Rev,2004,14(2):87- 98.
[4] Ouimet S,Kavanagh BP,Gottfried SB,et al.Incidence ,risk factors and consequences of ICU delirium[J].Intensive Care Med,2007,33(1): 66-73.
[5] Pisani MA,Murphy TE,Araujo KL,et al.Benzodiazepine and opioid use and the duration of intensive care unit delirium in an older population[J].Crit Care Med,2008,37(1): 177-183.
[6] 中华医学会重症医学分会.中国重症加强治疗病房患者镇痛和镇静治疗指导意见(2006)[J].中华外科杂志,2006,44(17):1158-1166.
[7] Payen JF,Chanques G,Mantz J,et al.Current practices in sedation and analgesia for mechanically ventilated critically ill patients: a prospective multicenter patient-based study [J].Anesthesiology,2007,106(4): 687-695.
[8] Vasilevskis EE,Ely EW,Speroff T,et al.Reducing iatrogenic risks:ICU-acquired delirium and weakness-crossing the quality chasm[J].Chest,2010,138(5):1224-1233
[9] Riker RR,Fraser GL.Altering intensive care sedation paradigms to improve patient outcomes[J].Anesthesiol Clin,2011,29(4):663-674.
[10] Girard TD,Kress JP,Fuchs BD,et al.Efficacy and safety of a paired sedation and ventilator weaning protocol for mechanically ventilated patients in intensive care (Awakening and Breathing Controlled trial): a randomized controlled trial[J].Lancet,2008,371:126-134.
[11] Jackson D,Proudfoot C,Cann K,et al.The incidence of sub-optimal sedation in the ICU: a systematic review[J].CritCare,2009,13(6):204.
[12] 中华医学会重症医学分会.机械通气临床应用指南(2006)[J].中国危重病急救医学,2007,19(2):65-72.
[13] Olson T.Delirium in the intensive care unit: Role of the critical care nurse in early detection and treatment[J].Dynamics,2012,23(4),32-36.
[14] Concepcion SC.ABCDES of ICU Awakening[J].Crit Care Nurs,2013,36(2):152-156.
[15] Strom T,Johansen RR,Prahl JO,et al.Sedation and renal impairment in critically ill patients: a post hoc analysis of a randomized trial[J].Critical Care,2011,15(3):119.
[16] Tabet N,Howard R.Pharmacological treatment for the prevention of delirium : review of current evidence [J].Int J Geriatr Psychiatry,2009,24:1037 -1044
[17] Gabor JY,Cooper AB,Crombach SA,et al.Contribution of the intensive care unit environment to sleep disruption in mechanically ventilated patients and health subjects[J].Am J Respir Crit Care Med,2003,167:708-715.
[18] Bourne RS,Mills GH.Sleep disruption in critically ill patients pharmacological considerations[J].Anaesthesia,2004,59(4):374-384.
[19] Oto J,Yamamoto K,Koike S,et al.Effect of daily sedative interruption on sleep stages of mechanically ventilated patients receiving midazolam by infusion[J].Anaesth Intensive Care,2011,39(3):392-400.
[20] Ethier CBA,Burry L,Martinez-Motta C,et al.Recall of intensive care unit stay in patients managed with a sedation protocol or a sedation protocol with daily sedative interruption: A pilot study[J].Journal of Critical Care,2011,26(2):127-132.
[21] Mehta S,Burry L,Cook D,et al.Daily Sedation Interruption in Mechanically Ventilated Critically Ill Patients Cared for With a Sedation Protocol:A Randomized Controlled Trial[J].JAMA,2012,308(19):1985-1992.
[22] Haenggi M,Blum S,Brechbuehl R,et al.Effect of sedation level on the prevalence of delirium when assessed with CAM-ICU and ICDSC [J].Intensive Care Med,2013,39:2171-2179.
[23] Patel SB,Poston JT,Pohlman A,et al.Rapidly Reversible,Sedation-related Delirium versus Persistent Delirium in the ICU [J].Am J Respir Crit Care Med,2014,189(6):658-665.
[24] Gill KV,Voils SA,Chenault GA.Perceived Versus Actual Sedation Practices in Adult Intensive Care Unit Patients Receiving Mechanical Ventilation[J].The Annals of Pharmacotherapy,2012,46(10):1331-1339.
The research of the role of daily awaking on delirium intervention in mechanically ventilated patients with analgesia and sedation
Zheng Panpan,Zhang Min,Tian Xiaoling,Jin Wangyan
(ICUTheFirstPeople’sHospitalofXiaoshan,HangzhouZhejiang311200)
Objective To explore the effect of daily awaking strategy for delirium intervention in severe mechanically ventilated patients with analgesia and sedation.Methods By convenience sampling,252 patients admitted to ICU from May 2013 to August 2014 and qualified for the experiment were randomized into 2 groups.Patients in the control group received continuous sedative infusion,while patients in the experimental group were intervened with daily awaking (DA). Drug delivery for both of the two groups follows dose minimization principle,i.e.,on the premise of ensuring safety and comfort of patients,reduce the drug use as far as possible. Spontaneous breathing trials were treated for both groups during DA times for the experimental group. The incidences of delirium,doses of analgesia and sedatives,durations of mechanical ventilation,sedative days,length of ICU stay,nursing relevant adverse accidents such as self-extubation,man-machine counteraction,falling out of bed and other complications were compared between the two groups.Results Incidences of delirium ,doses of sedatives,durations of mechanical ventilation,days of sedation and length of ICU stay for the patients in the experimental group were significantly lower than those in the control group. However,there were no differences for the dose of morphine,nursing accidents and complications between the two groups. Conclusion Daily awaking is a safe intervene to reduce over-sedation among severe mechanically ventilated patients,thus plays a positive role to the prevention of delirium in these patients.
Delirium; Daily awaking; Mechanical ventilation; Analgesia; Sedation
浙江省杭州市科技计划项目(编号:2011B051)
郑盼盼(1983-),女,浙江,本科,主管护师,从事重症护理工作
R472,R473.74
A
10.16821/j.cnki.hsjx.2016.02.003
2015-10-27)

