珠海地区无偿献血者HIV与HBV、HCV及TP合并感染状况
吴 蓉,张伟芳,赖福春,施冬梅
(珠海市中心血站,珠海广东519000)
珠海地区无偿献血者HIV与HBV、HCV及TP合并感染状况
吴 蓉,张伟芳,赖福春,施冬梅
(珠海市中心血站,珠海广东519000)
目的了解珠海地区无偿献血人群中人类免疫缺陷病毒(HIV)合并乙型肝炎病毒(HBV)、丙型肝炎病毒(HCV)及梅毒螺旋体(TP)感染情况,为当地预防和控制输血传播性疾病提供实验室依据。方法收集2010年1月1日至2015年12月31日珠海市中心血站无偿献血者的一般资料及其血液乙型肝炎表面抗原(HBsAg)、抗-TP、抗-HCV及抗-HIV检测结果。结果149310例献血者中,HBsAg、抗-TP、抗-HCV、抗-HIV阳性率分别为1.56%(2331例)、0.50%(748例)、0.33%(487例)、0. 17%(247例)。HIV/HBV合并感染11例,合并感染率为0.74/万;HIV/TP合并感染9例,合并感染率为0.60/万;HIV/HCV合并感染1例,合并感染率为0.07/万。不同性别间HIV合并HBV、HCV及TP感染率比较,差异均无统计学意义(χ2=3.289,P= 0.070;χ2=0.344,P=0.558;χ2=0.736,P=0.391)。结论提高输血前筛查质量、尽量排除高危人群是提高血液安全的有效途径。
人类免疫缺陷病毒;合并感染;无偿献血者
人类免疫缺陷病毒(human immunodeficiency virus,HIV)、乙型肝炎病毒(hepatitis B virus,HBV)、丙型肝炎病毒(hepatitis C virus,HCV)及梅毒螺旋体(Treponema pallidum,TP)均可以因输血(或血制品)、性接触、静脉注射吸毒等相似途径传播。HIV感染者因静脉吸毒、混乱性行为等一些高危因素,增加其他传染病感染的机会,严重的合并感染可导致病毒生物学改变,患者临床表现复杂,不利于临床诊断和治疗[1]。临床中HIV感染者与HBV、HCV和TP合并感染率高[2,3],已成为一个严重的的公共卫生问题。目前我国艾滋病已进入增长期,由高危人群开始转向普通人群传播[4],无偿献血人群中已有HIV感染者存在,因此通过提高血站筛查质量阻断输血传播对预防血源性疾病的传播具有重要意义。本研究拟通过分析珠海市无偿献血者中HIV与HBV、HCV、TP合并感染状况,了解无偿献血人群其合并感染状况,筛选低危人群,为招募安全血源及建立一支低风险的献血队伍提供依据,现报告如下:
1 资料与方法
1.1 一般资料选择珠海市中心血站2010年1月1日至2015年12月31日无偿献血者149310例。所有研究对象均符合卫生部《献血者健康检查标准》要求,采集的样本严格按照实验室现行的SOP进行常规检测。
1.2 主要仪器与试剂检测仪器为Uranus 200全自动酶免仪,由深圳市爱康生物科技有限公司提供。HBsAg、抗-HCV、抗-HIV、抗-TP检测试剂分别由珠海丽珠试剂股份有限公司和上海科华生物工程股份有限公司提供。质控品由北京康彻斯坦生物公司和珠海丽珠试剂股份有限公司提供。所有试剂、质控品均经过批批检定合格且在有效期内使用。每次实验均设立阴性对照物、阳性对照物和室内质控标准品,当质控结果在控且符合本实验室SOP要求时,实验数据则有效,失控时要求重新检测。
1.3 实验方法严格按照《血站实验室质量管理规范》及各试剂使用说明书要求,分别由不同检测人员操作,采用2种不同厂家ELISA试剂同时检测HBsAg、抗-HCV、抗-HIV(或HIV抗原)、抗-TP。判定标准:根据试剂盒说明书结果判定要求。
1.4 统计学处理所有研究数据来自珠海市中心血站Liss质量控制和管理系统及穿越安全输血标准化系统,统计分析采用SPSS 11.0软件,不同组间率的比较采χ2检验,检验水准α=0.05,P<0.05为差异具有统计学意义。
2 结果
2.1 一般情况149310例无偿献血者以男性(97419例)为主,占65.25%,女性(51891例)占34.75%,年龄主要集中在30岁以下(61.43%)、大专以上文化程度(58.24%)。149310例献血者中,HBsAg结果为阳性2331例,阳性率为1.56%;抗-TP结果为阳性748例,阳性率为0.50%;抗-HCV结果为阳性487例,阳性率为0.33%;抗-HIV结果为阳性247例,阳性率为0.17%。
2.2 HIV合并HBV、HCV、TP感染情况HIV/HBV合并感染11例,合并感染率为0.74/万,HIV初筛阳性组与阴性组HBV合并感染率间差异具有统计学意义(χ2=9.945,P=0.002)。HIV/TP合并感染9例,合并感染率为0.60/万,HIV初筛阳性组与阴性组TP合并感染率间差异具有统计学意义(χ2= 37.306,P=0.000);HIV/HCV合并感染1例,合并感染率为0.07/万,HIV初筛阳性组与阴性组HCV合并感染率间差异无统计学意义(χ2=0.047,P= 0.829)。HIV/HBV/TP三项合并感染1例,无四项合并感染。详见表1。

表1 247例HIV初筛阳性献血者合并HBV、HCV、TP感染情况
2.3 不同性别无偿献血者HIV合并HBV、HCV、TP感染情况247例HIV初筛阳性献血者中男性184(74.49%)例,女性63(25.51%)例,两组间差异均具有统计学意义(χ2=9.377,P=0.002);不同性别HIV初筛阳性献血者间合并HBV、HCV、TP、HBV+TP感染率比较,差异均无统计学意义(χ2=3.289,P= 0.070;χ2=0.344,P=0.558;χ2=0.736,P=0.391)。见表2。
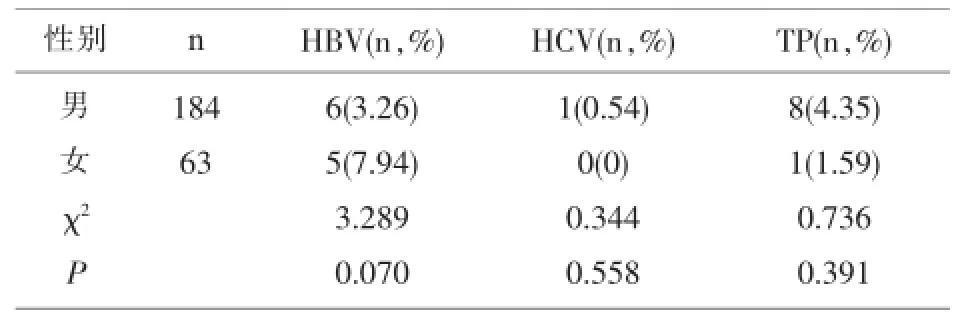
表2 不同性别HIV初筛阳性献血者合并HBV、HCV、TP感染情况
3 讨论
因HIV、HBV、HCV及TP病原体感染的传染病[6]在我国的发病率逐年增高,因慢性化程度较高,治疗难度较大[5],已成为严重威胁人类健康的常见传染病。HBV感染呈世界性流行,全球感染人口约20亿。我国属于HBV高流行区,乙型肝炎病毒携带者约1.2亿,一般人群HBV感染率为9.09%[8]。全球HCV感染人口约1.8亿,感染率约为3%,每年HCV新增病例约300~400万例。我国一般人群HCV感染率为3.2%[9]。我国梅毒在普通人群中的感染率约为0.95%[3]。HIV是人类获得性免疫缺陷综合征(AIDS)的病原体,HIV侵入人体可特异性破坏辅助性T淋巴细胞[10],使得机体细胞免疫功能受损,故HIV感染者本身极易合并感染其他传染性疾病[11]。目前临床中AIDS合并HBV、HCV、TP等疾病越来越严重,感染者也逐渐增加[2]。据统计,全球现存活的HIV携带者和AIDS患者(HIV/ AIDS)中HIV/HCV合并感染率约为25%~33%[12],其中通过静脉吸毒途径感染的HIV/AIDS患者中HIV/HCV合并感染率高达70%~90%[13]。陈远平[2]曾报道经泸州市疾病预防控制中心HIV确证实验室确诊的126例HIV感染者中,合并HBV、TP、HCV感染率分别为17.46%(22/126)、36.51%(46/ 126)、31.75%(40/126)。陈栋[3]曾报道温州地区确诊678例HIV感染者,合并HBV、TP、HCV感染率分别为15.04%(102/678)、21.38%(145/678)、12.38%(84/678)。
本结果显示,2010~2015年珠海市HIV初筛阳性无偿献血者中合并HBV、HCV、TP感染共21例。247例HIV初筛阳性无偿献血者中11例HBsAg结果为阳性,阳性率为4.45%;9例TP结果为阳性,阳性率为3.64%;1例HCV结果为阳性,阳性率为0.40%。HIV合并HBV、HCV及TP感染率远远低于我国一般人群。不同性别无偿献血者HIV初筛阳性率间差异具有统计学意义(P<0.05),合并HBV、HCV、TP感染率间差异无统计学意义(P>0.05)。这与本血站采血前HBV金标法筛查,剔除绝大部分HBV感染者有关。另与血站现行整套的献血前的咨询方案密切相关。体检医生在问询工作中既要加强无偿献血科普知识的宣传,又需鼓励献血者做好自我排查[14],尽量排除高危人群,严格筛查血液,从而提高血液的安全性。在血液检测过程中应加强检验科工作者的责任意识和技术水平,选择质量可靠、稳定的试剂,不断改进检测方案,缩短了窗口期[15],减少输血感染。
[1]陈超,游晶,杨微波,等.HIV/AIDS合并乙型肝炎病毒和(或)丙型肝炎病毒感染的研究进展[J].中国全科医学,2012,15(9):955-958.
[2]陈远平,潘庭荣,梁红,等.126例HIV感染者HBV、HCV及TP检测结果分析及临床价值[J].国际检验医学杂志,2016(1):112-114.
[3]陈栋,陈俐丽,钭慧芬,等.温州地区艾滋病感染者和病人合并感染乙肝、丙肝、梅毒等疾病的研究[J].中国卫生检验杂志,2012 (3):587-590.
[4]谢进荣,张兴明,王淑芳,等.第3代和第4代HIV检测试剂对无偿献血人群筛查结果比较[J].中国输血杂志,2012,12(25):1326-1327.
[5]伍昆山,吴燕珍,刘小凤,等.珠海市高危男性人群HIV、TP与HCV感染情况分析[J].检验医学与临床,2015(15):2172-2174.
[6]黎兴盛,汤辉,熊朝艳,等.2087例孕产妇HBsAg、梅毒、HIV抗体检测结果分析[J].实验与检验医学,2011,29(6):652.
[7]张文俊,李端,黄利华,等.南昌市高校新生HBV感染状况调查分析[J].实验与检验医学,2011,29(3):296-297.
[8]万英杰,简光富,邱锡荣,等.赣东地区原发性肝癌与HBV相关性研究[J].实验与检验医学,2012,30(1):73-74.
[9]刘红艳,罗志,杨佳,等.HIV/HCV共感染者丙型肝炎治疗需求分析[J].中国艾滋病性病,2016(5).
[10]陈乐丹,王彬,陈李,等.温州地区团体献血现状分析及探讨[J].中国输血杂志,2016,29(5).
[11]王中秋,杨敏,陈子君.艾滋病感染者/患者合并感染乙肝病毒、丙肝病毒、梅毒的检测与分析[J].实用预防医学,2012,19(10):1560-1562.
[12]Nardo PD,Viscione M,Corpolongo A,et al.Treatment of Recurrent Hepatocellular Carcinoma with Sorafenib in a HIV/HCV Co-Infected patient in HAART:A Case Report[J].Infectious Agents and Cancer,2012,7(1):1-4.
[13]Hagan H,Thiede H,Weiss N,et al.Sharing of drug preparation equipment as a risk factor for hepatitis C[J].American Journal of Public Health,2001,91(1):42-46.
[14]陈乐丹,王彬,陈李,等.温州地区团体献血现状分析及探讨[J].中国输血杂志,2016,29(5).
[15]姜庆芳,鲁梅华,陈燕容.预防艾滋病抗体初筛阳性献血者再次献血探讨[J].现代预防医学,2015,42(1):166-167.
R193.3,R446.62,R512.91,R759.1
A
1674-1129(2016)06-0810-02
10.3969/j.issn.1674-1129.2016.06.042
2016-07-08;
2016-11-15)

