门冬胰岛素50对2型糖尿病患者餐后血糖、血脂、胰岛细胞功能的影响及安全性评价
谈力欣
石家庄市第二医院
门冬胰岛素50对2型糖尿病患者餐后血糖、血脂、胰岛细胞功能的影响及安全性评价
谈力欣
石家庄市第二医院
目的 研究门冬胰岛素50对2型糖尿病患者餐后血糖、血脂、胰岛细胞功能的影响,并进行安全性评价。方法 2016年1月至2016年7月收治的82例2型糖尿病患者,根据随机数字表分为常规治疗组和门冬胰岛素50组,每组41例。常规治疗组采用精蛋白生物合成人胰岛素注射液(预混50R)进行治疗,门冬胰岛素50组采用门冬胰岛素50进行治疗。观察2组血糖(治疗前和治疗8周时的空腹血糖、早餐后2h血糖、中餐后2h血糖、晚餐后2h血糖及糖化血红蛋白水平)、血脂(治疗前和治疗8周时的总胆固醇、三酰甘油、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇水平)、胰岛细胞功能变化[C肽(空腹、餐后2h)水平、胰岛素(空腹、餐后2h)水平,采用稳态模型计算胰岛素敏感指数和胰岛β细胞功能指数]、临床治疗效果(血糖达标时间、日胰岛素用量、血糖波动次数和平均血糖波动幅度),并对治疗期间不良反应进行分析。结果 2组治疗后空腹、早餐后2h、中餐后2h、晚餐后2h血糖以及糖化血红蛋白水平均显著低于治疗前,差异有统计学意义(P<0.05),门冬胰岛素50组治疗后血糖和糖化血红蛋白水平低于常规治疗组,差异有统计学意义(P<0.05)。2组治疗后总胆固醇、三酰甘油、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇水平均低于治疗前,差异有统计学意义(P<0.05)。2组治疗后血脂水平比较,差异无统计学意义(P>0.05)。2组治疗后空腹、餐后2h C肽、胰岛素水平,胰岛素敏感指数,胰岛β细胞功能指数均显著高于治疗前,差异有统计学意义(P<0.05),门冬胰岛素50组空腹、餐后2h C肽水平,餐后2h胰岛素水平,胰岛素敏感指数和胰岛β细胞功能指数均显著高于常规治疗组,差异有统计学意义(P<0.05)。门冬胰岛素50组治疗后血糖达标时间、血糖波动次数和平均血糖波动幅度均少于常规治疗组,差异有统计学意义(P<0.05)。门冬胰岛素50组轻微低血糖发生率低于常规治疗组,差异有统计学意义(P<0.05)。结论 门冬胰岛素50治疗2型糖尿病可以显著降低患者的餐后2h血糖和糖化血红蛋白水平,调节脂质代谢,改善胰岛细胞的分泌能力,降低血糖达标时间、血糖波动次数和幅度,减少低血糖发生率。
2型糖尿病;门冬胰岛素50;血糖;血脂;胰岛细胞功能;不良反应
研究表明,餐后高血糖可以增加机体血糖负荷,前者与卒中、心血管疾病的发生发展密切相关[1,2]。2型糖尿病患者餐后高血糖与β细胞受损导致胰岛素分泌缺失相关。Yang等[3]研究发现,我国80%初诊2型糖尿病患者餐后2h血糖≥13.5mmol/L。而国内比较常用的预混人胰岛素存在不能有效模拟胰岛素生理性分泌、注射时间不灵活、剂量调整不充分等缺点,导致患者血糖控制不佳,甚至发生低血糖[4]。同时我国糖尿病患者还具有以下特点:高血糖以餐后血糖升高为主、β细胞功能衰退明显、饮食结构以碳水化合物为主。因此针对初诊的2型糖尿病患者的早期强化治疗应改善β细胞功能,减少胰岛素抵抗。这就要求临床应用药物应具有模拟机体基础和餐时胰岛素分泌的功能。我国A1chieve研究表明,双时相门冬胰岛素30可以显著控制血糖,对基础胰岛素治疗欠佳者具有良好的效果,且低血糖事件发生率低,具有良好的安全性[5,6]。门冬胰岛素50为50%速效门冬胰岛素和50%的中效鱼精蛋白晶体化的门冬胰岛素组成的预混混悬物,与门冬胰岛素30具有不同比例的可溶性门冬胰岛素。本研究旨在探讨门冬胰岛素50治疗对2型糖尿病患者的餐后血糖、血脂、胰岛细胞功能的影响,并进行安全性评价,报道如下。
1 资料与方法
1.1 一般资料
选取我院2016年1月至2016年7月收治的82例2型糖尿病患者作为研究对象,其中男52例,女30例;年龄36~62岁,平均(51±10)岁;体重指数20~26 kg/ m2,平均体重指数(24±3)kg/m2;病程0.6~15.0个月,平均(3.5±2.3)个月;收缩压112~142mmHg,平均(128±15)mmHg,舒张压66~92mmHg,平均(80±11)mmHg,患者根据随机数字表分为常规治疗组和门冬胰岛素50组,每组41例。两组患者男女比例、年龄、体重指数、病程、收缩压、舒张压比较,差异无统计学意义(P>0.05)。见表1。本研究经医院临床试验伦理委员会审查批准。
1.2 纳入与排除标准
1.2.1 纳入标准:①入选患者均符合“中国2型糖尿病防治指南(2013年版)”[7]的相关诊断标准;②患者均为口服药物控制不佳者;③患者未服用其他可能影响治疗效果判定的药物;④患者意识清楚,无精神疾患,能够配合临床诊疗;⑤患者和(或)家属知情同意,签署知情同意书。
1.2.2 排除标准:①糖尿病严重并发症,如酮症酸中毒、昏迷等;②有手术、创伤等使机体处于应激状态的影响因素;③有甲状腺、肾上腺等内分泌疾患;④有恶性肿瘤、血液疾病、免疫系统疾患者;⑤严重肝肾功能不全者;⑥对治疗药物成分过敏者;⑦近1周有机体感染症状,如上呼吸道、泌尿系统感染等;⑧继发性糖尿病、1型糖尿病患者;⑨患者和(或)家属不同意进行试验。
1.3 治疗方法
两组患者入院后均进行相应的健康教育,采取控制饮食、合理运动等基础疗法。
1.3.1 常规治疗组:使用精蛋白生物合成人胰岛素注射液(预混50R)[商品名:诺和灵50R,诺和诺德(中国)制药有限公司生产],3ml:300IU/支(笔芯),患者胰岛素需要量0.5~1.0 U·kg-1·d-1,病情缓解后,胰岛素的需要量可明显减少;如果患者存在胰岛素抵抗时,每日的胰岛素需要量将会大量增加。注射后30min内必须进食含有碳水化合物的正餐或加餐。
1.3.2 门冬胰岛素50组:使用门冬胰岛素50注射液(商品名:诺和锐50,诺和诺德(中国)制药有限公司生产),3ml:300单位/支(笔芯),皮下注射,成人胰岛素需求量为0.5~1.0 U·kg-1·d-1,有胰岛素抵抗的患者每日需要量可能更高;对仍有残余内源性胰岛素分泌的患者,其每日需要量可以更少。一般紧邻餐前注射,必要时,也可在餐后立即注射。
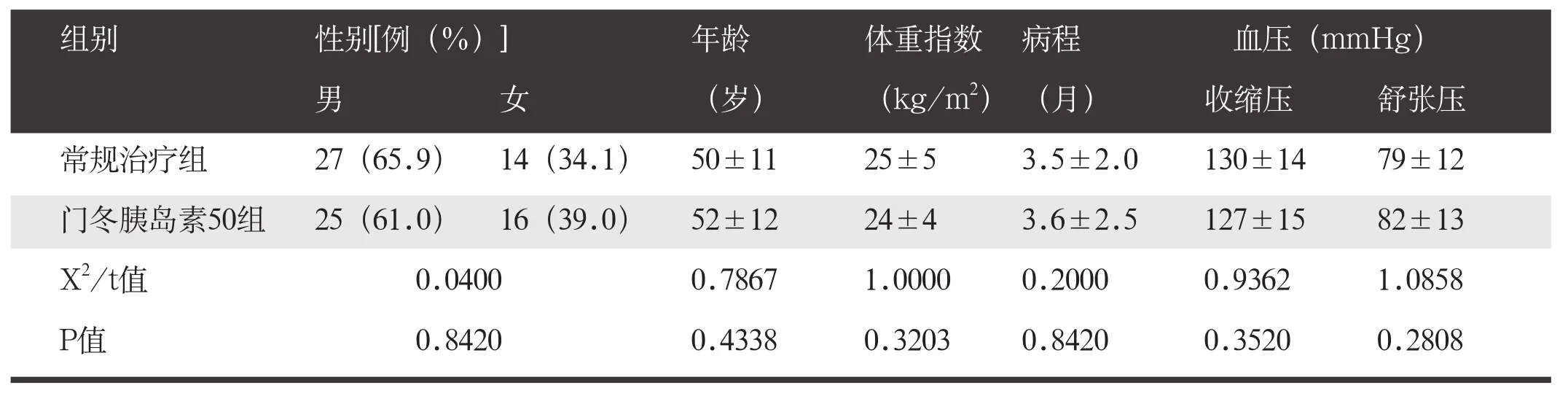
表1 两组一般资料比较(n=41,χ±s)
1.4 观察指标
患者治疗前、治疗8周时,检测两组血糖、血脂、胰岛细胞功能变化,并对治疗期间不良反应进行分析。两组均于治疗前、治疗8周时抽取患者清晨空腹肘静脉血5ml。
1.4.1 血糖检测:采用强生稳豪倍优型血糖仪检测2组患者治疗前、治疗8周时空腹血糖、早餐后2h血糖、中餐后2h血糖、晚餐后2h血糖,糖化血红蛋白水平采用全自动糖化血红蛋白分析仪(560,Kaisei-cho,Shunan,Yamaguchi746-8501,Japan)进行检测。
1.4.2 血脂检测:采用全自动生化分析仪检测患者治疗前、治疗8周时总胆固醇、三酰甘油、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇水平。
1.4.3 胰岛细胞功能:检测两组患者C肽(空腹、餐后2h)水平、胰岛素(空腹、餐后2h)水平,采用稳态模型计算胰岛素敏感指数[8]和胰岛β细胞功能指数[9]。
1.4.4 临床治疗效果:观察两组治疗后血糖达标时间、日胰岛素用量、血糖波动次数和平均血糖波动幅度[10]。
平均血糖波动幅度:受试者CGMS监测期间血糖波动幅度大于1个标准差的为有效波动,以波动峰值到谷值的方向计算血糖波动幅度,平均血糖波动幅度为24h内所有有效波动的平均值。血糖波动次数:每日血糖有效波动的次数。
1.4.5 不良反应:观察两组不良反应发生情况[11]。
严重低血糖:需要他人帮助,常有意识障碍,低血糖纠正后神经系统症状明显改善或消失。
轻微低血糖:(1)症状性低血糖:血糖≤3.9mmol/L,且有低血糖症状。(2)无症状性低血糖:血糖≤3.9mmol/L,但无低血糖症状。
1.5 统计学分析
应用SPSS 19.0统计软件,患者血糖、血脂、胰岛细胞相关功能指标均为计量资料,采用t检验,不良反应发生率为计数资料,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗前后血糖和糖化血红蛋白水平比较
两组治疗前血糖、糖化血统蛋白水平比较,差异无统计学意义(P>0.05),两组治疗后空腹、早餐后2h、中餐后2h、晚餐后2h血糖水平及糖化血红蛋白水平均显著低于治疗前,差异有统计学意义(P<0.05),门冬胰岛素50组治疗后血糖和糖化血红蛋白水平低于常规治疗组,差异有统计学意义(P<0.05)。见表2。
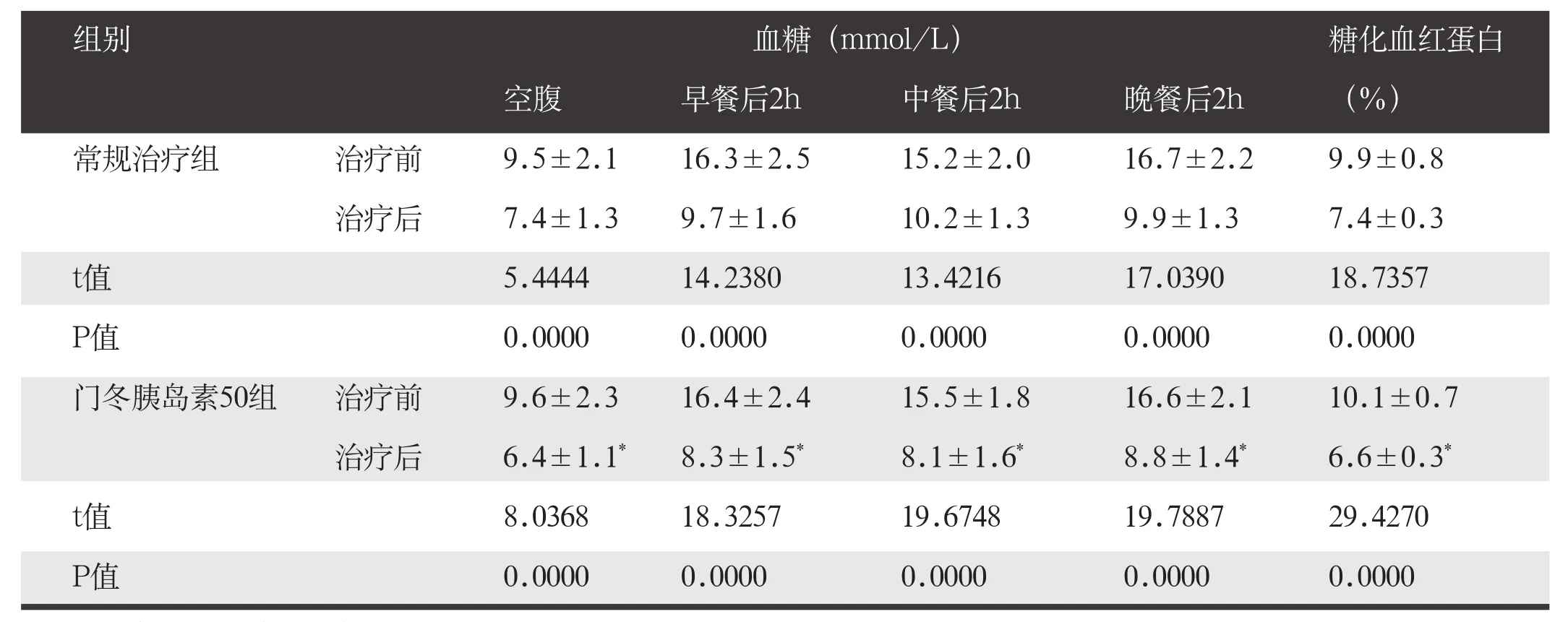
表2 两组治疗前后血糖和糖化血红蛋白水平比较(n=41,χ±s)
2.2 两组治疗前后血脂水平比较
两组治疗后总胆固醇、三酰甘油、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇水平均低于治疗前,差异有统计学意义(P<0.05)。两组治疗后血脂水平比较,差异无统计学意义(P>0.05)。见表3。
2.3 两组胰岛细胞功能检测
两组治疗前C肽、胰岛素、胰岛素敏感指数、胰岛β细胞功能指数比较,差异无统计学意义(P>0.05)。两组治疗后空腹、餐后2h C肽和胰岛素水平、胰岛素敏感指数、胰岛β细胞功能指数均显著高于治疗前,差异有统计学意义(P<0.05),门冬胰岛素50组空腹和餐后2h C肽水平、餐后2h胰岛素水平、胰岛素敏感指数和胰岛β细胞功能指数均显著高于常规治疗组,差异有统计学意义(P<0.05)。见表4。
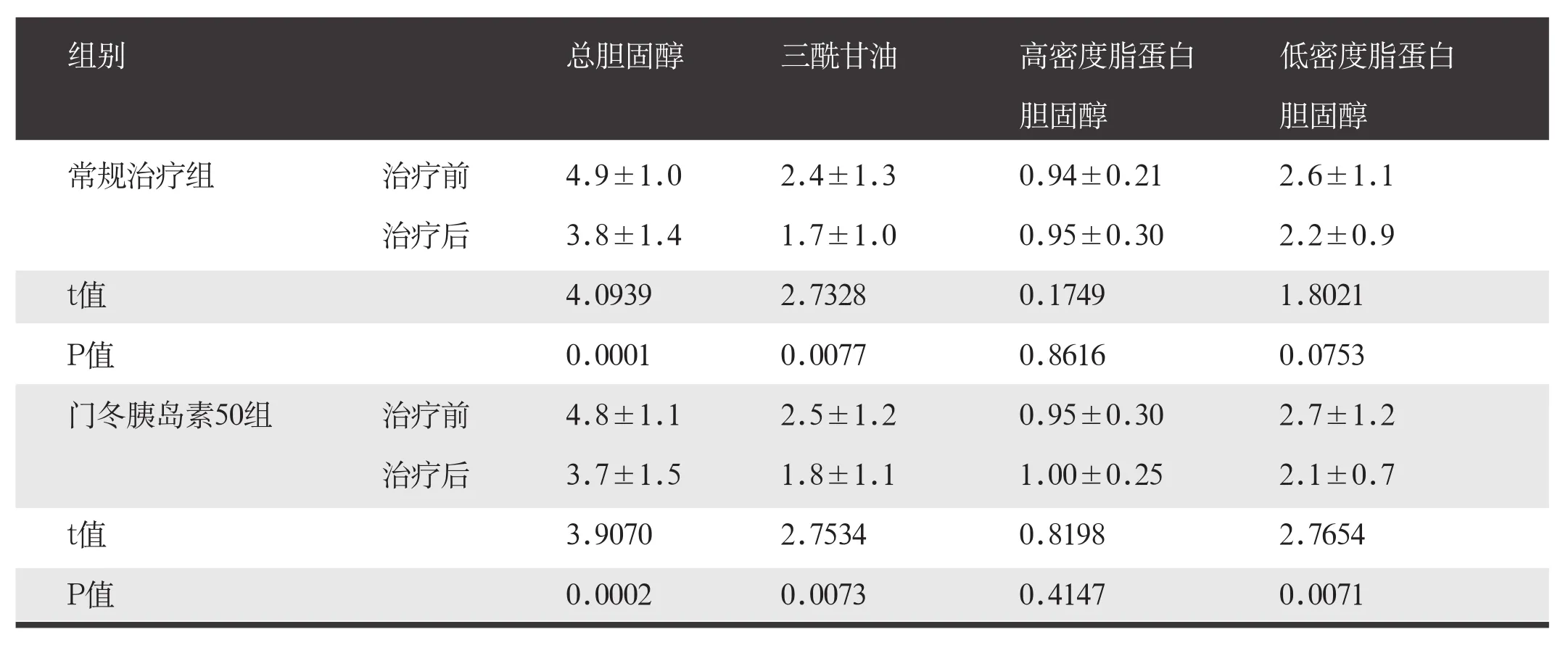
表3 两组治疗后血脂水平比较(n=41,mmol/L,χ±s)
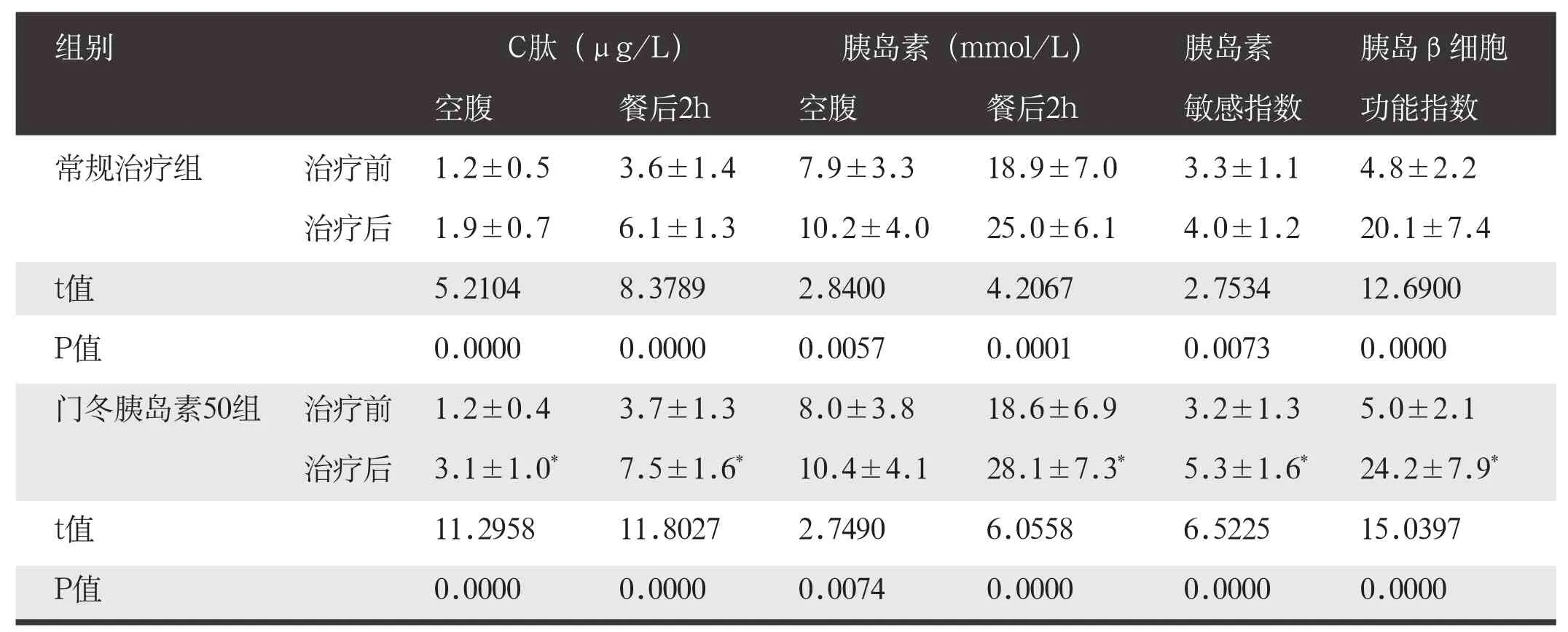
表4 两组胰岛细胞功能检测(n=41,χ±s)
2.4 两组治疗后临床治疗效果比较
门冬胰岛素50组治疗后血糖达标时间、血糖波动次数和平均血糖波动幅度均少于常规治疗组,差异有统计学意义(P<0.05),日胰岛素用量低于常规治疗组,但差异无统计学意义(P>0.05)。见表5。
2.5 两组不良反应发生率比较
门冬胰岛素50组轻微低血糖发生率低于常规治疗组,差异有统计学意义(P<0.05),严重低血糖发生率的差异无统计学意义(P>0.05)。见表6。
3 讨论
目前研究表明,年龄≥50岁的人群糖尿病发生率约为15%,且糖尿病会增加患者心脏病、肾脏和残疾的风险[12]。Al-Saeed等[13]研究发现,年轻糖尿病人群继发神经、肾脏等严重并发症发生率更高,死亡风险也显著升高,因此良好的代谢控制对糖尿病治疗至关重要。目前,2型糖尿病治疗药物有胰岛素及胰岛素类似物、胰岛素增敏剂、促胰岛素分泌药物、α-葡萄糖苷酶抑制剂、新型降糖药物及传统中药[14]。本研究通过采用门冬胰岛素50治疗2型糖尿病,患者餐后血糖、血脂、胰岛细胞功能均得到相应改善,取得了良好的效果。
一项大型流行病学调查研究发现,患者是否有意愿使用某种降糖药物与治疗获益(如血糖、体重控制)、治疗负担(如给药方式、频率和费用支出)及不良反应(如体重增加、胃肠道反应和低血糖)等相关[15]。Nathan等[16]研究发现,胰岛素是目前最有效的降糖药物,其降低血糖的能力优于其他药物。虽然目前临床上人胰岛素应用仍较为广泛,但就安全性和方便性而言,预混人胰岛素并不能满足医患的要求,如人胰岛素在降糖过程中有较高的低血糖发生率、注射时间有严格限制,这也导致患者依从性下降。Yang等[3]对中国糖尿病患者进行流行病学调查发现,中国糖尿病患者餐后血糖升高男性占80%,女性占85%,且血糖水平可达13.5~15.9mmol/L。Xu等[17]发现中国糖尿病患者血糖控制较差,诊断率为30.2%,接受治疗率为25.8%,血糖达标率为10.2%。门冬胰岛素50包含50%的速效胰岛素成分和50%的中效胰岛素成份。研究发现,门冬胰岛素50相比人胰岛素50R具有起效时间快、峰值回落更迅速的特点,可以显著降低餐后2h血糖和减少夜间低血糖风险[18,19]。本研究发现,两组治疗后空腹、早餐后2h、中餐后2h、晚餐后2h血糖水平及糖化血红蛋白水平均显著低于治疗前,差异有统计学意义(P<0.05),门冬胰岛素50组治疗后血糖和糖化血红蛋白水平低于常规治疗组,差异有统计学意义(P<0.05)。两组治疗后总胆固醇、三酰甘油、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇水平均低于治疗前,差异有统计学意义(P<0.05)。两组治疗后血脂水平比较,差异无统计学意义(P >0.05)。两组治疗后空腹和餐后2h的C肽与胰岛素水平、胰岛素敏感指数、胰岛β细胞功能指数均显著高于治疗前,差异有统计学意义(P<0.05),门冬胰岛素50组空腹和餐后2h C肽水平、餐后2h胰岛素水平、胰岛素敏感指数和胰岛β细胞功能指数均显著高于常规治疗组,差异有统计学意义(P<0.05)。门冬胰岛素50组治疗后血糖达标时间、血糖波动次数和平均血糖波动幅度均少于常规治疗组,差异有统计学意义(P<0.05)。门冬胰岛素50组轻微低血糖发生率低于常规治疗组,差异有统计学意义(P<0.05)。这与上述研究结果相近。同时,“中国2型糖尿病患者餐后高血糖管理专家共识”[20]指出,胰岛素类似物可以模拟生理性胰岛素分泌,减少血糖波动幅度和低血糖发生率,同时注射方便,患者依从性好。
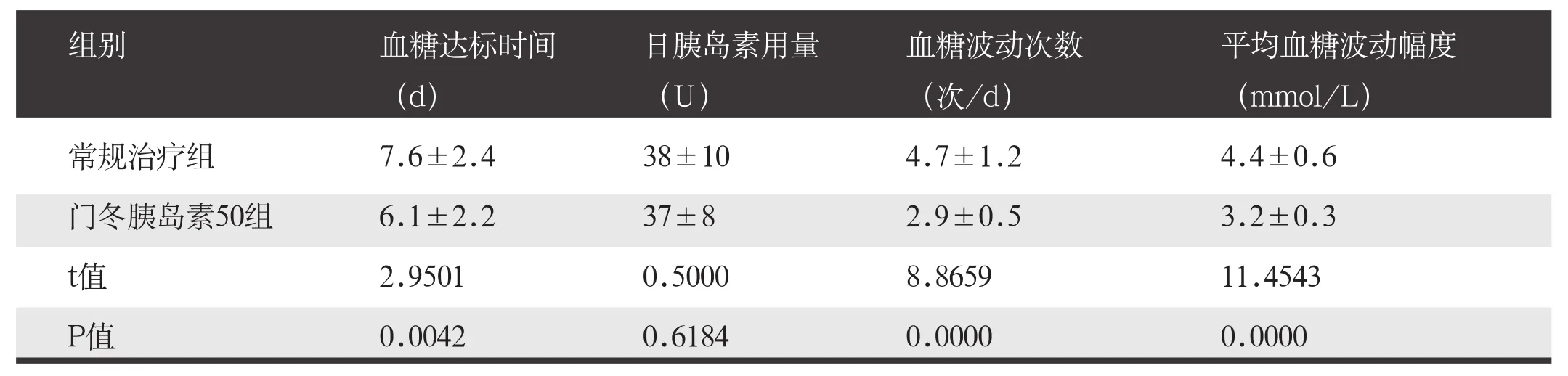
表5 两组治疗后临床治疗效果比较(n=41,χ±s)

表6 两组不良反应发生率比较[n=41,例(%)]
综上所述,门冬胰岛素50治疗2型糖尿病可以显著降低患者餐后2h血糖和糖化血红蛋白水平,调节脂质代谢,改善胰岛细胞的分泌能力,降低血糖达标时间、血糖波动次数和幅度,减少低血糖发生率。
1 Thacker EL, Psaty BM, McKnight B, et al. Fasting and post-glucose load measures of insulin resistance and risk of ischemic stroke in older adults[J]. Stroke,2011,42(12):3347-3351.
2 张文礼, 马建华. 餐后高血糖与心血管疾病关系探讨[J]. 医学研究生学报,2008,21(6)619-621.
3 Yang W, Lu J, Weng J, et al. Prevalence of diabetes among men and women in China[J]. New England Journal of Medicine,2010,362(12):1090-1101.
4 Leiter LA, Yale JF, Chiasson JL, et al. Assessment of the impact of fear of hypoglycemic episodes on glycemic and hypoglycemic management. Can J Diabetes,2005,29:186-192.
5 杨文英, 李玉秀, 陈莉明,等. 双时相门冬胰岛素30在中国人群中的临床应用—A1chieve观察性研究结果[J]. 中华糖尿病杂志,2012,4(10):607-612.
6 石勇铨, 雷闽湘, 陈莉明,等. 既往接受基础胰岛素治疗的中国2型糖尿病患者转为接受门冬胰岛素30治疗24周后的安全性和疗效:A1chieve研究亚组分析[J]. 中国糖尿病杂志,2014,22(3):230-233.
7 中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2013年版)[J]. 中华内分泌代谢杂志,2014,30(10):893-942.
8 李光伟, 潘孝仁, Lillioja S,等. 检测人群胰岛素敏感性的一项新指数[J].中华内科杂志,1993,32(10):656.
9 Matthews DR, Hosker JP, Rudenski AS, et al. Homeostasis model assessment:insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man[J]. Diabetologia,1985,28(7):412-419.
10 Service FJ, Molnar GD, Roarvear JW, et a1.Mean amplitude of glycemic excursions, a measure of diabetic instability[J].Diabetes, 1970, 19(9):644-655.
11 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2013年版)[J].中华糖尿病杂志,2014,6(7):463.
12 Leahy S, O' Halloran AM, O' Leary N,et al. Prevalence and correlates of diagnosed and undiagnosed type 2 diabetes mellitus and pre-diabetes in older adults: Findings from the Irish Longitudinal Study on Ageing (TILDA)[J]. Diabetes Res Clin Pract,2015,110(3):241-249.
13 Al-Saeed AH, Constantino MI, Molyneaux L, et al. An inverse relationship between age of type 2 diabetes onset and complication risk and mortality: the impact of youth-onset type 2 diabetes. Diabetes Care, 2016,39(5):823-829.
14 谢立凯, 齐晨蕊, 孙亚东. 糖尿病治疗药物的研究进展[J]. 中国实用医药,2015,10(21):279-280.
15 Purnell TS, Joy S, Little E, et al. Patient preferences for noninsulin diabetes medications: a systematic review[J]. Diabetes Care,2014,37(7):2055-2062.
16 Nathan DM, Buse JB, Davidson MB, et al. Medical management of hyperglycemia in type 2 diabetes: a consensus algorithm for the initiation and adjustment of therapy. A consensus statement of the American Diabetes Association and the European Association for the Study of Diabetes[J]. Diabetes Care,2009,32(3):193-203.
17 Xu Y, Wang L, He J, et al. Prevalence and control of diabetes in Chinese adults[J]. JAMA,2013,310(9):948-959.
18 吴东红, 陈婧, 柳杰, 等. 诺和灵50R治疗效果不佳的2型糖尿病患者改用诺和锐50治疗的临床观察[J]. 糖尿病临床,2015,9(6):343-344.
19 高妍, 郭晓蕙, 周智广, 等. 每日三次注射双时相门冬胰岛素(BIAsp50-50-30)与每日两次注射双时相门冬胰岛素30均联合二甲双胍对2型糖尿病患者的疗效和安全性比较的研究[J]. 中国糖尿病杂志,2012,20(9):686-691.
20 母义明, 纪立农, 杨文英, 等. 中国2型糖尿病患者餐后高血糖管理专家共识[J]. 中国糖尿病杂志,2016,24(2):385-392.
10.3969/j.issn.1672-7851.2016.09.010

