慢性阻塞性肺病患者肺功能与心腔大小及心功能不全的相关性
陈晔锋 沈巨信 余月芳 刘夏天
(绍兴市人民医院呼吸内科,浙江 绍兴 312000)
慢性阻塞性肺病患者肺功能与心腔大小及心功能不全的相关性
陈晔锋 沈巨信 余月芳 刘夏天1
(绍兴市人民医院呼吸内科,浙江 绍兴 312000)
目的 研究慢性阻塞性肺病(COPD)患者肺功能与心腔大小及心功能不全的相关性。方法 选择COPD患者120例,全球阻塞性肺病创议(GOLD)肺功能分级Ⅰ~Ⅳ级,评估其肺功能:第1秒用力呼气量/用力肺活量(FEV1/FVC)、FEV1占预计值百分比、残气量占预计值百分比、深吸气量/肺总量(IC/TLC)、一氧化碳弥散量(DLCO)占预计值百分比,并通过超声心动图检查对心腔大小、左室收缩与舒张功能、右室收缩和舒张的整体功能(Tei指数)及舒张期肺动脉压进行评估。结果 随着COPD患者GOLD肺功能分级的升高,所有心腔均缩小(P<0.05)。肺功能相关变量与心腔大小高度相关。与气道阻塞或DLCO相比,静态充气过度(IC/TLC)与心腔大小之间的相关性最好。对体表面积进行调整后,IC/TLC是心腔大小的独立预测因素。相比于IC/TLC>0.25的患者,IC/TLC≤0.25的患者左心室舒张功能明显受损(P<0.05),右室Tei指数明显升高(P<0.05)。结论 随着COPD严重程度的增加,会出现心腔缩小,使左室舒张功能和右室整体功能受损。
慢性阻塞性肺病;肺功能;超声心动图;Tei指数
长期慢性缺氧可导致肺血管广泛收缩和肺动脉高压,常伴有肺血管内膜增生、血管纤维化甚至血管闭塞,影响了慢性阻塞性肺病(COPD)患者的弥散功能,最后造成肺循环的结构重组。COPD晚期出现的肺动脉高压是其重要的循环系统并发症,最终导致慢性肺源性心脏病和右心衰竭,对患者的预后产生严重的消极影响。在COPD对右心的影响成为共识的同时,对COPD可能引起对左心功能及心脏大小的影响,目前仅国内外少数学者关注过此类问题,但作为COPD一种重要的肺外效应,是客观存在并值得我们去研究的。
1 资料与方法
1.1 一般资料 2012年6月至2013年11月确诊为COPD患者120例为研究对象,所有患者均符合COPD的肺功能诊断标准,全球COPD创仪(GOLD)肺功能分级Ⅰ~Ⅳ级,并处于临床稳定期,排除合并有冠状动脉粥样硬化性心脏病、轻度以上心瓣膜功能不全、先天性心脏病、高血压性心脏病、各种原因所致的心肌病变、房颤或起搏器植入术后、左心室射血分数(LVEF)<50%以及合并有肺间质性疾病、胸廓畸形等疾病的患者。本研究在所有患者知情的条件下进行,并征得所有患者本人及伦理委员会的同意。GOLD Ⅰ级30例,男17例,女13例,平均年龄(64.7±5.3)岁,体表面积(1.56±0.16)m2;GOLDⅡ级30例,男19例,女11例,平均年龄(66.2±6.2)岁,体表面积(1.55±0.15)m2;GOLD Ⅲ级30例,男23例,女7例,平均年龄(71.5±6.4)岁,体表面积(1.54±0.14)m2;GOLDⅣ级30例,男21例,女9例,平均年龄(70.2±5.8)岁,体表面积(1.61±0.13)m2。
1.2 肺功能测试 肺功能测试均由专业培训的具备上岗资质的专业肺功能测试人员指导下进行,肺功能仪为日本捷斯特公司CHESTAC-338800,在吸入沙丁胺醇0.2 mg后15 min,分别测定第1秒用力呼气量(FEV1)/用力肺活量(FVC)、FEV1占预计值百分比、深吸气量(IC)/肺总量(TLC)、残气量占预计值百分比,并采用一口气法测定一氧化碳弥散量(DLCO)。各组肺功能水平见表1。
1.3 超声心动图检查 经过肺功能测试的研究对象在此后的1 w内,安排美国PHILIPS公司的IE-33彩色多普勒超声心电图仪检查,探头频率为2~4 MHz,由专业的心脏超声检查医师从心尖四腔心切面、心尖五腔心切面和左室长轴切面截取图像,测量左心房面积、右心房面积、左心室舒张末径(LVEDD)和右心室直径,计算LVEF在心尖四腔切面将脉冲多普勒取样容积放置在二尖瓣瓣尖1~2 mm水平,采集二尖瓣血流频谱,测算早期通过二尖瓣的血流减速时间、早期E波与心房A波峰流速的比值(E/A),舒张期肺动脉压采用改良Bernoulli方程计算,其中右心房压力估计为10 mmHg〔1〕,配合心电图测算右室等容舒张时间(IRT)、右室等容收缩时间(ICT)及右室射血时间(ET),据此计算右心室Tei指数〔(ICT+IRT)/ET〕。
1.4 统计学方法 采用SPSS19.0统计学软件行t或U检验、方差分析、线性回归分析、独立相关性检验。

表1 各GOLD组患者肺功能水平
2 结 果
2.1 不同GOLD肺功能分级之间心脏大小与心脏功能的差异 表2可见,COPD患者心腔大小和早期E/A随GOLD肺功能分级升高而下降(P<0.05),早期通过二尖瓣的血流减速时间和右心室Tei指数随GOLD肺功能分级升高而升高(P<0.05),提示随着GOLD肺功能分级升高,各心腔有缩小趋势,左心室舒张功能与右心室整体功能下降,而LVEF和舒张期肺动脉压随GOLD肺功能分级的升高而无明显变化(P>0.05),提示随着GOLD肺功能分级升高,左心室收缩功能与肺动脉压不受影响。

表2 不同GOLD肺功能分级之间心脏大小、心脏功能的差异±s,n=30)
与GOLDⅠ级组比较:1)P<0.05;与GOLDⅡ级组比较:2)P<0.05;3)与GOLDⅢ级组比较:3)P<0.05
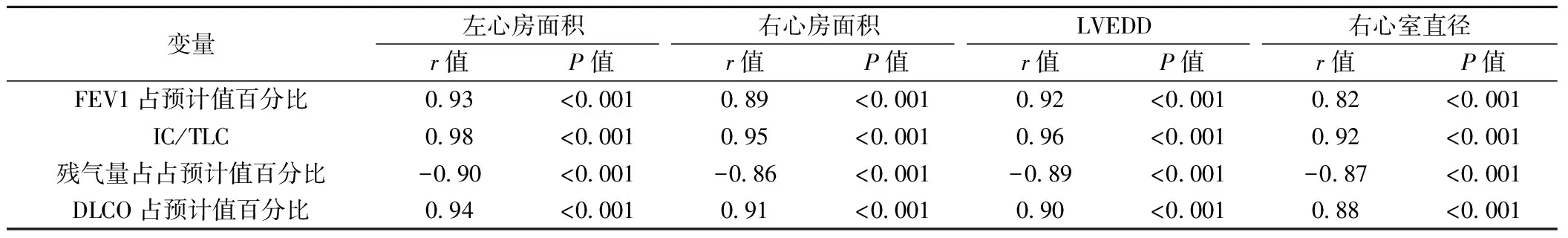
表3 肺功能变量与心腔大小之间的相关性(n=120)
2.2 肺功能变量与心腔大小之间的相关性 肺功能相关变量与心腔大小之间存在高度相关性,IC/TLC与心腔大小之间的相关性最好(表3)。通过多变量线性归分析,并对体表面积进行调整后,IC/TLC是心腔大小的独立预测因素(表4)。相比于IC/TLC>0.25的患者,IC/TLC≤0.25的患者左心室舒张功能及右室整体功能明显受损(P<0.05)(表5)。
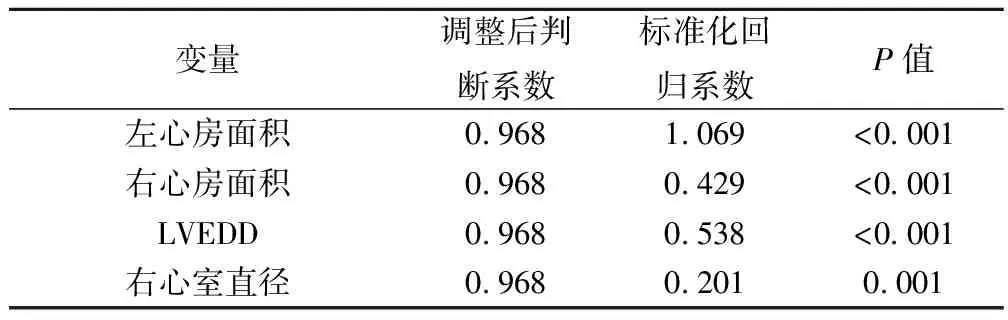
表4 IC/TLC可以作为心腔大小的独立预测因素

表5 根据IC/TLC评估的静态肺充气过度情况对心脏功能的评估±s)
3 讨 论
本研究发现,随着COPD患者GOLD肺功能分级的升高,会出现心脏缩小,左室舒张充盈功能受损,而左室收缩功能无明显影响,同时右室收缩和舒张的整体功能下降。以IC/TLC≤0.25作为肺过度充气的标准〔2,3〕,可见这部分COPD患者的左室舒张充盈功能受损更明显,同时右室整体功能的下降亦更明显〔4~7〕。关于COPD对心脏大小的潜在影响,Jorgensen等〔8〕通过MRI技术,将过度充气的肺气肿患者与年龄匹配的健康对照组相比,发现肺气肿患者的左右心室均有所缩小,这与本研究所取得的结论基本一致。而Jorgensen等〔9〕另一项研究表明,在经过肺减容术(LVRS)的COPD患者中,其左室舒张末的大小和充盈可明显改善。这也间接提供了过度充气可能对心脏大小产生影响的证据资料。而对COPD可以引起心脏缩小的肺外效应相关机制,有学者推测可能跟血流动力学的改变、缺氧,甚至系统性炎症相关,但目前国内外尚缺乏系统性研究。
在近来的研究中,随着COPD的病程发展,左室收缩功能损害并没有发现,在射血分数、左室短轴缩短率和通过二尖瓣的峰流速均在正常范围,并且与对照组相比,无显著差异,一些研究者已提供了相似的结果〔10,11〕。有学者分析认为,在肺气肿的患者中,可能是由于心室收缩时,室间隔被拉得更扁平,所以可以维持相对正常的LVEF〔12〕。
国内也有学者通过测定COPD患者的超声心动图,证实COPD组E/A下降,E峰减速时间延长;两组受检者左室内径、室间隔厚度、左室后壁厚度等无显著差异,说明COPD患者存在左室舒张功能下降〔13〕,这与本研究的结论基本一致。也有研究提示,COPD患者的左心室舒张功能不全可能与左心室的扩张性(心肌僵硬)无关,更可能与前负荷的下降相关〔1,8〕。而经过肺减容术后的COPD患者,在超声心动图上的左心室充盈情况可以得到明显的改善〔9〕,血流动力学也会伴随着充气过度的缓解而改善〔9,14〕,说明两者可能存在明显的因果关系,也反过来证明血流动力学的改变,包括前负荷的下降,可能是导致左心室舒张功能下降的重要原因。
关于COPD对右心功能影响的研究,则远远比对左心功能影响的相关研究要系统深入得多。随着COPD气道阻塞程度的增加,致使吸入肺泡内的气体在呼气期不能排出,残留在肺内气体不断增加而使肺泡膨胀和破裂、肺泡壁破坏、肺泡间纤维组织增生,导致肺内的小血管不断减少和血管壁逐渐增厚。肺血管的重构会使肺动脉压力不断增高,右心室收缩增强,代偿性增加肺循环血流量,进一步促进肺动脉压升高,右心室的重量、形态、顺应性和功能将发生一系列变化。近年来认为低氧血症也是右心功能受损的重要环节〔15〕。国内有学者〔16~18〕应用Tei指数评价COPD患者、肺心病患者右室功能变化,皆发现随着右心功能损害加重,Tei指数测值增大。这些结果均与本研究的结果吻合。
1 Boussuges A,Pinet C,Molenat F,etal.Left atrial and ventricular filling in chronic obstructive pulmonary disease.An echocardiographic and Doppler Study〔J〕. Am J Respir Crit Care Med,2000;162(2,Pt 1):670-5.
2 Lang RM,Michelle Bierig,Richard B,etal.Recommendations for chamber quantification:a report from the American Society of Echocardiography′s Guidelines and Standards Committee and the chamber quantification writing group,developed in conjunction with the European Association of Echocardiography,a branch of the European Society of Cardiology〔J〕.J Am Soc Echocardiogr,2005;18(12):1440-63.
3 Vassaux C,Torre-Bouscoulet L,Zeineldine S,etal.Effects of hyperinflation on the oxygen pulse as a marker of cardiac performance in COPD〔J〕.Eur Respir J,2008;32(5):1275-82.
4 Tei C,Dujardin KS,Hodge DO,etal.Doppler echocardiographic index for assessment of global right ventricular function〔J〕.J Am Soc Echocardiogr,1996;9(6):838-47.
5 Seyfarth HJ,Pankau H,Winkler J,etal.Correlation of TEI index and invasive paremetres of right heart function in PAH〔J〕.Pneumologie,2004;58(4):217-21.
6 Seyfarth HJ,Pankau H,Hammerschmidt S,etal.Bosentan improves exercise tolerance and Tei index in patients with pulmonary hypertension and prostanoid therapy〔J〕.Chest,2005;128(2):709-13.
7 Schulte W.The Tei-index a new stock market index〔J〕.Pneumologie,2004;58(4):206-7.
8 Jorgensen K,Muller MF,Nel J,etal.Reduced intrathoracic blood volume and left and right ventricular dimensions in patients with severe emphysema:an MRI study〔J〕.Chest,2007;131(4):1050-7.
9 Jorgensen K,Houltz E,Westfelt U,etal.Effects of lung volume reduction surgery on left ventricular diastolic filling and dimensions in patients with severe emphysema〔J〕.Chest,2003;124(5):1863-70.
10 Schena M,Clini E,Errera D,etal.Echo-doppler evaluation of left ventricular impairment in chronic cor pulmonale〔J〕.Chest,1996;109(6):1446-51.
11 Vonk-Noordergraaf A,Marcus T,Holverda S,etal.Early changes of cardiac structure and function in COPD patients with mild hypoxemia〔J〕.Chest,2005;127(6):1898-903.
12 Vonk-Noordegraaf A,Marcus JT,Roseboom B,etal.The effect of right ventricular hypertrophy on left ventricular ejection fraction in pulmonary emphysema〔J〕.Chest,1997;112(3):640-5.
13 林 敏,魏立平.慢性阻塞性肺疾病左室舒张功能的超声心动图研究〔J〕.实用医学杂志,2011;27(16):3003-5.
14 Criner GJ,Scharf SM,Falk JA,etal.Effect of lung volume reduction surgery on resting pulmonary hemodynamics in severe emphysema〔J〕.Am J Respir Crit Care Med,2007;176(3):253-60.
15 Vitarelli A,Conde Y,Cimino E,etal.Assessment of right ventricular function by strain rate imaging in chronic obstructive pulmonary disease〔J〕.Eur Respir J,2006;27(2):268-75.
16 吴 棘,郭盛兰,何 云,等.Tei指数在超声诊断肺源性心脏病中的价值〔J〕.中国超声医学杂志,2005;21(2):113-4.
17 王建平,浦 江,杨文兰,等.慢性阻塞性肺病患者右室Tei指数与肺功能指标的相关性分析〔J〕.上海医学影像,2008;17(1):34-8.
18 马世霞,贾武梅,阿秀萍.右室Tei指数在慢性肺源性心脏病中的诊断价值〔J〕.宁夏医学杂志,2008;30(10):478-9.
〔2015-04-01修回〕
(编辑 苑云杰/曹梦园)
绍兴市公益性技术应用研究计划资助项目(2012B70065)
陈晔锋(1979-),男,硕士,副主任医师,主要从事呼吸系统相关疾病的研究。
R563.9
A
1005-9202(2016)22-5657-03;
10.3969/j.issn.1005-9202.2016.22.075
1 超声影像科

